Аутоиммунная офтальмопатия как вылечить
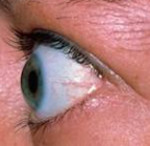
Среди множества аутоиммунных заболеваний эндокринная офтальмопатия считается одним из наиболее изученных и давно известных. Тем не менее её проявления до сих пор мешают полноценной жизни множества людей, а за внешними, косметическими нарушениями скрываются куда более тяжёлые проблемы. В чём же заключается опасность этого состояния?
Что такое эндокринная офтальмопатия
Эндокринной офтальмопатией называется аутоиммунное состояние, берущее начало в тканях щитовидной железы и поражающее зрительную систему. В большинстве случаев оно сопровождается выпячиванием глазного яблока (экзофтальмом) и параличом местных мышц (офтальмоплегией).
Эндокринная офтальмопатия носит название аутоиммунной, тиреоидной, а также офтальмопатии Грейвса — по имени ирландского хирурга Роберта Джеймса Грейвса, впервые описавшего её в 1835 году.
Эндокринная офтальмопатия является распространённым состоянием — она диагностирована примерно у 2% мирового населения. Женщины, более склонные к заболеваниям щитовидной железы, страдают от неё в 6–8 раз чаще, чем мужчины. Первые проявления могут возникнуть в любом возрасте, но пиковые показатели заболеваемости приходятся на второе, пятое и седьмое десятилетия жизни. Тяжесть симптомов значительно возрастает с годами.
Видео: эндокринная офтальмопатия
Причины возникновения
Механизм возникновения эндокринной офтальмопатии представляет собою ступенчатый процесс, первым этапом которого являются сбои в работе щитовидной железы. Чаще всего речь идёт о заболеваниях:
- тиреотоксикозе;
- гипотиреозе;
- аутоиммунном тиреоидите;
- эутиреозе.
Помимо этого, реакция организма может быть инициирована внешними факторами:
- инфекционными агентами:
- вирусом гриппа;
- гонококками;
- стрептококками;
- ретровирусами;
- облучением:
- гамма-радиацией;
- ультрафиолетом;
- отравлением:
- алкоголем;
- компонентами табачного дыма;
- солями тяжёлых металлов;
- угарным газом;
- регулярными стрессами;
- нарушением целостности тканей щитовидной железы:
- травматическим;
- хирургическим — в результате неполного удаления органа.
Белки из тканей железы, беспрепятственно попадая в кровь, воспринимаются организмом как чужеродные и вызывают иммунный ответ. Их наличие на клеточных оболочках является критерием отбора. Как следствие, уничтожению подвергаются не только ткани щитовидной железы, но и все, подобные им по поверхностным свойствам. К числу последних принадлежит ретробульбарная клетчатка — жировые клетки, расположенные в глазнице.
Поражение ретробульбарных тканей приводит к их отёчности, а со временем — к рубцеванию. Нарушается работа прилегающих мышц, необратимо возрастает давление в глазнице. Следствием этих изменений являются типичные симптомы заболевания.
Аутоиммунный процесс, начавшийся в жировой клетчатке, приводит к поражению нерва и мышц
Симптоматика болезни
Аутоиммунный процесс может предшествовать явному поражению щитовидной железы, возникать непосредственно после него, либо же быть отсроченным на длительное время — до 10–15 лет. Первые симптомы офтальмопатии Грейвса малозаметны и обычно воспринимаются как признаки усталости глаз. К их числу относятся:
- нарушение деятельности слёзных желёз:
- слезотечение;
- сухость;
- отёчность вокруг глаз;
- резь;
- светобоязнь.
Со временем начинает развиваться экзофтальм, выраженность которого возрастает по мере прогрессирования болезни.
Экзофтальм является типичным симптомом офтальмопатии Грейвса
Таблица: стадии эндокринной офтальмопатии
В зависимости от изначальных причин заболевания, набор и интенсивность симптомов могут различаться, а течение офтальмопатии происходит соответственно одной из трёх форм:
- тиреотоксический экзофтальм:
- часто возникает при терапии заболеваний щитовидной железы;
- сопровождается системными проявлениями:
- бессонницей;
- дрожанием (тремором) рук;
- раздражительностью;
- учащённым сердцебиением;
- чувством жара;
- провоцирует нарушения в движениях век:
- дрожание при смыкании;
- снижение частоты моргания;
- расширение глазных щелей;
- мало затрагивает структуру и функционирование глаза;
- отёчный экзофтальм:
- сопровождается сильными тканевыми изменениями:
- отёчностью;
- параличом мышц;
- расширением сосудов, питающих наружные глазные мышцы;
- венозным застоем;
- смещением глазных яблок (до 3 см);
- атрофией;
- меняет двигательную активность верхних век:
- усиливается ретракция (поднятие);
- после сна наблюдается частичное опущение;
- при закрытии возникает тремор.
- сопровождается сильными тканевыми изменениями:
- эндокринная миопатия:
- затрагивает оба глаза;
- преимущественно поражает мышечную ткань, вызывая:
- утолщение волокон;
- уплотнение;
- слабость;
- коллагеновую дегенерацию;
- развивается постепенно.
Паралич глазных мышц — главная причина диплопии (двоения)
Диагностика
Внешний осмотр пациента, страдающего эндокринной офтальмопатией, позволяет не только поставить предварительный диагноз по типичным проявлениям, но и оценить активность заболевания. Офтальмолог определяет наличие следующих симптомов:
- Боль при смещении глаз вверх или вниз.
- Беспричинная боль за глазным яблоком.
- Отёчность век.
- Краснота век.
- Отёчность полулунной складки и слёзного мясца.
- Краснота конъюнктивы.
- Отёчность конъюнктивы (хемоз).
- Усиление экзофтальма — свыше 2 мм за 2 месяца.
- Снижение подвижности глаза — свыше 8% за 2 месяца.
- Ослабление зрения — более чем на 0,1 остроты за 2 месяца.
Перечисленные критерии составляют шкалу клинической активности, или CAS. Признаки с 1 до 7 считаются основными, а с 8 по 10 — дополнительными. Первые выявляются при постановке диагноза, для определения вторых требуется повторное обследование. Каждый подтверждённый симптом добавляет один балл к суммарной оценке. Если она составляет менее двух баллов — эндокринная офтальмопатия является неактивной. CAS свыше трёх указывает на активное развитие болезни.
С помощью экзофтальмометра определяется смещение глазного яблока
Внешний офтальмологический осмотр обычно дополняется инструментальными исследованиями, необходимыми для точной оценки произошедших в тканях изменений:
- биомикроскопией — для изучения состояния глазных тканей;
- визометрией — для определения остроты зрения;
- измерением:
- конвергенции (сведения зрительных осей);
- угла косоглазия;
- офтальмоскопией — осмотром глазного дна;
- периметрией — оценкой зрительных полей;
- экзофтальмометрией — определением смещения глазных яблок;
- тонометрией — измерением внутриглазного давления;
- томографией:
- компьютерной (КТ);
- магнитно-резонансной (МРТ);
- ультразвуковой диагностикой (УЗИ).
Методы неинвазивной визуализации (УЗИ, МРТ, КТ) позволяют определить утолщение глазных мышц, отёчность слёзных желёз, проявления фиброза, а также прочие признаки, свидетельствующие о прогрессировании патологии.
Томографические исследования позволяют быстро обнаружить нарушения в глазных тканях
Кроме офтальмологических исследований, большое значение имеют лабораторные тесты. Они точно указывают на причину заболевания, оценивают степень поражения щитовидной железы, интенсивность аутоиммунного процесса, скрытые осложнения. К таким исследованиям относятся:
- анализ крови:
- на гормоны:
- трийодтиронин (Т3);
- тироксин (Т4);
- тиреотропный гормон (ТТГ);
- на антитела к собственным белкам тела:
- ацетилхолинэстеразе;
- тиреоглобулину;
- тиреопероксидазе;
- второму коллоидному антигену;
- белку глазных мышц АМАb;
- на количество Т-лимфоцитов:
- клеток CD3+;
- клеток CD8+;
- на гормоны:
- биопсия:
- глазных мышц;
- тканей щитовидной железы.
Выполнение диагностических тестов даёт возможность точно дифференцировать случаи эндокринной офтальмопатии с похожими заболеваниями и определить действенную стратегию лечения.
Таблица: дифференциальная диагностика офтальмопатии Грейвса
Лечение
Учитывая аутоиммунное происхождение эндокринной офтальмопатии и тяжесть тканевых изменений, все терапевтические мероприятия непременно должны производиться под контролем специалистов — офтальмолога и эндокринолога. Самолечение без точной диагностики не только бесполезно, но и способно нанести тяжелейший вред здоровью пациента.
Консервативное лечение
Главным методом подавления аутоиммунных процессов при офтальмопатии Грейвса является терапия глюкокортикоидами (Дексаметазон, Дипроспан, Кенакорт, Метипред, Преднизолон), применяемыми в виде таблеток или растворов для инъекций. Введение препаратов может производиться как внутривенно, так и ретробульбарно.
Малые дозы глюкокортикоидов при эндокринной офтальмопатии не обладают должным терапевтическим воздействием, поэтому их суточное количество должно составлять 40–80 мг в пересчёте на преднизолон, с последующим постепенным снижением. Особой эффективностью отличается пульс-терапия метилпреднизолоном, предусматривающая введение больших доз препарата (0,5–1 г) за краткий промежуток времени (до 5 дней). Подобный способ введения, кроме сильного целевого воздействия, сопровождается меньшим количеством побочных эффектов.
Тем не менее терапии глюкокортикоидами следует избегать при наличии следующих заболеваний:
- артериальная гипертензия;
- злокачественные опухоли;
- панкреатит;
- психические заболевания;
- тромбофлебиты;
- язвенная болезнь.
Нарушенные функции щитовидной железы требуют коррекции:
- тиреоидными гормонами (Левотироксин, Эутирокс) – при гипотиреозе;
- тиреостатиками (Мерказолил, Тиамазол) – при гипертиреозе.
Снижению отёчности способствует приём мочегонных препаратов (Верошпирон, Диакарб, Фуросемид). Для восстановления мышечной активности применяется Прозерин и его аналоги (Калимин, Физостигмин). Также с этой целью используются стимуляторы метаболизма (Актовегин), витамины А и Е.
Фотогалерея: медикаменты, используемые при лечении офтальмопатии Грейвса
Подавить местные аутоиммунные реакции способно направленное облучение глазных орбит слабыми дозами радиации. Главным недостатком этого метода является высокий риск развития осложнений, составляющий около 12%. Безопасными способами очистки организма от аутоиммунных клеток и белков считаются:
- гемосорбция — удаление частиц из крови с помощью сорбента;
- иммуносорбция — очищение с помощью специфичных антител;
- криаферез — осаждение частиц при низких температурах;
- плазмаферез — удаление части плазмы с содержащимися в ней белками.
Хирургическое вмешательство
Оперативное вмешательство рекомендовано в крайне тяжёлых случаях:
- диплопии (раздвоенного зрения);
- значительного отёка век и слёзных желёз;
- изъязвления тканей;
- необратимой ретракции век;
- разрастания ретробульбарной клетчатки;
- сдавливания зрительного нерва;
- сильного экзофтальма (2–3 см).
Хирургическое лечение должно быть начато лишь в том случае, если медикаментозное показало свою неэффективность. Активное воспаление является серьёзным противопоказанием для операции, поэтому, если есть выбор, вмешательство лучше отсрочить до момента затихания. Выбор способа лечения полностью зависит от симптоматики.
Тяжёлые случаи офтальмопатии Грейвса нуждаются в хирургическом вмешательстве
Около 5% случаев отальмопатии Грейвса требуют хирургического вмешательства.
Таблица: способы хирургического вмешательства при эндокринной офтальмопатии
Операции на веках производятся под местным обезболиванием, с применением 2%-го раствора новокаина или лидокаина. Прочие виды вмешательства предусматривают использование общей анестезии. Исправление мышечных дефектов может потребовать серии из нескольких операций, с обязательным офтальмологическим обследованием после каждой.
Операции на веках требуют использования местной анестезии
Использование народных средств
Аутоиммунное происхождение офтальмопатии Грейвса делает её нечувствительной к использованию средств народной медицины. Такая терапия может быть применена лишь для избавления от симптомов, и только на начальных стадиях болезни. Тем не менее даже симптоматическое лечение должно применяться после консультации с лечащим врачом. Растительные компоненты при их неверном использовании могут усилить иммунную реакцию, чем осложнят течение офтальмопатии.
Сильным мочегонным эффектом, способствующим уменьшению отёчности, обладает зелень петрушки. Простейший настой из неё можно получить, залив 100 г свежих листьев половиной литра кипятка. После пятнадцатиминутного настаивания и процеживания средство можно использовать как для компрессов, так и для приёма внутрь — по 1 стакану 2–3 раза в сутки, через час после еды.
Травяной сбор с петрушкой отличается большей эффективностью. Для его получения необходимо:
- Смешать по 20 г сушёных листьев кассии узколистой, петрушки, одуванчика, крапивы, по 10 г — мяты перечной и укропа.
- 1 ч. л. смеси залить стаканом кипятка.
- Настаивать 15–20 минут. Процедить.
- Употреблять по 1 стакану свежего настоя 3 раза в день после еды, на протяжении месяца.
Настой из измельчённых ягод черноплодной рябины (2 ч. л.), настоянных в стакане кипятка на протяжении получаса, также способствует оттоку жидкости из тканей. Принимать это средство следует дважды в день по 3 ст. л., за час до еды. Сильным мочегонным и противоотёчным эффектом обладает также смесь, приготавливаемая следующим образом:
- Тщательно измельчить 1 кг репчатого лука.
- Добавить в полученную кашицу перегородки 10 грецких орехов, 150 г мёда, 150 мл водки.
- Тщательно смешать. Настаивать 10 дней в тёмном месте.
- Принимать по 1 ст. л. трижды в день, за час до еды.
Средства, содержащие черноплодную рябину и грецкие орехи, способны влиять на деятельность щитовидной железы. Допустимость их применения при терапии офтальмопатии Грейвса в обязательном порядке должна обсуждаться с лечащим врачом, и лишь после точного определения причин заболевания.
Чрезмерное напряжение глазных мышц помогает снять настой шалфея. 100 г сухой травы нужно залить 200 мл кипятка и настаивать на протяжении 8 часов в тёплом затемнённом месте. Средство следует принимать по 1 ч. л. 2–3 раза в день, через час после еды. После каждого употребления нужно выпить небольшое количество молока.
Фотогалерея: растительные компоненты, используемые для симптоматического лечения
Прогноз лечения
При ранней диагностике офтальмопатии Грейвса и верно назначенной терапии прогноз лечения вполне благоприятен. Дальнейший прогресс заболевания сопряжён с изменениями в тканях орбиты, чем снижает вероятность благоприятного исхода. В среднем, у 60% больных после курса лечения наблюдается стабилизация состояния, у 30% — заметное улучшение.
Неточная диагностика или несвоевременная терапия могут спровоцировать усиление патологического процесса, в итоге ведущее к осложнениям:
- рецидивам офтальмопатии;
- стойкой диплопии;
- синуситам;
- потере чувствительности в области вокруг глаз;
- косоглазию;
- глазным кровотечениям и кровоизлияниям;
- слепоте.
Профилактика
Лучшей мерой профилактики офтальмопатии Грейвса являются регулярные обследования у офтальмолога и эндокринолога. Их предписания помогут предотвратить патологии щитовидной железы, а в случае развития оных — выявить заболевание на ранней стадии.
Также рекомендуется:
- отказаться от курения;
- не допускать пересыхания роговицы, пользуясь каплями Искусственная слеза;
- защищать глаза от действия прямых солнечных лучей.
Отзывы
Эндокринная офтальмопатия — это болезненное состояние, не только сильно ухудшающее качество нашей жизни, но и способное нанести тяжелейший вред зрению. Лишь внимательное отношение к собственному здоровью, отказ от вредных привычек и забота о работоспособности щитовидной железы помогут избежать этой напасти, а регулярные осмотры у врачей-специалистов — выявить её развитие как можно скорее.
- Автор: Артем Тараненко
- Распечатать
Оцените статью:
Источник

Эндокринная офтальмопатия – органоспецифическое прогрессирующее поражение мягких тканей орбиты и глаза, развивающееся на фоне аутоиммунной патологии щитовидной железы. Течение эндокринной офтальмопатии характеризуется экзофтальмом, диплопией, отечностью и воспалением тканей глаза, ограничением подвижности глазных яблок, изменениями роговицы, ДЗН, внутриглазной гипертензией. Диагностика эндокринной офтальмопатии требует проведения офтальмологического обследования (экзофтальмометрии, биомикроскопии, КТ орбиты); исследования состояния иммунной системы (определение уровня Ig, Ат к ТГ, Ат к ТПО, антиядерных антител и др.), эндокринологического обследования (Т4 св., Т3 св., УЗИ щитовидной железы, пункционной биопсии). Лечение эндокринной офтальмопатии направлено на достижение эутиреоидного состояния; может включать медикаментозную терапию или удаление щитовидной железы.
Общие сведения
Эндокринная офтальмопатия (тиреоидная офтальмопатия, офтальмопатия Грейвса, аутоиммунная офтальмопатия) – аутоиммунный процесс, протекающий со специфическим поражением ретробульбарных тканей и сопровождающийся экзофтальмом и офтальмоплегией различной степени выраженности. Впервые заболевание было подробно описано К. Грейвсом в 1776 г.
Эндокринная офтальмопатия — проблема, представляющая клинический интерес для эндокринологии и офтальмологии. Эндокринной офтальмопатией страдает примерно 2 % всего населения, при этом среди женщин заболевание развивается в 5-8 раз чаще, чем среди мужчин. Возрастная динамика характеризуется двумя пиками манифестации офтальмопатии Грейвса – в 40-45 лет и 60-65 лет. Эндокринная офтальмопатия также может развиваться в детском возрасте, чаще у девочек первого и второго десятилетия жизни.
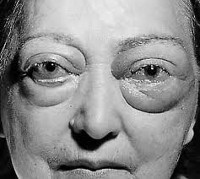
Эндокринная офтальмопатия
Причины эндокринной офтальмопатии
Эндокринная офтальмопатия возникает на фоне первичных аутоиммунных процессов в щитовидной железе. Глазная симптоматика может появиться одновременно с клиникой поражения щитовидной железы, предшествовать ей или развиваться в отдаленные сроки (в среднем через 3-8 лет). Эндокринная офтальмопатия может сопутствовать тиреотоксикозу (60-90%), гипотиреозу (0,8-15%), аутоиммунному тиреоидиту (3,3%), эутиреоидному статусу (5,8-25%).
Факторы, инициирующие эндокринную офтальмопатию, до сих пор окончательно не выяснены. В роли пусковых механизмов могут выступать респираторные инфекции, малые дозы радиации, инсоляция, курение, соли тяжелых металлов, стресс, аутоиммунные заболевания (сахарный диабет и пр.), вызывающие специфический иммунный ответ. Отмечена ассоциация эндокринной офтальмопатии с некоторыми антигенами HLA-системы: HLA-DR3, HLA-DR4, HLA-B8. Мягкие формы эндокринной офтальмопатии чаще встречаются среди лиц молодого возраста, тяжелые формы заболевания характерны для пожилых людей.
Предполагается, что вследствие спонтанной мутации Т-лимфоциты начинают взаимодействовать с рецепторами мембран клеток глазных мышц и вызывают в них специфические изменения. Аутоиммунная реакция Т-лимфоцитов и клеток-мишеней сопровождается высвобождением цитокинов (интерлейкина, фактора некроза опухолей, γ-интерферона, трансформирующего фактора роста b, фактора роста тромбоцитов, инсулиноподобного фактора роста 1), которые индуцируют пролиферацию фибробластов, образование коллагена и выработку гликозаминогликанов. Последние, в свою очередь, способствуют связыванию воды, развитию отека и увеличению объема ретробульбарной клетчатки. Отек и инфильтрация тканей орбиты со временем сменяются фиброзированием, в результате чего экзофтальм становится необратимым.
Классификация эндокринной офтальмопатии
В развитии эндокринной офтальмопатии выделяют фазу воспалительной экссудации, фазу инфильтрации, которая сменяется фазой пролиферации и фиброза. С учетом выраженности глазной симптоматики выделяют три формы эндокринной офтальмопатии: тиреотоксический зкзофтальм, отечный экзофтальм и эндокринную миопатию. Тиреотоксический зкзофтальм характеризуется незначительной истинной или ложной протрузией глазных яблок, ретракцией верхнего века, отставанием века при опускании глаз, тремором закрытых век, блеском глаз, недостаточностью конвергенции.
Об отечном экзофтальме говорят при выстоянии глазных яблок на 25–30 мм, выраженном двустороннем отеке периорбитальных тканей, диплопии, резкой ограниченности подвижности глазных яблок. Дальнейшее прогрессирование эндокринной офтальмопатии сопровождается полной офтальмоплегией, несмыканием глазных щелей, хемозом конъюнктивы, язвами роговицы, застойными явлениями на глазном дне, болями в орбите, венозным стазом. В клиническом течении отечного экзофтальма выделяют фазы компенсации, субкомпенсации и декомпенсации.
При эндокринной миопатии имеет место слабость чаще прямых глазодвигательных мышц, приводящая к диплопии, невозможности отведения глаз кнаружи и кверху, косоглазию, отклонению глазного яблока книзу. Вследствие гипертрофии глазодвигательных мышц прогрессирующе нарастает их коллагеновая дегенерация.
Для обозначения выраженности эндокринной офтальмопатии в России обычно используются классификация В. Г. Баранова, согласно которой выделяют 3 степени эндокринной офтальмопатии. Критериями эндокринной офтальмопатии 1 степени служат: невыраженный экзофтальм (15,9 мм), умеренная отечность век. Ткани конъюнктивы при этом интактны, функция глазодвигательных мышц не нарушена. Эндокринная офтальмопатия 2 степени характеризуется умеренно выраженным экзофтальмом (17,9 мм), значительным отеком век, выраженным отеком конъюнктивы, периодическим двоением. При эндокринной офтальмопатии 3 степени выявляются выраженные признаки экзофтальма (20,8 мм и более), диплопия стойкого характера, невозможность полного смыкания век, изъязвление роговицы, явления атрофии зрительного нерва.
Симптомы эндокринной офтальмопатии
К ранним клиническим проявлениям эндокринной офтальмопатии относятся преходящие ощущения «песка» и давления в глазах, слезотечение либо сухость глаз, светобоязнь, отечность периорбитальной области. В дальнейшем развивается экзофтальм, который вначале носит асимметричный или односторонний характер.
На стадии развернутых клинических проявлений названные симптомы эндокринной офтальмопатии становятся постоянными; к ним добавляется заметное увеличение выстояния глазных яблок, инъекция конъюнктивы и склеры, припухлость век, диплопия, головные боли. Невозможность полного смыкания век приводит к образованию язв роговицы, развитию конъюнктивита и иридоциклита. Воспалительная инфильтрация слезной железы усугубляется синдромом сухого глаза.
При выраженном экзофтальме может возникать компрессия зрительного нерва, приводящая к его последующей атрофии. Экзофтальм при эндокринной офтальмопатии следует дифференцировать с псевдоэкзофтальмом, наблюдаемым при высокой степени близорукости, орбитальном целлюлите (флегмоне глазницы), опухолях (гемангиомах и саркомах орбиты, менингиомах и др.).
Механическое ограничение подвижности глазных яблок приводит к увеличению внутриглазного давления и развитию, так называемой, псевдоглаукомы; в некоторых случаях развивается окклюзия вен сетчатки. Вовлечение глазных мышц нередко сопровождается развитием косоглазия.
Диагностика эндокринной офтальмопатии
Диагностический алгоритм при эндокринной офтальмопатии предполагает обследование пациента эндокринологом и офтальмологом с выполнением комплекса инструментальных и лабораторных процедур. Эндокринологическое обследование направлено на уточнение функции щитовидной железы и включает исследование тиреоидных гормонов (свободных Т4 и Т3), антител к ткани щитовидной железы (Ат к тиреоглобулину и Ат к тиреопероксидазе), проведение УЗИ щитовидной железы. В случае выявления узлов щитовидной железы диаметром более 1 см, показано выполнение пункционной биопсии.
Офтальмологическое обследование при эндокринной офтальмопатии преследует цель уточнения зрительной функции и визуализации структур орбиты. Функциональный блок включает визометрию, периметрию, исследование конвергенции, электрофизиологические исследования. Биометрические исследования глаза (экзофтальмометрия, измерение угла косоглазия) позволяют определить высоту выстояния и степень отклонения глазных яблок.
Для исключения развития нейропатии зрительного нерва производится осмотр глазного дна (офтальмоскопию); с целью оценки состояния структур глаза – биомикроскопия; для выявления внутриглазной гипертензии выполняется тонометрия. Методы визуализации (УЗИ, МРТ, КТ орбит) позволяют дифференцировать эндокринную офтальмопатию от опухолей ретробульбарной клетчатки.
При эндокринной офтальмопатии чрезвычайно важным представляется обследование иммунной системы больного. Изменения клеточного и гуморального иммунитета при эндокринной офтальмопатии характеризуется снижением числа CD3+ T-лимфоцитов, изменением соотношения CD3+ и лимфоцитов, уменьшением количества CD8+T-cynpeccopoв; возрастанием уровня IgG, антиядерных антител; повышением титра Ат к ТГ, ТПО, АМАb (глазным мышцам), второму коллоидному антигену. По показаниям выполняется биопсия пораженных глазодвигательных мышц.
Лечение эндокринной офтальмопатии
Лечебная тактика определяется стадией эндокринной офтальмопатии, степенью нарушения функции щитовидной железы и обратимостью патологических изменений. Все варианты лечения направлены на достижение эутиреоидного состояния. Патогенетическая иммуносупрессивная терапия эндокринной офтальмопатии включает назначение глюкокортикоидов (преднизолон), оказывающих противоотечное, противовоспалительное и иммуносупрессивное действие. Кортикостероиды применяются внутрь и в виде ретробульбарных инъекций.
При угрозе потери зрения проводится пульс-терапия метилпреднизолоном, рентгенотерапия орбит. Использование глюкокортикоидов противопоказано при язвенной болезни желудка или двенадцатиперстной кишки, панкреатите, тромбофлебитах, артериальной гипертензии, нарушении свертываемости крови, психических и онкологических заболеваниях. Методами, дополняющими иммуносупрессивную терапию, служат плазмаферез, гемосорбция, иммуносорбция, криоаферез. При наличии нарушений функции щитовидной железы проводится ее коррекция тиростатиками (при тиреотоксикозе) или тиреоидными гормонами (при гипотиреозе). При невозможности стабилизации функции щитовидной железы может потребоваться выполнение тиреоидэктомии с последующей ЗГТ.
Симптоматическая терапия при эндокринной офтальмопатии направлена на нормализацию метаболических процессов в тканях и нервно-мышечной передачи. В этих целях назначаются инъекции актовегина, прозерина, инстилляции капель, закладывание мазей и гелей, прием витаминов А и Е. Из методов физиотерапии при эндокринной офтальмопатии используется электрофорез с лидазой или алоэ, магнитотерапия на область орбит.
Возможное хирургическое лечение эндокринной офтальмопатии включает три типа офтальмологических операций: декомпрессия орбиты, операции на глазодвигательных мышцах, операции на веках. Декомпрессия орбиты направлена на увеличение объема глазницы и показана при прогрессирующей нейропатии зрительного нерва, выраженном экзофтальме, изъязвлениях роговицы, подвывихе глазного яблока и др. ситуациях. Декомпрессия орбиты (орбитотомия) достигается путем резекции одной или нескольких ее стенок, удаления ретробульбарной клетчатки.
Оперативные вмешательства на глазодвигательных мышцах показаны при развитии стойкой болезненной диплопии, паралитического косоглазия, если его не удается скорригировать призматическими очками. Операции на веках представляют большую группу разнообразных пластических и функциональных вмешательств, выбор которых диктуется развившимся нарушением (ретракцией, спастическим заворотом, лагофтальмом, пролапсом слезной железы, грыжей с выпадением орбитальной клетчатки и пр.).
Прогноз эндокринной офтальмопатии
В 1-2 % случаев наблюдается особо тяжелое течение эндокринной офтальмопатии, приводящее к тяжелым зрительным осложнениям или остаточным явлениям. Своевременное медицинское вмешательство позволяет добиться индуцированной ремиссии и избежать тяжелых последствий заболевания. Результатом терапии у 30% больных служит клиническое улучшение, у 60% — стабилизация течения эндокринной офтальмопатии, у 10% — дальнейшее прогрессирование заболевания.
Источник


