Хроническая люмбоишиалгия справа как вылечить


Многие люди, достигшие среднего возраста, знакомы с мучительной болью в спине, длящейся по нескольку дней подряд. При этом большинство из их не обращаются за помощью в специализированные учреждения, предпочитая лечиться самостоятельно.
Если боль прошла после пары уколов, значит можно не задумываться над причиной ее появления. Но такое отношение к своему здоровью только усугубляет болезнь, а болевой синдром проявляется все чаще. В данном случае основная причина боли в спине, отдающей в одну или обе ноги – так называемая люмбоишиалгия.
Люмбоишиалгия – это нарушение, затрагивающее седалищный нерв, проявляющееся болью в районе поясницы, которая затрагивает ягодицу, заднюю часть ноги, голень. При таком заболевании болевой синдром развивается резко и внезапно. Обычно его появление провоцирует резкое движение, поднятие тяжести, долгое нахождение в неудобной позе.
Синдром люмбоишиалгии может проявляться разными видами неприятных ощущений – нарастающей, жгучей, ноющей болью, чувством жара или зябкости в пораженной области.
Во врачебной практике чаще всего встречаются такие формы люмбоишиалгии:
Мышечно-тоническая форма – возникает при раздражении нервного корешка структурами, которые его окружают.
 Такое воздействие провоцирует мышечно-тоническое напряжение разных мышц, что вызывает компресссию близкорасположенных кровеносных сосудов и нервных волокон – это так называемая вертеброгенная люмбоишиалгия.
Такое воздействие провоцирует мышечно-тоническое напряжение разных мышц, что вызывает компресссию близкорасположенных кровеносных сосудов и нервных волокон – это так называемая вертеброгенная люмбоишиалгия.
Причиной болезненности в данном случае является слишком высокая нагрузка на нетренированные мышцы, патология развития тазобедренных суставов? либо заболевания органов желудочно-кишечного тракта и малого таза.
Нейродистрофическая люмбоишиалгия слева или справа выступает своеобразным продолжением мышечно-тонической формы болезни.
При такой форме нарушения часто выявляются трофические изменения кожи, а в некоторых случаях – даже язвы. При пальпации пораженной области можно обнаружить бугристую структуру мышц в области коленного и тазобедренного суставов – узелки.
Сильная жгучая боль, усиливающаяся ночью, локализуется в поясничной зоне и подколенной ямке. Часто в ночное время у больного появляются судороги икроножных мышц, а днем он может замечать ограниченность подвижности тазобедренного сустава. Эту форму люмбоишиалгии можно отличить от других по таким признакам:
выраженная болезненность в поясничном отделе, продолжающаяся в течение длительного времени – до нескольких лет; четкая связь болевого синдрома в пояснице и суставах ног; поражение крупных суставов одной или обеих ног – тазобедренного, коленного, голеностопного. Вегето-сосудистая левосторонняя или правосторонняя люмбоишиалгия характеризуется сочетанием неприятных ощущений: жгучей или ноющей боли, усиливающейся при изменении положения ноги; онемением стопы, жаром или холодом в пораженной области.
Чаще всего развитие болевого синдрома провоцирует переохлаждение, либо некомфортное положение ног в течение длительного времени.
Внешне поражение можно распознать как изменение цвета и сухость кожного покрова, отечность в зоне голеностопного сустава. При длительном болевом синдроме в пояснице наблюдается побледнение кожи пальцев ноги и сокращение пульсации на задней стороне стопы.
Нередко признаки всех описанных выше типов люмбоишиалгии встречаются одновременно – в таком случае у больного диагностируется смешанная форма болезни. Кроме того, поражение может затрагивать как обе нижние конечности –двухсторонняя люмбоишиалгия, так и одну из них – левосторонняя или правосторонняя люмбоишиалгия.

Как уже говорилось выше, основные причины люмбоишиалгии – неловкое движение, либо поднятие слишком тяжелых предметов. Однако спровоцировать возникновение такого нарушения способны также:
постоянные стрессы и депрессии; нарушения осанки вследствие беременности или лишнего веса, которые смещают центр тяжести тела; деформирующий остеоартроз; грыжа позвоночного диска; тяжелый физический труд или некоторые виды спорта; возраст после тридцати лет.
В зависимости от того, что именно привело к развитию такого нарушения, выделяют следующие категории люмбоишиалгии:
мышечно-скелетная, которая формируется на основе патологий опорно-двигательного аппарата, в частности — позвоночного столба и нижних конечностей. Кроме того, к этой же категории относится дискогенная люмбоишиалгия и хамстринг-синдром; невропатическая, при которой боль развивается вследствие сдавливания нервных корешков; ангиопатическая – в данном случае болезненность появляется по причине поражения кровеносных сосудов нижних конечностей; смешанная – сюда относятся сочетания патологий разных анатомических структур и комбинация разных аномалий нижних конечностей, основанная на гетерогенном процессе.
Наличие любой формы люмбоишиалгии требует обязательного проведения клинического, инструментального и лабораторного анализов. Такие исследования необходимы для выявления патологий кровеносных сосудов, расположенных в нижних конечностях и брюшной полости.
Кроме того, возможными причинами заболевания могут быть нарушения функциональности органов малого таза и брюшной полости, что также можно выявить с помощью описанных выше исследований.
Обычно симптомы люмбоишиалгии проявляются сразу же после появления такого нарушения. О том, что у человека по каким-либо причинам появилось это заболевание, свидетельствуют признаки:
ограниченность двигательной способности в поясничном отделе позвоночника; повышение интенсивности болевого синдрома при смене положения тела; распространение болевых ощущений по всей длине нерва – от поясницы до голеностопного сустава; фиксация спины в слегка согнутом вперед положении; изменение цвета и температуры кожи нижних конечностей, связанное с нарушением кровообращения; сильная боль при попытке наступить пораженной ногой.
В основном данное нарушение проявляется при длительных физических нагрузках, которые чаще всего развиваются на базе дегенеративного поражения позвоночника – остеохондроза. Больным с таким диагнозом нужно очень внимательно относиться ко всем неприятным ощущениям.

Очень важно начинать терапию болезни как можно раньше, поскольку при отсутствии нужного своевременного лечения у больного может развиться хроническая люмбоишиалгия, вылечить которую намного сложнее.
В первые дни после проявления признаков болезни больному следует максимально ограничить физические нагрузки, а также снизить количество потребляемой жидкости для уменьшения отека межпозвоночных дисков. Кроме того, лечение люмбоишиалгии в домашних условиях подразумевает прием противовоспалительных нестероидных средств.
Тем не менее, рекомендуется при появлении признаков этого заболевания проконсультироваться со специалистом, который расскажет, как лечить люмбоишиалгию и назначит нужные препараты.
Немедленное обращение в медицинское учреждение необходимо, если у больного возникают следующие симптомы:
боль в пояснице после травмы; покраснение и/или отек в районе позвоночника; лихорадка; ухудшение чувствительности ног и органов, расположенных в нижней части тела; самопроизвольное мочеиспускание и/или дефекация.
Как известно, лечение любой болезни во многом зависит от причины ее появления, стадии развития и выраженности клинических признаков, а также общего состояния здоровья пациента. Лечение вертеброгенной люмбоишиалгии в остром состоянии – это, в первую очередь, полный покой больного.
Рекомендуется лежать на твердой поверхности, выбрав позу, в которой болезненные ощущения минимальны. Длительность такого постельного режима может быть разной – от пары дней до 2 недель. Начинать двигаться врачи рекомендуют через 3-4 дня полного покоя, если движения в лежачем положении не усиливают боль.
Если человека беспокоит очень сильная боль, специалист может назначить различные медикаменты, которые должны снять мышечный спазм и уменьшить болезненность. Обычно препараты для лечения люмбоишиалгии – это нестероидные противовоспалительные средства, курс которых подбирается индивидуально.
Также могут быть назначены лекарства, улучшающие циркуляцию крови и венозный отток, медикаменты с витаминами группы «В». Когда острая боль прекращается и остается только болезненность при движении, больному продолжают курс витаминов группы «В» и НПВС.
Лечение люмбоишиалгии народными средствами, а также немедикаментозные варианты терапии применяются только после снятия острой болезненности.
Так, довольно эффективна методика под названием «фармакопунктура» – введение при помощи острой иглы в болевую точку определенного лекарства, восстанавливающего циркуляцию крови, снижающего отек и застойность. Данная методика позволяет снять мышечный спазм и раздражение нервных корешков, дает стойкие позитивные результаты.
Параллельно с этим, больному также необходимо заниматься лечебной гимнастикой — о том, какие упражнения при люмбоишиалгии следует выполнять, а от каких лучше отказаться, расскажет лечащий врач.
Сразу после снятия острого болевого приступа, когда человек уже может безболезненно двигаться, можно выполнять такие упражнения из положения лёжа:
глубоко вдохнув, потянуться и поднять руку вверх, на выдохе вернуться в исходное положение (по 5-6 раз для обеих рук); сгибание и разгибание стоп в голеностопном суставе (5-6 раз); согнув ноги сводить и разводить колени (5-6 раз); сгибать и разгибать ногу в колене, не поднимая пятку от постели (выполнить 3-4 раз для обеих ног). По мере выздоровления, можно осложнять программу и добавлять упражнения в положении сидя и стоя.
В период ремиссии болезни следует минимум 2 раза в год проходить курсы массажа и специальных процедур. Чтобы снизить риск повторного обострения болезни, больному рекомендуется заниматься лечебными упражнениями самостоятельно в течение всего периода ремиссии – это наиболее эффективный метод профилактики новых приступов.
Категория: Неврология и психиатрия Просмотров: 10228
Боль в поясницеРаспространение боли в другие областиТрудность в совершении движенийЖжение по ходу нерваПохолодание пораженной конечностиБледность кожи на пораженной ногеЗуд по ходу нерва
Люмбоишиалгия – недуг, для которого характерным является возникновения сильной боли по ходу седалищного нерва, а также в поясничной области. Такой синдром чаще всего развивается в случае прогрессирования дистрофических изменений со стороны тазобедренного сустава, позвоночного столба, фасций и мышц, а также из-за имеющихся хронических болезней внутренних органов. Если своевременно не провести грамотную диагностику и не начать лечение, то люмбоишиалгия приведёт к снижению трудоспособности.
Болевые приступы при этом синдроме возникают редко. Как правило, их могут спровоцировать следующие факторы:
резкие движения (наклоны, повороты); поднятие тяжестей, особенно систематическое; нахождение в вынужденной или неудобной позе на протяжении длительного промежутка времени.
Чаще всего этот синдром развивается у людей трудоспособного возраста. Реже может появляться у пожилых, и у детей.
Основные причины прогрессирования люмбоишиалгии:
лишний вес; протрузии позвоночных дисков; межпозвоночные грыжи; неправильная осанка; постоянные стрессовые ситуации; артриты; беременность; остеоартрозы деформирующего типа; систематические спортивные и физические нагрузки; переохлаждение; перенесённые недуги инфекционной природы; возрастные изменения костных и хрящевых структур позвоночника; травмы позвоночного столба. 
Причины люмбоишиалгии
В медицине используют несколько классификаций, которые основываются на причинах, спровоцирующие развитие болевого синдрома, на частоте возникновения приступов, а также на преобладающих симптомах, распространённости болевого синдрома, характере протекания заболевания.
Классификация в зависимости от причины прогрессирования:
вертеброгенная люмбоишиалгия. Она, в свою очередь, подразделяется на дискогенную, корешковую и спондилогенную. Вертеброгенная люмбоишиалгия развивается и прогрессирует вследствие сдавливания корешков нервов, из-за грыжи дисков и прочее; миофасциальная. Такой тип люмбоишиалгии развивается на фоне воспалительных недугов фасций и мышечных структур; ангиопатическая. Развивается из-за поражения кровеносных сосудов в пояснице, а также в конечностях; люмбоишиалгия на фоне недугов внутренних органов.
Классификация по частоте развития приступов:
острая люмбоишиалгия; патология с хроническим течением.
По доминированию характерных жалоб:
нейродистрофическая; мышечно-тоническая; вегетативно-сосудистая.
По распространённости болевых ощущений в области поясничного отдела:
правосторонняя; левосторонняя; билатеральная или двусторонняя.
По характеру протекания недуга:
невропатическая; мышечно-скелетная; нейродистрофическая; нейрососудистая.
Симптомы люмбоишиалгии, как правило, выражены очень ярко. Часто они проявляются под воздействием провоцирующих факторов – большая нагрузка на позвоночный столб, поднятие тяжестей и прочее.
Основные симптомы:
сильный болевой синдром в поясничной области (локализуется справа и слева от позвоночного столба), который может отдавать в ноги; боль усиливается при переутомлении, поднятие тяжестей, переохлаждении, обострении имеющихся у человека хронических патологий; ограничение движений. Человек не может нормально наклониться или повернуть туловище; при совершении попытки наступить на ногу, болевой синдром значительно усиливается. При этом боль становится резкой, нарастающей и жгучей; при попытке сменить положение боль в пояснице усиливается; кожный покров на поражённой ноге меняет свой окрас. Он становится бледным или даже мраморным. При ощупывании конечности отмечается её похолодание; по ходу нерва пациент может ощущать жжение, жар, зуд.
При развитии острой люмбоишиалгии, указанные симптомы выражены очень ярко, но в случае хронического течения патологии они могут проявляться периодично – то затухать, то снова нарастать.
Диагностика этого недуга основывается на оценке жалоб пациента, его осмотре лечащим врачом. Также в план диагностики входят лабораторные и инструментальные методы.
ОАК; ОАМ; биохимия крови. рентген; КТ; МРТ.
Начинать лечить недуг можно только после проведения тщательной диагностики и оценки полученных результатов. Стоит отметить, что заниматься самолечением в таком случае недопустимо, так как можно только усугубить течение заболевания. Лечение при помощи народных средств также следует согласовывать со своим лечащим врачом. Применять их рекомендовано только в тандеме с медикаментозной терапией и физиолечением.
Лечение люмбоишиалгии будет наиболее эффективным в том случае, если оно будет комплексным. Лечением данной патологии занимаются терапевты, ортопеды и неврологи. План лечебных процедур и мероприятий разрабатывается для каждого пациента строго индивидуально.
Во время острого периода люмбоишиалгии, когда возникает выраженный болевой синдром, применяют следующее:
показан строгий постельный режим, который подразумевает исключение физических нагрузок и активных движений тела; объем употребляемой жидкости снижается. Это необходимо, чтобы уменьшить отёчность поражённой конечности; приём препаратов с антивоспалительным эффектом. В данную группу относят нурофен, диклофенак и прочее. Принимают их как внутрь (таблетированные формы), так и наносят непосредственно на поражённый участок; если болевой синдром выражен очень сильно, то врачи прибегают к новокаиновым блокадам; назначаются миорелаксанты и спазмолитики. Данные препараты помогут унять мышечные спазмы.
Как только острые проявления болезни стихнут, терапия несколько изменяется. Как правило, врачи назначают пациентам:
 ЛФК; физиотерапию; лечебный массаж; иглорефлексотерапию; носить спец. ортопедические конструкции.
ЛФК; физиотерапию; лечебный массаж; иглорефлексотерапию; носить спец. ортопедические конструкции.
Прогноз в случае своевременно проведённого лечения люмбоишиалгии благоприятный. Если же такая патология уже перешла в хроническую форму, то прогноз более сложен. Все зависит от того, что стало основной причиной развития недуга, а также от тяжести его протекания.
Источник
Люмбоишиалгия – резкий приступ боли в пояснице, который иррадиирует в ногу (в колено, бедро, вплоть до пятки) или в обе ноги. Обычно боль распространяется по задней поверхности бедра и ягодице, провоцируя судороги и онемение мускулатуры.
Сильная боль при развитии люмбоишиалгии вызывается раздражением спинномозговых нервов, в частности это касается седалищного нерва. Это может быть спровоцировано поражением позвоночника вследствие чрезмерных нагрузок на него. Люмбоишиалгия развивается в 25-30% случаев при наличии болей в спине различного генеза и встречается преимущественно у людей среднего и молодого возраста (от 25 до 45 лет), поскольку именно в данном возрасте оказывается наибольшая нагрузка на позвоночник в силу особенностей некоторых профессий и пика физической активности человека.
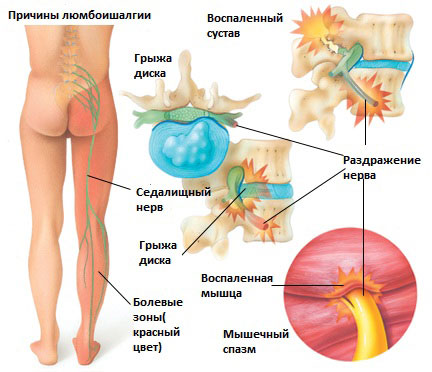
Симптомы люмбоишиалгии
Простреливающие, жгучие, ноющие боли в пояснице и спине, которые иррадиируют в одну или две ноги.
При смене положения тела и попытке выпрямиться боль усиливается.
Ограничение поворотов туловища в области поясницы.
Ощущение ползанья мурашек по ногам, онемение, снижение чувствительности, судороги.
Нарушение кровотока ног, что приводит к развитию похолодания кожи и изменению цвета кожи нижних конечностей.
Болевые ощущения провоцируют человека согнуть спину и выполнить наклон вперед.
Мышцы спины, ног и поясницы напряжены, что приводит к нарушению походки и трудностям при ходьбе. Поскольку в большинстве случаев боли имеют односторонний характер и отдают только в одну ногу, человек под воздействием болевых приступов начинает щадить поврежденную ногу при ходьбе и акцентирует упор на здоровую ногу. В результате, это приводит к перекосу всего туловища в сторону опорной ноги, начинает развиваться лордоз, сколиоз.
Симптом «треножника» – человек способен встать из положения лежа только при помощи опоры на две руки позади туловища. Сидя на стуле, больной только слегка касается стула ягодицами и опирается на прямые руки.
В особенно тяжелых случаях возможно самопроизвольное мочеиспускание.
Причины развития патологии
В большинстве случаев люмбоишиалгия имеет вертеброгенный генез (исходит от позвоночного столба, но может затрагивать внутренние органы, кожу, мышцы), поэтому подобные болевые приступы довольно часто обозначают как вертеброгенная люмбоишиалгия.
Основной причиной заболевания является чрезмерная физическая нагрузка (к примеру, поднятие тяжестей) на фоне наличия поражения позвоночника, к примеру, радикулита, спондилеза, остеохондроза. Особенно опасно для позвоночника выполнять поднятие тяжестей без приседания, а в наклоне – в таких случаях нагрузка на поясничный отдел увеличивается в несколько раз. Еще более опасно поднимать тяжести с одновременным поворотом в сторону, к примеру, перекладывание мешков с зерном или песком.
Среди других распространенных причин люмбоишиалгии выделяют протрузию межпозвоночного диска и межпозвоночную грыжу. Протрузия – это, по сути, начальная стадия в развитии межпозвоночной грыжи. Также люмбоишиалгия может быть вызвана смещением позвонков, поясничным спондилоартрозом, а у пожилых людей коксартрозом (артрозом тазобедренного сустава).
Итак, основными причинами развития люмбоишиалгии являются:
физические нагрузки – занятия спортом, резкое поднятие тяжестей;
хронические физические нагрузки, связанные с особенностями профессии – спортсмены, фермеры строители, грузчики;
резкие повороты вокруг оси позвоночного столба (особенно при сочетании с поднятием тяжести);
продолжительное нахождение тела, а значит и позвоночника в неудобной позе – машинисты, водители комбайнов, трамваев, шоферы;
протрузия дисков, межпозвоночная грыжа;
различные заболевания позвоночника – радикулит, патологический кифоз, сколиоз, поясничный спондилоартроз, остеохондроз;
патологии суставов и костей – ревматизм, артроз тазобедренного сустава, остеопороз;
инфекционные болезни, при которых поражается нервная система;
травмы тазобедренного сустава и позвоночника;
опухолевые патологии органов малого таза;
воспалительные процессы фасций и мышц;
поражение кровеносной системы в области поясницы.
Также следует выделить ряд факторов, которые способны существенно повысить риск развития люмбоишиалгии: переохлаждение организма (в особенности поясницы и спины), беременность, избыточная масса тела, инфекционные общие заболевания (ангина, грипп, ОРВИ).
Виды люмбоишиалгии
В зависимости от причины развития выделяют такие разновидности патологии:
Вертеброгенная люмбоишиалгия – исходит от поражения хребта. Имеет несколько подвидов: корешковая – при сдавлении нервных корешков спинного мозга, спондилогенная – при наличии остеохондроза, дискогенная – при грыже межпозвоночного диска.
Миофасциальная – возникает в результате воспалительного процесс в фасциях и мышцах.
Ангиопатическая – развивается при поражении кровеносных сосудов в области ног и поясницы.
Смешанная – при воздействии сразу нескольких факторов различного генеза.
По частоте и выраженности болевого приступа:
хроническая;
острая.
По распространению боли:
левосторонняя;
правосторонняя;
двусторонняя.
По характеру течения заболевания:
нейродистрофическая;
нейрососудистая;
невропатическая;
мышечно-скелетная.
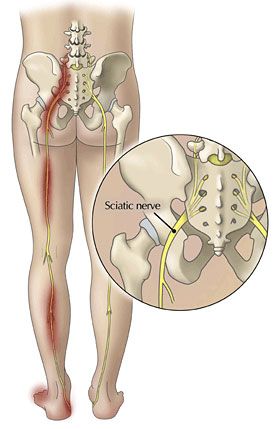
Диагностика
При развитии люмбоишиалгии нужно обратиться к неврологу. Доктор проведет первичный осмотр больного, исследование подвижности коленного, тазобедренного суставов и позвоночника, расспросит пациента относительно наличия опухолевых или инфекционных заболеваний. В обязательном порядке должна быть выполнена рентгенография поясничного отдела позвоночника, а также тазобедренного сустава, которая позволяет провести оценку состояния суставов и костей и исключить из вероятных диагнозов спондилит, переломы и опухоли.
При возникновении признаков сдавления позвоночника выполняют МРТ или компьютерную томографию позвоночника. В некоторых случаях может потребоваться проведение УЗИ органов брюшной полости, почек, а также выполнение люмбальной пункции. Также среди обязательных исследований общий анализ мочи и крови, биохимический анализ крови.
Дифференциальная диагностика данного заболевания выполняется с поражениями суставов и костей, миозитом мышц спины.
Лечение
Самолечение при люмбоишиалгии недопустимо и грозит плачевными последствиями для пациента. Заниматься лечением данного заболевания должен только врач-невролог.
Острая люмбоишиалгия
При острой фазе люмбоишиалгии требуется соблюдение постельного режима и тщательный уход за больным. Нужно подобрать упругий, жесткий матрас для сна, пациенту запрещено делать резкие движения, передвигаться нужно с особой осторожностью. Острая стадия люмбоишиалгии продолжается около двух недель и сопровождается рядом приступов простреливающей, жгучей боли. Для облегчения болевого синдрома врач назначает анальгетические препараты («Катадолон», «Лирика»), также могут назначаться НПВС («Новалис», «Бруфен») и миорелаксанты для снятия спазма мышц спины («Мидокалм», «Сирудал»). Также при люмбоишиалгии широко применяется «Фастум-гель» и мазь «Диклак». В случае появления нестерпимой боли могут помочь глюкокортикостероиды (гидрокортизон, дипроспан). Кроме медикаментозного лечения, используются также и некоторые физиотерапевтические методики (грязевые ванны, лечебный сон) и рефлексотерапия.

Сразу после снятия очередного болевого приступа, когда больной уже может двигаться без острых болевых ощущений, можно выполнять специальные гимнастические упражнения:
Все упражнения должны начинаться из положения лежа – можно их выполнять прямо в кровати.
При глубоком вдохе поднять вверх одну руку и потянуться, затем на выдохе вернуть руку в ее исходное положение. Упражнение выполняется по пять раз для каждой руки.
Движение стопами (сгибание и разгибание), чтобы пальцы ног потянуть на себя, а затем от себя. Выполняется также по пять повторений для каждой стопы в паузах между остальными упражнениями.
Согнуть ноги в коленных суставах, колени развести в стороны и вновь свести обратно. Повторяется упражнение 8-10 раз.
Выпрямляются ноги, после чего одна из них сгибается в колене так, чтобы пятка не отрывалась от кровати. Выполнить по 5 подволакиваний для каждой ноги.
Когда больной начинает идти на поправку, гимнастика может быть усложнена путем добавления упражнений, выполняемых из положения сидя или стоя.
После купирования острой фазы синдрома, в также когда в результате обширного обследования больного была установлена истинная причина развития острой боли в области поясницы, начинается лечение заболевания. При этом терапия люмбоишиалгии может быть направлена на лечение основной патологии, если, к примеру, выявлены межпозвоночная грыжа, пояснично-крестцовый остеохондроз, то в первую очередь следует лечить именно их.
Но при этом можно параллельно проводить и мероприятия для восстановления тонуса спинных мышц и связок. Отличный эффект дает мануальная терапия, магнитотерапия, парафинотерапия, акупунктура, УВЧ, лечебный массаж.
Хроническая люмбоишиалгия
Терапия хронической вертеброгенной люмбоишиалгии нуждается в индивидуальном подходе к каждому больному. Лечение направлено на укрепление мышечной системы спины, снижение нагрузок на тазобедренный сустав и позвоночник. В большинстве случаев врачи стараются обходиться без применения лекарственных препаратов, используя только общеукрепляющую физиотерапию. Пациентам назначают лечебную гимнастику, расслабляющий массаж, мануальную терапию. Упражнения лечебной физкультуры могут выполняться и в домашних условиях, но лучше всего проводить занятия в больнице под присмотром специалиста. Если больной страдает от избыточного веса, назначается специальная диета для снижения массы тела, поскольку лишние килограммы являются дополнительной нагрузкой на позвоночник.
Если причиной развития люмбоишиалгии стала межпозвоночная грыжа, травма позвоночника, нижний парапарез, сдавление спинного мозга, консервативное лечение эффективно довольно редко, поэтому решается вопрос относительно проведения операции. При выполнении хирургического вмешательства может быть проведена дисэктомия – удаление межпозвоночного диска или другой вид коррекции состояния. В дальнейшем врач наблюдает пациента и, исходя из его самочувствия, может назначить дальнейшую терапию.
Лечение люмбоишиалгии в домашних условиях
Очевидно, что многим пациентам хочется заниматься лечением патологии в домашних условиях и не посещать больницу, но стоит отметить сразу, что самолечение может только усугубить и без того тяжелую ситуацию, поскольку проблемы с позвоночником – это очень серьезно. Но после консультации у врача и его разрешения можно выполнять некоторые мероприятия, направленные на лечение заболевания в домашних условиях. К примеру, несложные гимнастические упражнения для укрепления мускулатуры спины или для снижения веса. Соблюдать диету вполне можно и в домашних условиях. Помимо прочего, можно прибегнуть к народным средствам лечения люмбоишиалгии: участки тела, которые страдают от болевого синдрома, следует протирать барсучьим жиром, прикладывать к ним настойки из березовых почек, накладывать согревающие пластыри, втирать раствор нашатыря и растительного масла, носить пояс из собачьей шерсти, принимать хвойные ванны, выполнять примочки из черной редьки.
В целом прогноз при развитии люмбоишиалгии довольно благоприятный. Главное – это перетерпеть острую фазу приступа и немедленно начать терапию основной патологии (межпозвоночной грыжи, остеохондроза) вплоть до проведения операции. После устранения причины развития синдрома болевые приступы не только смягчаются, но и исчезают полностью.

Профилактика
Своевременное лечение заболеваний суставов, кровеносных сосудов, позвоночника.
Избегание травм позвоночника и переохлаждений, особенно в области поясницы.
Нужно следить за собственной осанкой и контролировать массу тела.
Не стоит носить обувь на высоком каблуке.
Также желательно избегать подъема тяжестей, особенно из наклона, лучше присесть.
При сидячей работе нужно каждый час делать 5-10-минутный перерыв, в котором проводить разминку спины и ног. Стул должен иметь подлокотники и регулируемую спинку для снижения нагрузки на спину.
В случае необходимости поездки за рулем нужно делать остановку каждый час, размяться и пройтись.
Помните: алкоголь и курение снижают сопротивляемость организма к различным инфекционным заболеваниям.
При наличии хронической люмбоишиалгии рекомендуется проходить регулярное санитарно-курортное лечение.
Также стоит регулярно проходить профосмотры у ортопеда, невропатолога и невролога.
Источник


