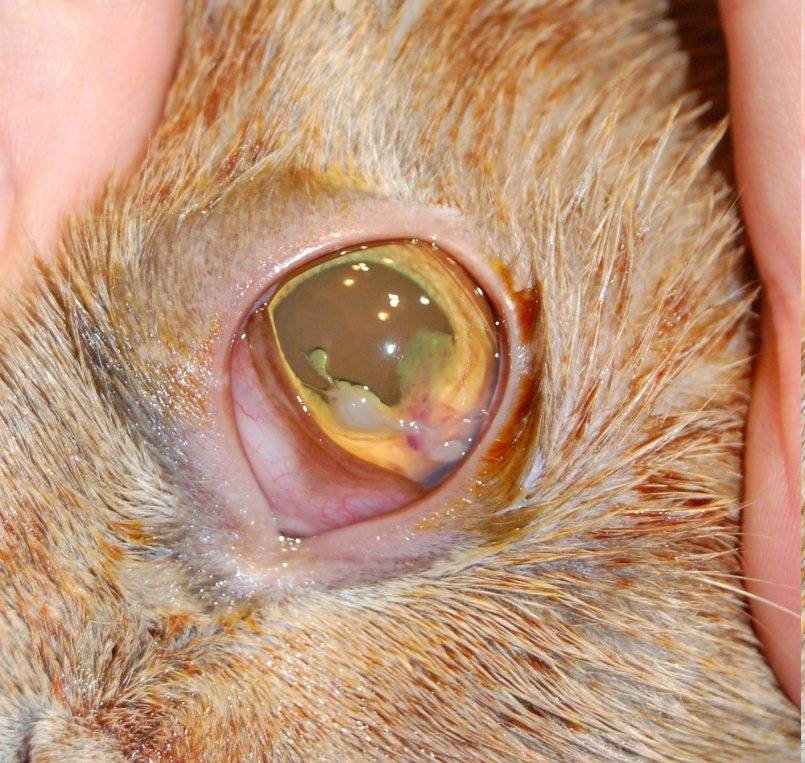
Как сложно вылечить уреаплазму
Способами навсегда вылечить уреаплазму интересуются люди, которые уже несколько раз получали результаты анализов, принимали назначенные специалистом медикаменты, а через какое-то время снова в биоматериале обнаруживались эти микроорганизмы.

Уреаплазма у женщин является частью влагалищной микрофлоры, поэтому врачи называют ее условно-патогенной. Когда снижается иммунитет, человек долгое время принимает антибиотики или антибактериальные лекарства, заражается ИППП, развивается воспалительный процесс.
Вот почему опасна не сама уреаплазма, а то заболевание, которое данный условно-патогенный микроб вызывает, и тогда лечение необходимо. Если же микроорганизмы «дремлют» в организме, что не проявляется неприятными симптомами, то не всегда нужно принимать медикаменты.
Пути передачи инфекции
 Когда женщина, которая доверяет своему половому партнеру, сдает анализы, то бывает крайне удивлена, если видит, что в организме присутствует уреаплазма. Ей начинает казаться, что мужчина изменяет, что это он ее заразил. Особенно паниковать начинают беременные, у которых мазок «на чистоту» дал подобные результаты. Но нужно внимательно слушать врача и лечиться по определенной врачом схеме.
Когда женщина, которая доверяет своему половому партнеру, сдает анализы, то бывает крайне удивлена, если видит, что в организме присутствует уреаплазма. Ей начинает казаться, что мужчина изменяет, что это он ее заразил. Особенно паниковать начинают беременные, у которых мазок «на чистоту» дал подобные результаты. Но нужно внимательно слушать врача и лечиться по определенной врачом схеме.
Иногда уреаплазмоз — действительно результат заражения тем или иным путем:
- половым;
- бытовым;
- от матери к ребенку в ходе родового процесса.
Риск инфицирования возрастает у тех, кто имеет предрасполагающие факторы:
-
 раннее начало половой жизни;
раннее начало половой жизни; - незащищенный половой акт;
- 2 и более партнеров;
- долгий прием антибактериальных средств;
- стресс, депрессия;
- сопутствующие болезни, передающиеся половым путем.
При этом важно понимать, что полностью вылечить не получится по той простой причине, что микроорганизм в организме и так присутствует, это часть микрофлоры. Болезнь может обостриться, если человек перенес простуду, вирусное заболевание, то есть иммунитет снизился.
Поэтому один из секретов, как избавиться от уреаплазмы, — стараться не болеть, соблюдать режим работы и отдыха, не волноваться по различным поводам.
Такой ответ на вопрос, можно ли вылечить уреаплазмоз, вовсе не означает, что раз навсегда от уреаплазмы очиститься невозможно, то и при плохих анализах избавляться от воспалительного процесса не стоит. Думать, что «пройдет само», неправильно. Потому что если болезнь будет запущена, это повлечет за собой осложнения.
Осложнения у женщин и мужчин
Те, кто не лечится, через определенное время прогрессирования болезни могут обнаружить осложнения в репродуктивной системе. Это касается не только девушек, женщин, но и мужчин. Потому что вопросом, как вылечить уреаплазму, обычно задаются именно представительницы прекрасного пола, в то время как некоторые парни наивно полагают, что это все женские проблемы и на них никак не скажутся, здоровье не ухудшится. Однако все это не так.
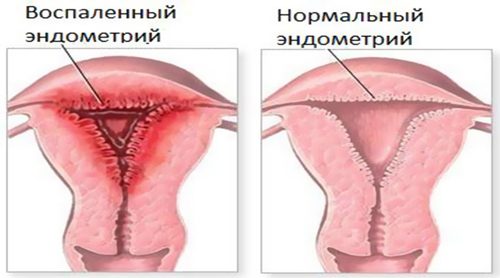
Если не вылечиться от уреаплазмоза, то у женщины возникнут осложнения:
- воспаление в шейке матки — цервицит;
- воспалительный процесс в слизистых клетках влагалища — вагинит;
- болезни в органах малого таза;
- воспалительный процесс в матке — эндометрит;
- воспалительные явления в придатках, яичниках маточного органа — аднексит;
- проблемы с репродуктивной функцией — невозможность забеременеть.
Мужчины с запущенным уреаплазмозом в будущем могут страдать от:
- воспаления предстательной железы, или простатита;
- проблем с мочеиспусканием;
- уретрита — патологического процесса в мочеиспускательном канале;
- эпидидимита — воспаления в придатках яичек.
Неверные схемы лечения
 Иногда полностью излечиться у больных не выходит, потому что врач диагностирует полный комплекс патологий, но вместо того, чтобы начинать с терапии уреаплазмоза, назначает препараты от других болезней, что приводит к запущенной форме воспаления.
Иногда полностью излечиться у больных не выходит, потому что врач диагностирует полный комплекс патологий, но вместо того, чтобы начинать с терапии уреаплазмоза, назначает препараты от других болезней, что приводит к запущенной форме воспаления.
Все дело, возможно, в том, что симптоматика схожа с другими воспалительными процессами. Это утомляемость, боли в животе, нарушение мочеиспускания.
Коварство болезни заключается иногда в том, что течение бессимптомное. Но при обострении у мужчин бывают:
- боли при мочеиспускании;
- скудные выделения из уретры, в утреннее время;
- небольшие боли в паховой области.
Обострение у женщин проявляется:
- постоянными позывами к мочеиспусканию;
- болезненностью при опорожнении мочевого пузыря;
- слизистыми выделениями;
- болями внизу живота.
Верная диагностика и комплексная терапия
Материал для бактериального посева необходимо взять у женщин из уретры, со свода влагалища и из канала шейки матки. А у мужчин — соскоб из уретры.
Для того чтобы понять, что от болезни пациенты избавились, анализ надо сдать и после, но как минимум через 2 недели после окончания терапии.
Патология вылечивается, если выстроить грамотную комплексную схему с необходимыми в конкретном случае препаратами для приема внутрь, витаминотерапией, другими способами укрепления иммунитета. Иногда врачи назначают вагинальные свечи и суппозитории, призванные восстанавливать влагалищную микрофлору.
Болезнь излечима, если соблюдать все указания. Пройти весь назначенный курс от начала и до конца, ничего не пропуская, самостоятельно не заменяя одни препараты другими. При этом нельзя пить алкоголь, вести половую жизнь, даже с барьерными контрацептивами.
Источник

Хронический уреаплазмоз у женщин — довольно распространенный в наши дни диагноз. Причина этого печального явления — наблюдаемое тотальное ослабление иммунитета.
Возбудитель заболевания является условно-патогенным, может присутствовать в организме и здорового человека, но «дремлет», пока не возникнут определенные условия, благотворные для его пробуждения и развития.
Чем грозит уреаплазмоз?
Помимо того, что это заболевание может стать причиной других недугов (пиелонефрит, цистит, воспаление придатков), уреаплазмоз может привести к таким трагическим последствиям, как преждевременные роды, осложнения беременности и даже самопроизвольный аборт у женщин, простатит и бесплодие у мужчин.
О том, что в организме есть уреаплазма, могут подсказывать такие симптомы:
- частые позывы к мочеиспусканию;
- мочеиспускание с болезненными ощущениями и жжением;
- боль в нижней части живота (симптоматика воспаления придатков или воспалительных процессов в матке);
- выделения из влагалища, вначале прозрачные, затем желтые или желто-зеленые, с неприятным запахом;
- половой акт сопровождается болевыми ощущениями;
- нарушение половой функции (дисменорея, бесплодие).
Постановка диагноза возможна только по результатам анализов.
Надо ли лечить?

Хотя уреаплазма парвум и относится к условно-патогенным организмам и теоретически лечение не обязательно, его не удастся избежать в период острого воспалительного процесса.
Иногда бывает так, что проблема игнорируется, а через пару лет трансформируется в тяжелый простатит. Пример приведен в конце статьи. К сожалению иногда пациенты обращаются за помощью в очень запущеных случаях, например, когда пропадает эрекция или не удается забеременеть.
К тому же, если анализы упрямо показывают преобладание патогенных микроорганизмов в микрофлоре, женщина страдает от цистита, болей внизу живота, странных выделений и, ко всему этому, не может забеременеть или выносить малыша, вопрос «лечить или не лечить?» чаще всего, даже не озвучивается.
Такой мысли не допускают и врачи, составляя алгоритм эффективной терапии. Первым пунктом в нем окажутся антибактериальные препараты (антибиотики), подобраны конкретно под уреаплазмоз.
Подробнее: Лечить или нет?
Почему инфекция не лечится?
Главная причина того, что не удается избавиться от уреаплазмы – это неразборчивость в сексуальных связях, частая смена половых партнеров.

Уреаплазма – инфекция, передающаяся половым путем, поэтому при появлении подозрения, необходимо проконсультироваться с доктором.
Чем раньше это будет сделано, тем выше шанс защитить полового партнера от заражения, исключить переход заболевания в хроническую форму, которая влечет за собой множество неприятных последствий.
Вторая причина, как это ни печально – неквалифицированные доктора. Реальность такова, что далеко не все медики имеют достаточный опыт и знания, а кто-то из них находится в плену заблуждений и устаревших догм. Врачи тоже люди со своими проблемами.
Главное помнить, что вы как пациент имеете право получить результат. Если результата нет, помогает беседа с главврачом или звонок в Минздрав.
Следующая по популярности причина – неквалифицированные пациенты 🙂 Да, наплевательское отношение к собственному здоровью и к рекомендациям врача – тоже не редкость и частично вытекает из предыдущего пункта.
Чтобы избежать такой ошибки, полностью соблюдайте указания медперсонала, вовремя обращайтесь за помощью и будьте предельно откровенны.
Иногда пациенты проходят повторное лечение уреаплазмоза, поскольку с первого раза заболевание не лечится. Проблема заключается в том, что даже самые современные и действенные антибиотики не способны навсегда избавить пациента от паразитов, если у него снижен иммунитет.
Секс при лечении запрещен, но многие игнорируют это правило.
При недостаточном уровне иммунной защиты инфекция будет проявляться у человека снова и снова. Поэтому оправдано вместе с антибиотиками пройти курс лечения иммуностимуляторами, в частности – уколами циклоферона.
Иммунотерапия помогает организму быстрее восстановиться, повысить сопротивляемость паразитам. Особо необходимо выделить препарат Циклоферон, дополнительно к нему доктор рекомендует лечение:
- биостимуляторами;
- антиоксидантами;
- адаптогенами.
Возможно ли избавиться от недуга навсегда?
К сожалению, из-за того, что симптоматика заболевания довольно слабая и проявляется периодами, большая часть зараженных неверно полагают, что уже выздоровели.
Они либо перестают принимать какие-либо препараты, либо самостоятельно прерывают терапию на половине пути. Всё это ведёт к тому, что болезнь остаётся не долеченной.
Но даже если пациент действует в строгом соответствии с назначенным курсом лечения, нет полной уверенности в положительном исходе.
Надежный способ лечения в несколько этапов
Хронический уреаплазмоз следует лечить в несколько этапов, на каждом из которых применяются определенные медикаменты. Так, в настоящее время в России принятым стандартом лечения хронического уреаплазмоза является следующий:
- Первый этап – усиление иммунитета;
- Второй этап – местная терапия вагинальными средствами, содержащими антисептики или антибиотики;
- Третий этап (основной) – купирующая химиотерапия антибиотиками, губительно воздействующими на внутриклеточные организмы;
- Поддерживающая терапия – необходима для ускоренного восстановления организма после хронического инфекционного процесса.

Усиление иммунитета проводится иммуномодуляторами из группы интерферонов или интерфероногенов.
В настоящее время чаще всего в лечении уреаплазмоза применяются следующие иммуномодуляторы-интерфероногены: Иммунал, Пирогенал, Ликопид, Циклоферон, Имуномакс, Изофон, Иммунорм, Имудон, Метилурацил, Рибомунил, Полудан, Уро-Ваксом.
Иммуномодуляторы необходимо принимать в течение 1 – 2 недель в зависимости от длительности хронического воспалительного процесса.
Во второй половине курса лечения иммуномодуляторами следует начинать применение местных вагинальных средств, содержащих антибиотики или универсальные антисептики. В настоящее время для лечения хронического уреаплазмоза используются вагинальные суппозитории с антисептиками на основе повидон-йода и хлоргексидина, такие как:
- Свечи Бетадин – вводить во влагалище вечером перед сном в течение двух недель;
- Свечи Йодоксид – вводить во влагалище вечером перед сном в течение двух недель;
- Свечи Йодовидон – вводить во влагалище вечером перед сном в течение двух недель;
- Свечи Йодосепт – вводить во влагалище вечером перед сном в течение двух недель;
- Свечи Гексикон и Гексикон Д – вводить во влагалище вечером перед сном в течение двух недель;
- Свечи Хлоргексидин.
Кроме вагинальных свечей с универсальными антисептиками для лечения уреаплазмоза можно применять суппозитории или тампоны с антибиотиками, такие как:
- Свечи и крем Дафнеджин;
- Тампоны с тетрациклиновой мазью 1 – 3 % вводить во влагалище дважды в сутки в течение 10 – 15 дней;
- Тампоны с эритромициновой мазью 1 % вводить во влагалище дважды в сутки в течение 10 – 15 дней;
- Вагинальный крем Далацин Ц – вводить во влагалище дозатором по 5 мг вечером перед сном в течение недели;
- Свечи вагинальные с эвкалимином 0,05 г;
- Свечи влагалищные с трихомонацидом.
Вагинальные суппозитории и тампоны необходимо вводить только в отсутствие месячных. Если в процессе лечения началась менструация, следует прервать курс и продолжить после их окончания. Для лечения уреаплазмоза достаточно выбрать только один вид свечей или тампонов с антибиотиком или антисептиком. Комбинировать одновременно два местных препарата (например, утром вводить тампоны с тетрациклиновой мазью, а вечером суппозитории Гексикон) не следует, поскольку эффективность лечения не повысится, а неприятные ощущения или раздражение влагалища могут появиться.
Все о свечах для женщин >>

После завершения местного лечения приступают к основному (третьему) этапу в терапии уреаплазмоза.
Третий этап заключается в приеме антибиотиков, губительно действующих на внутриклеточные микроорганизмы, в том числе и уреаплазму. Антибиотикотерапия хронического уреаплазмоза проводится следующими лекарственными препаратами:
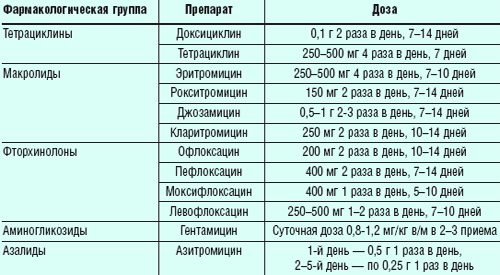
- Доксициклин или Моноциклин – в первый прием выпить 200 мг антибиотика, затем принимать по 100 мг дважды в день в течение 2 – 3 недель;
- Тетрациклин – принимать по 500 мг по 4 раза в день в течение 1 – 2 недель;
- Азитромицин – в первые сутки принять 1 г, затем в течение 4 дней по 0,5 г один раз в сутки;
- Кларитромицин – по 500 мг принимать дважды в сутки в течение 10 – 14 дней;
- Рокситромицин – принимать по 300 мг дважды в день в течение 10 суток;
- Джозамицин – по 500 мг дважды в день в течение 10 – 14 суток;
- Мидекамицин – по 400 мг трижды в сутки в течение недели;
- Ципрофлоксацин – по 500 мг дважды в сутки в течение 10 – 14 дней;
- Пефлоксацин – по 400 мг дважды в сутки в течение недели;
- Офлоксацин – по 200 мг дважды в сутки в течение недели;
- Левофлоксацин – по 500 мг один раз в день в течение недели.
После завершения антибиотикотерапии необходимо еще в течение месяца принимать растительные адаптогены, улучшающие иммунитет, а также нормализующие обмен веществ и ускоряющие восстановление организма. Рекомендуется принимать настойки женьшеня, родиолы розовой или эхинацеи пурпурной.
Все антибиотики и схемы лечения >>

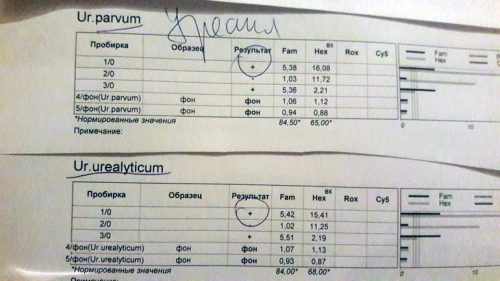
Через месяц после окончания антибиотикотерапии ОБЯЗАТЕЛЬНО необходимо сдать контрольные анализы, чтобы оценить эффективность антиуреаплазменного лечения.
Для контроля необходимо сдать мазок из влагалища, уретры и канала шейки матки на ПЦР-исследование и бактериологический посев.
Если результаты анализов отрицательные или обнаружены уреаплазмы в количестве менее 103 КОЕ в 1 мл, то лечение оказалось эффективным.
Дополнительные меры
Иногда врачи назначают своим пациентам физиотерапию и массаж предстательной железы. В зависимости от стадии запущенности болезни может назначаться электрофорез с лекарственными препаратами, магнитотерапия и разного рода тепловые процедуры.
Местное лечение – убивает уреаплазмы в уретре, влагалище. Оно состоит из промывания канала у мужчин растворами урогиал, серебра, у женщин используются урогиал, ванночки и тампоны.
Иммуномодулирующая терапия – направлена на усиление активности иммунитета.
Народные средства, но не стоит на них особо уповать.
Профилактические меры, чтобы избежать заражения уреаплазмозом

Профилактическими методами уреаплазмоз, являются:
- постоянный половой партнер;
- пользование презервативом при сексуальных контактах;
- избегать анального и орального секса или применять при этом виде секса презерватив;
- спринцеваться антисептическими средствами после сексуального акта;
- при планировании беременности, обязательное обследование обоих партнеров;
- воздержаться от секса в момент медикаментозного лечения антибиотиками;
- здоровый образ жизни;
- правильно сбалансированное питание;
- соблюдение интимной гигиены;
- регулярное обследование у гинеколога.
Внимание! Разборчивость в сексуальных связях – лучшая профилактика уреаплазмоза и прочих мочеполовых инфекций.
Бытовым путем и через поцелуи инфекция не передается.
Для того, чтобы заболевание уреаплазма не перешел в хроническую форму развития болезни, необходимо:
- пройти полный курс лечения острой формы уреаплазмоза;
- соблюдать режим дня и правильные нагрузки для организма;
- заниматься физкультурой и закаливанием;
- регулярно пополнять организм витаминами и поддерживать в норме иммунную систему.
При необходимости срочных профилактических мер прибегают к уретральному введению антисептических растворов вроде Хлоргексидина или Мирамистина.
Эти препараты необходимо ввести в мочеиспускательный канал сразу после незащищенного сексуального контакта. Но, во-первых, иакой способ не дает полной гарантии, во-вторых, злоупотреблять такими средствами нельзя, потому как возможно развитие ожога в уретре или развитие аллергического воспаления в мочеиспускательном канале.
Кроме того, избежать множества болезней поможет крепкая иммунная защита.
Реальные случаи

На последок история для тех, кто до сих пор не считает уреаплазму опасной:
»
История такова. В 2013-ом подцепил урик. Первым симптомом было острое жжение при мочеиспускании, которое я тогда списывал на наличие аммиака в моче и солей в почках, и, собственно говоря, ничего не предпринимал для исправления оного.
Перед этим событием (07.12.12) делал ТРУЗИ простаты, всё было вроде в относительной норме, за некоторыми исключениями, и никакие проблемы (кроме плохого стояка и быстрой эякуляции) не беспокоили.
Объём железы: 19,5 см3.
Структура: диффузно-неоднородная с участками фиброза в переходных зонах. Эхогенность смешанная. Дифференцировка зон снижена.
Заключение: УЗ-признаки диффузных изменений простаты. Семенные пузырьки — в норме.
20.02.14 было ещё одно исследование вместе с почками, от него осталась только одна запись, о том что увеличения железы не наблюдается. И летом 15-ого поход к муниципальному урологу из-за жалоб на эрекцию и жжение. Прощупал простату и сделал вывод, что проблем с ней нет.
Когда со временем становилось только хуже, я сдал мазок из уретры — бак посев на основные ЗППП. Нашли уреаплазму, подвид не уточнили. Прописали антибиотик Доксициклин, который я пропил месяц (не строгим соблюдением всхемы приёма), посев дал повторно положительный результат.
Отправили к урологу, но на тот момент, поскольку я почувствовал временное улучшение и висели другие проблемы, с этим не связанные, я забил ровно на год, пока всё не стало совсем плохо. О том, что уреаплазмоз может быть прямой причиной хронического простатита, я тогда понятия не имел.
Зимой 2016-2017-ого (а возможно и раньше, чему я не придавал значения) начал болеть низ живота, область поясницы. Боли усилились, вероятно, на фоне переохлаждения. Начались проблемы с эякуляцией (острая боль) и боль при дефекации (оная кстати наблюдалась ещё относительно давно).
Плюсом болели яйца и боль отдавала в уретру. Утренняя эрекция отсутствует. С мочеиспусканием так таковых проблем не наблюдалось, кроме небольшого ощущения тяжести в зоне мочевого пузыря. Сделал ещё раз основные УЗИ, включая яйца и придатки — с ними вроде проблем не нашлось (за исключением варикоцеле первой степени на левом). В почках были найдены одиночные мелкие камни и песок. А вот УЗИ простаты стало совсем неутешительным:
Объём: 23,2.
Структура: диффузно-неоднородная с участками фиброза в переходных и периферических зонах с единичными микролитами и микрокистами в переходных зонах и по ходу уретры. Диффузное утолщение зон ПУЖ. Эхогенность смешанная. Дифференцировка зон сохранена.
Семенные пузырьки — не увеличены, структура неоднородная.
Бак посев на плазму, разумеется, положительный, тогда я и узнал, что это тот самый Urealyticum, не лечить который нельзя. Уролог до сих пор не назначил лечения (кроме самостоятельного примения мной свечей «Простатилен», которые не дали особого результата и «Цистона»), т.к. не смог взять секрет простаты с целью его анализа (пальпация при том достаточно болезненная).
»
Вот и делайте выводы о том, опасный это микроорганизм или нет.
Еще о последствиях >>
Еще одна цитата:
»
Наиболее полный обзор по этой проблеме был опубликован сравнительно недавно,весьма уважаемым мною Кеном Вайтсом,профессором из Алабамского университета в журнале Clinical Microbiology Reviews в октябре 2005 г.
Mycoplasmas and Ureaplasmas as Neonatal Pathogens
Микоплазмы и уреаплазмы как неонатальные патогены.
В обзоре приведены сведения о связи между внутриматочным инфицированием уреаплазмами и микоплазмами и преждевременным прерыванием беременности,преждевременными родами и низким веса плода.Приведены доказательства того,что уреаплазмы и микоплазмы при внутриматочном инфицировании и при инфицировании в родах вызывают острые неонатальные пневмонии у новорожденных,хроническую болезнь легких (бронхолегочную дисплазию),сепсис и менингит.
Кстати, в обзоре утверждается и об орально-генитальном пути инфицирования уреаплазмами и микоплазмами.
«
Источник