Как вылечить дермоидную кисту копчика

Киста копчика не относится к распространенным заболеваниям, хотя встречается не так уж редко. Она бывает и у женщин, и у мужчин, хотя чаще диагностируется все же у представителей сильного пола возрастом от 15 до 40 лет. Заболевание может годами никак не проявляться, и многие узнают о своем недуге, лишь после того, как он переходит в острую стадию. При отсутствии лечения болезнь легко приобретает хроническую форму и провоцирует развитие осложнений, и тогда справиться с проблемой гораздо труднее. Как своевременно распознать развитие недуга? Какие симптомы имеет киста копчика и в чем заключается ее лечение?
Киста копчика
Характеристика патологии
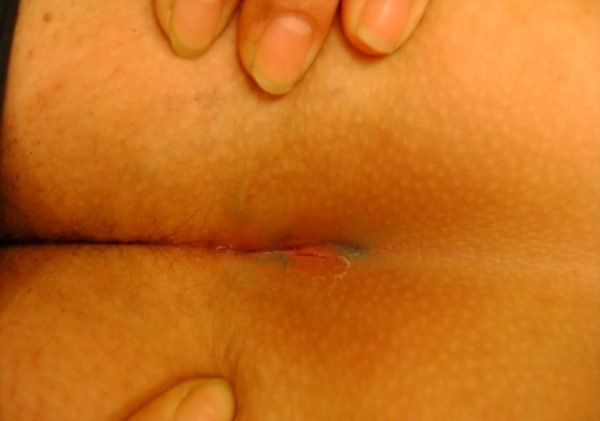
Что такое копчиковая киста? Данная болезнь считается врожденной аномалией и являет собой некрупное образование в виде вытянутой полости в подкожном слое. Располагается полость выше ануса на несколько сантиметров, обычно по центру ягодичной складки. Внутри стенки капсулы покрыты эпителием со своими железами. Выделения этих желез и отмершие клетки выводятся наружу по узкому ходу через крошечное отверстие на ягодичной складке.
В зависимости от расположения, степени выраженности и причины развития патологии, выделяют четыре разновидности данного заболевания:
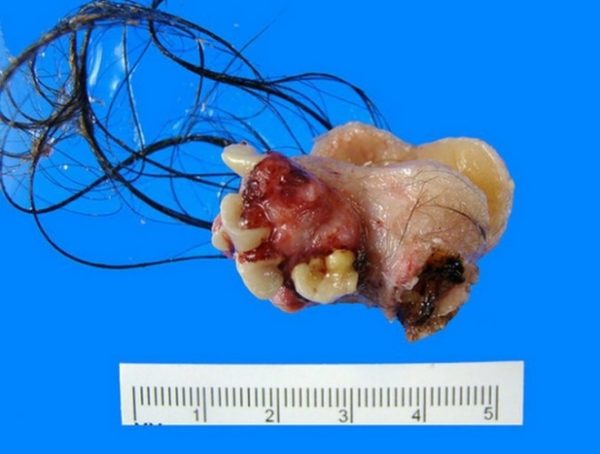
- дермоидная киста – полость, находящаяся в глубоких слоях тканей;
Дермоидная киста
- эпителиальный копчиковый ход – располагается под самой поверхностью кожи;
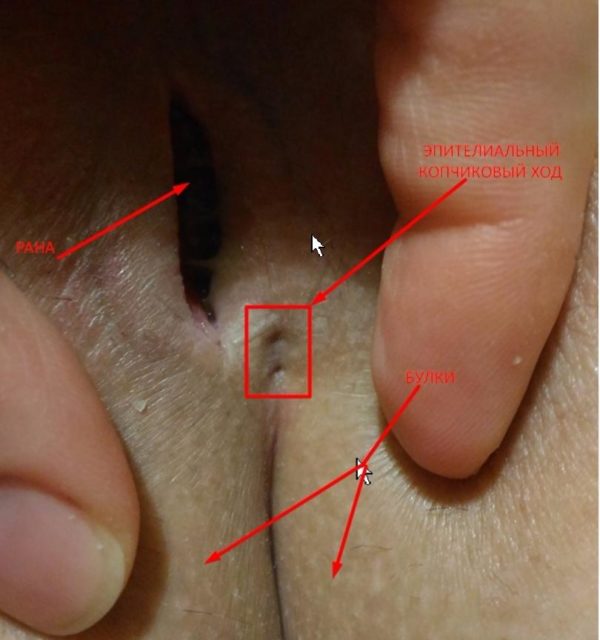
Эпителиальный копчиковый ход
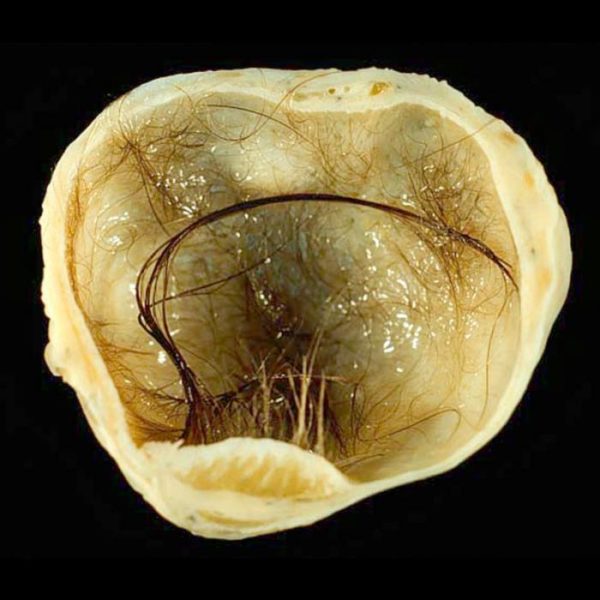
- пилонидальный синус – развитие воспаления вызывают врастающие волосы;
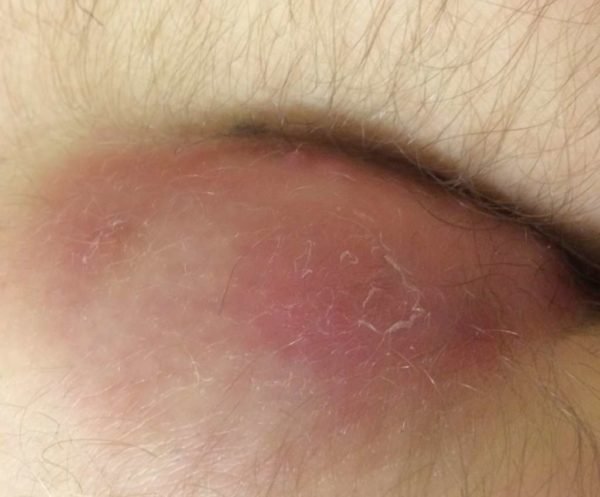
Пилонидальный синус
- копчиковый свищ – острая степень инфицирования с нагноением.
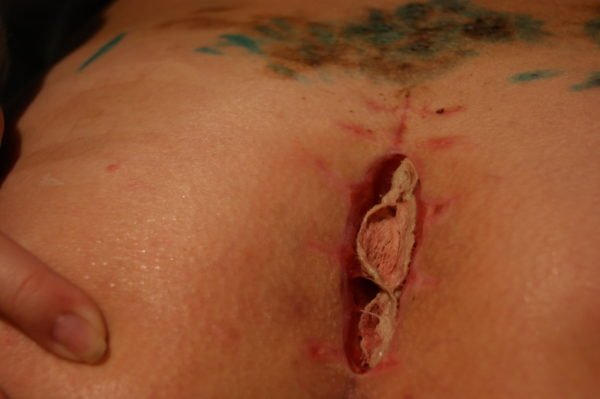
Копчиковый свищ
Классификация по течению заболевания
| Стадия | Характеристики |
|---|---|
| Неосложненная | Визуальные признаки и жалобы на дискомфорт и боль отсутствуют. |
| Острая | Наблюдается образование абсцессов и скопление инфильтрата в капсуле. |
| Хроническая | Наблюдаются рецидивирующие свищи, абсцессы, в полости присутствует инфильтрат. |
| Ремиссия | Симптомы полностью исчезают после периода обострения или имеют слабо выраженный характер. |
Визуально наличие кисты обнаружить практически невозможно, но только до тех пор, пока выведению органических отходов ничто не мешает. Если вдруг отверстие закупоривается, продукты жизнедеятельности загнивают и киста воспаляется. Именно в этот период появляются выраженные признаки патологии, и больному требуется квалифицированная помощь.
Причины заболевания
Появление кисты обусловлено дефектами внутриутробного развития, из-за чего и формируется полость в подкожном слое клетчатки. Иногда эти дефекты бывают вызваны наследственностью, но в большинстве случаев точно установить причину аномалии специалисты не могут. Вероятность образования кисты у женщин не меньше, чем у мужчин, но, как показывает статистика, у слабого пола она воспаляется намного реже. При отсутствии провоцирующих факторов наличие патологии никак не влияет на качество жизни человека, и так может продолжаться десятилетиями.
К причинам воспаления кисты относятся:
- травмы нижней части спины, мелкие царапины и ссадины на коже;
- локальное или общее переохлаждение;
- заболевания инфекционного характера;
- несоблюдение гигиены;
- повышенная потливость;
- сидячая работа;
- слабый иммунитет.

Сидячая работа может привести к развитию кисты копчика
Ортопедическое кресло
Повышает риск воспаления и наличие волос в ягодичной складке: чем гуще волосяной покров, тем вероятнее развитие болезни, особенно такой разновидности патологии, как пилонидальный синус.

Чем гуще волосяной покров по всему телу, тем выше риск развития кисты
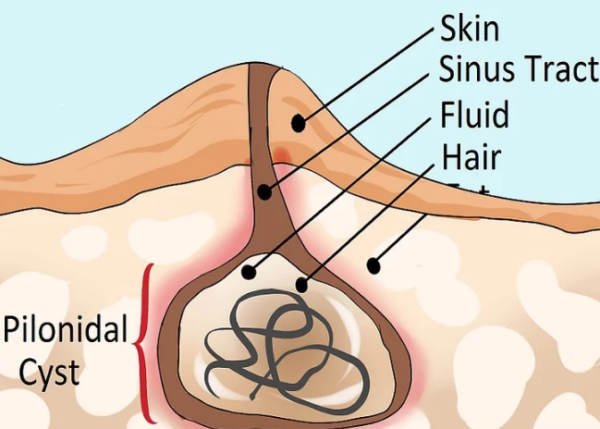
Схема кисты
Симптомы копчиковой кисты
Полость, находящаяся в подкожном слое с рождения, длительное время не имеет визуальных и тактильных проявлений. В отдельных случаях человек может ощущать лишь слабый дискомфорт в нижней части спины, вызванный легким зудом. Когда происходит закупорка отверстия полости, появляются характерные симптомы заболевания:
- возле копчика возникает ощущение чего-то инородного, мешающего при движении, ходьбе;
- в ягодичной складке появляется покраснение, которое быстро увеличивается и сопровождается припухлостью;
- возникает боль, припухлость уплотняется, возрастает дискомфорт при ходьбе и сидении;
- с развитием воспаления боль принимает пульсирующий характер, повышается температура тела, может болеть голова;
- через отверстие выходит инфильтрат и гной (если воспаление сильное, появляется второе отверстие и образуется гнойный свищ);
- с выходом гнойного экссудата больной чувствует небольшое облегчение, боль в области копчика уменьшается.

Первый симптом кисты — дискомфорт при ходьбе, нарастающая боль
Болевые ощущения всегда сопровождаются психологическим дискомфортом, что еще больше ухудшает состояние больного. Из острой стадии болезнь может перейти в хроническую, спровоцировать развитие осложнений и сопутствующих патологий. Несмотря на выведение гнойной массы, полностью очиститься полость не может и сама по себе киста никуда не исчезает. Инфекционный очаг, сохраняющийся в капсуле и временно утихший, будет вызывать новые обострения с гнойными абсцессами. Обычно рецидив наблюдается через 2-4 месяца, а до этого из отверстия на копчике могут появляться скудные выделения экссудата, ощущаться тупые боли в области крестца. В отдельных случаях болезнь не проявляется год-два, а то и больше, но затем все равно происходит рецидив, так что лечить кисту нужно обязательно.
Лечить кисту копчика нужно обязательно
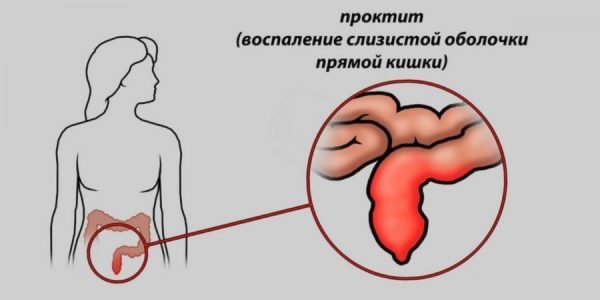
Среди самых частых осложнений, развивающихся на фоне копчиковой кисты, являются воспалительные процессы в организме, кожная экзема, проктит и парапроктит, остеомиелит. В тяжелых случаях заболевание приводит к развитию раковых клеток.
Если вы хотите более подробно узнать, как лечить копчиковую кисту, а также рассмотреть причины возникновения и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Диагностика патологии
При обнаружении указанных симптомов следует обращаться к врачу-проктологу, и чем раньше вы это сделаете, тем проще будет справиться с проблемой.

Для диагностики и лечения кисты копчика нужно обратиться к врачу-проктологу
Проявления болезни достаточно характерные, поэтому диагноз, поставленный при первичном осмотре, почти всегда подтверждается. Чтобы исключить наличие патологий в самом копчике или прямой кишке, врач обязательно проводит ректальное исследование путем пальпации, оценивая подвижность копчика, мышечный тонус и другие критерии.
Ортопедические матрасы
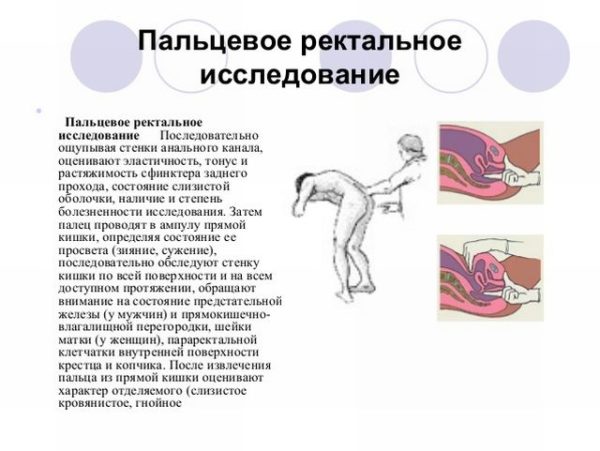
Пальцевое ректальное исследование
Для более детального обследования пациенту назначается фистулография, УЗИ, МРТ или КТ.
Фистулография – методика, позволяющая точно определить локализацию и направление хода свища в подкожном слое. В чем она заключается: в отверстие свища вводят контрастное вещество, а затем делают рентгенографию или КТ. Благодаря четкому изображению, риск оставить незамеченным гнойный карман или ответвление во время операции снижается к нулю, а значит, исключается возможность рецидива.
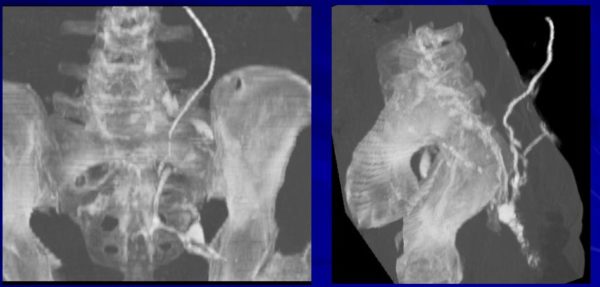
КТ- фистулография — метод рентгенологического исследования свищей после заполнения их рентгеноконтрастным веществом
Данный метод имеет некоторые противопоказания:
- тяжелое состояние больного;
- кровотечение из кисты;
- непереносимость организмом рентген-контрастных веществ.
УЗИ противопоказаний не имеет, и тоже довольно точно позволяет оценить состояние больного, при условии высокой квалификации врача. Это обусловлено сложностью визуализации мягких тканей, и недостаточно опытный специалист может пропустить наличие отдельных патологических образований.
УЗИ диагностика должна проводиться опытным специалистом
Что касается КТ и МРТ, то абсолютных противопоказаний у них нет, но от пациента требуется сохранять неподвижность в течение 20 минут. Так как при сильных болях не каждый сможет это выполнить, некоторым больным предварительно делают наркоз.
При обследовании пациент должен сохранять неподвижность
Как лечить кисту копчика
Полностью избавиться от болезни можно только одним способом – хирургическим. Если капсулу не удалить, она обязательно будет воспаляться: близость анального отверстия, волосяной покров, потение способствуют проникновению инфекции внутрь полости и рецидиву заболевания. Но консервативная терапия тоже применяется, в основном, чтобы подготовить больного к операции.
Медикаментозное лечение
Такая терапия направлена, прежде всего, на снятие воспаления и болей. Прием препаратов показан до оперативного вмешательства, а также после него, чтобы избежать нового заражения раны и ускорить процесс заживления. Обычно пациенту назначают обезболивающие («Анальгин», «Темпалгин») и нестероидные противовоспалительные средства («Ибупрофен», «Диклофенак»).
Обезболивающие препараты
Дозировка определяется врачом с учетом состояния больного. При сильном нагноении, чтобы не допустить распространения инфекции, назначаются антибиотики широкого действия. Правда, большинство из них имеют сильное побочное действие, так что принимать их нужно с осторожностью, не превышая рекомендованной дозировки.

Описание препарата «Ибупрофен»: дозировка и побочные действия
Народные средства
Рецепты народной медицины можно применять для уменьшения симптомов, когда нет возможности быстро получить квалифицированную помощь. Как и аптечные препараты, эти средства могут оказывать побочные действия, поэтому используйте их умеренно. Приведем несколько проверенных рецептов.
- Понадобится настойка прополиса (на 6 частей спирта 1 часть прополиса) и салфетка (обязательно стерильная). Салфетку пропитывают настойкой, прижимают к больному участку, сверху накрывают пленкой и чем-нибудь теплым. Оставляют на 2-3 часа. Повторять нужно каждый день на протяжении недели, пока не пройдет воспаление.
Салфетку, пропитанную прополисом, нужно держать не менее часа
- Высушенный зверобой измельчают (можно купить готовый сбор в аптеке), отмеряют три столовые ложки и всыпают в кастрюлю. Вливают 0,5 л горячей воды и проваривают 15 минут. После этого отвар нужно слить, а траву, чуть-чуть охладив, приложить к отеку и накрыть пленкой. После остывания траву убирают, а область копчика накрывают чем-нибудь теплым. Повторять нужно каждый день, пока полость не очистится.

Зверобой сушеный

Отвар зверобоя
- Свежие листья подорожника ополаскивают кипятком и сминают до образования сока. Этим соком пропитывают марлевую салфетку и накладывают на отек на 15-20 минут. Повторяют ежедневно, по 2-3 раза в день, пока не уйдет воспаление.

Сок подорожника
- Понадобится аптечная настойка календулы (спиртовая) и мягкая салфетка. Салфетку пропитывают настойкой, накрывают кисту, сверху фиксируют компресс повязкой. Держать нужно не меньше 4 часов, а лучше всю ночь. После 5-7 процедур боль и воспаление исчезают, киста очищается от гноя.
Аптечная настойка календулы
Такие меры оказывают временный эффект и не могут устранить саму проблему, поэтому не откладывайте визит к врачу.
Цены на средства народной медицины при болях в спине
Хирургическое лечение
Как правило, операцию по удалению кисты проводят в период ремиссии, что облегчает работу хирурга и сокращает процесс выздоровления. Но если состояние больного резко ухудшается и есть опасность инфицирования, операцию могут назначать и в период обострения. Обычно удаление капсулы осуществляется под местным наркозом, а занимает этот процесс от 30 минут до часа, в зависимости от размера полости и наличия дополнительных ходов.
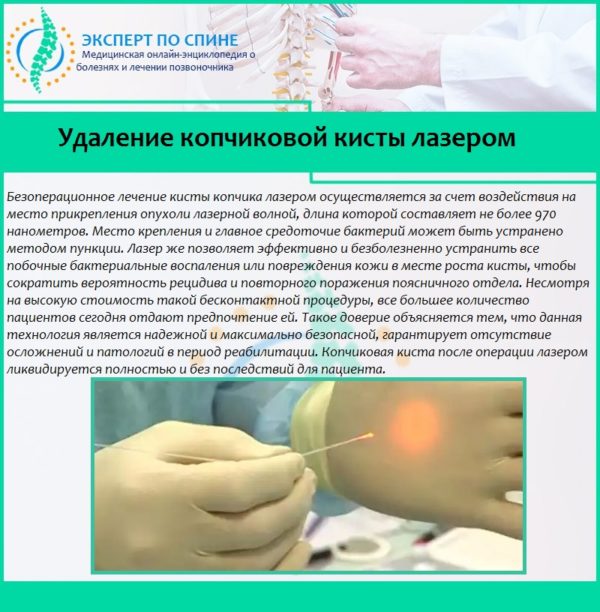
Удаление копчиковой кисты лазером
При остром течении болезни операция проводится в два этапа. Сначала вскрывается гнойник и полость очищается от скопившегося в ней гнойного экссудата. Далее с помощью лекарств устраняют воспаление, и только после этого вырезают кисту и все ее ответвления. Сама операция переносится легко, а вот восстановление занимает не меньше месяца. Рану следует каждый день перевязывать и обрабатывать антисептиками, а швы можно снимать примерно дней через 10-12.
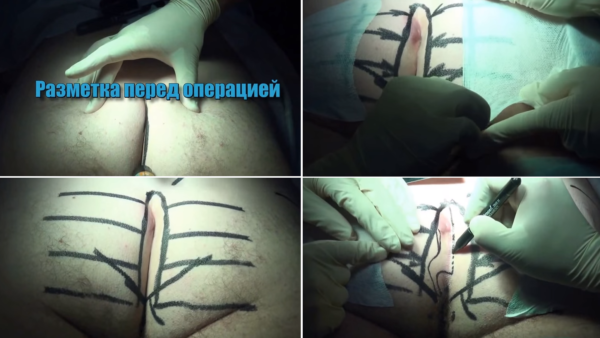
Шаг 1. Разметка перед операцией
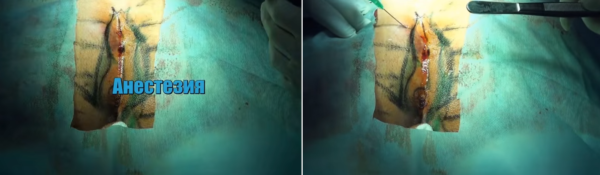
Шаг 2. Анестезия
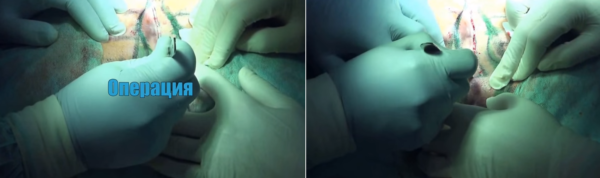
Шаг 3. Операция. По разметке разрезают кожу
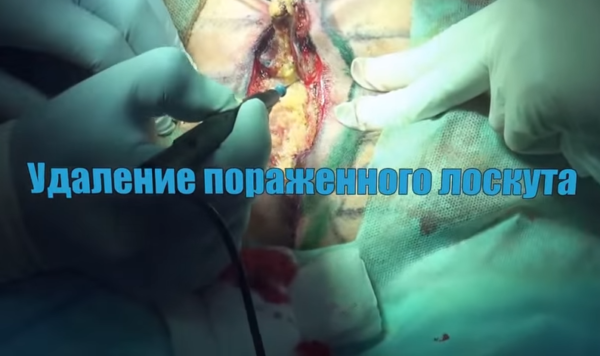
Шаг 4. Удаление пораженного лоскута
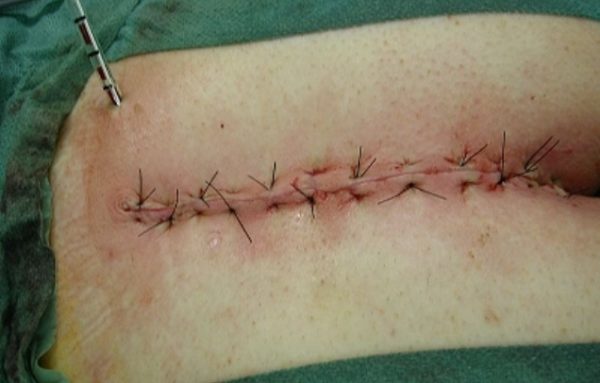
После операции накладывают швы
До полного восстановления необходимо исключить сон на спине, физические нагрузки, сидение на твердой поверхности. Для ускорения процесса заживления врач может назначить физиотерапевтические процедуры. Обязательным условием является соблюдение гигиены, ведь незажившая рана может легко инфицироваться. Следует избегать перегрева и переохлаждения крестцовой области, механического воздействия, народные рецепты применяйте только по разрешению врача.
Видео — Киста копчика: симптомы и лечение
Другие болезни — клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Другие болезни — специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём
Рекомендуем статьи по теме
Источник
Киста копчика является весьма редкой врожденной патологией, которая обусловлена аномальным развитием эмбриона. Патология возникает из-за образования специфического хода в полости межягодичной складки. Недуг имеет определенный формы развития:
- свищ;
- пилонидальный синус;
- дермоидная киста;
- эпителиальный копчиковый ход (ЭКХ).
Каждая из этих форм соответствует определенному этапу развития кисты. Так, свищ — это сформировавшаяся зрелая форма воспаления, ЭКХ — подкожная форма развития воспалительного недуга, дермоидная форма — развивается в дерме кожи, а пилонидальный синус — врастание волос в кожу.
Коварность недуга заключается в том, что патология долгое время не обнаруживается, то есть человек понятия не имеет о существовании у него такой проблемы. И только при закупорке первичных микроотверстий продуктами отхода или в результате травм механического характера может образоваться острый воспалительный процесс, обладающий неприятными и опасными симптомами.
Существует такое мнение, что эпителиальная киста копчика образуется исключительно только у мужчин. Однако это ошибочное мнение. Согласно медицинской статистике развитие кисты у мужчин встречается в четыре раза чаще, чем у женщин. Однако это совсем не значит, что женщины не страдают данной патологией. Вероятность образования копчиковой кисты у женщин точно такая же, как и у мужчин. Таким образом, заболевание встречается как у молодых мужчин, так и у молодых женщин.
Причины развития патологии
И все же, почему возникает эпителиальная копчиковая киста? Специалисты выдвигают разные причины возникновения недуга. Чаще всего они склоняются к врожденному патогенезу, в результате аномального развития эмбриона. Другая причина — рудиментарная, при которой определенный орган, который в прошлом был полноценным, прекращает свое развитие в силу эволюционной ненадобности. Так, в копчиковой области развивается полость в виде капсулы овальной формы, будучи рудиментарным наследием. Однако в эту полость по специальным каналам попадает секрет желез, фрагменты эпителия, волосы. Все эти продукты отхода, скапливаясь в ней, выходят наружу через микроотверстия. При закупорке этих отверстий, продукты жизнедеятельности застаиваются и вызывают развитие воспалительного процесса.
Довольно часто развитие недуга является вторичным. Фактически киста образуется в жировой ткани рядом с копчиком. Как выглядит киста копчика? Она представляет собой тонкостенную полость, которая заполнена внеклеточной жидкостью. Размеры кисты варьируют, они могут быть как незначительными, так и достаточно внушительными.
Нельзя не отметить, что врожденная киста долгое время остается в своем изначальном состоянии и незначительных размеров, но способна прогрессировать при наличии провоцирующих факторов. Таким образом, катализатором воспаления врожденного дефекта могут выступать следующие факторы:
- травмы крестцово-копчиковой зоны;
- гипергидроз в копчиковой области (повышенная потливость);
- ослабление защитных сил организма;
- закупорка пор и сальных желез;
- инфекционные заболевания;
- пассивный образ жизни (малоподвижный);
- переохлаждение;
- заболевания, сопровождающиеся лихорадкой;
- несоблюдение гигиенических правил.
Основные симптомы
При развитии воспалительного процесса в крестцовой области появляются следующие симптомы:
- Ощущение инородного объекта в области межягодичной складки, которая вызывает ощутимый и очень неприятный дискомфорт во время ходьбы, сидении или в положении лежа на спине.
- При закупорке микроотверстий в данной области развивается гиперемия кожи и отек, который способен проявляться непредвиденным образом. Например, перемещаться параллельно ягодичной линии вправо или влево.
- При воспалении и увеличении микроотверстии выделяется секрет, содержащий продукты жизнедеятельности. Такая картина наблюдается при пилонидальной форме недуга.
- Острое воспаление сопровождается высокой температурой и ярко выраженным болевым синдромом.
При игнорировании данных симптомов могут развиться очень серьезные последствия. Какими могут быть осложнения? Например, застоявшиеся продукты отхода могут загноиться, сформировать гнойник, который при попытке выйти наружу сформирует дополнительное отверстие, в канал может проникнуть инфекция, что приведет к сильному воспалению кисты и развитию вторичного свища; гнойной флегмоны или рецидивирующего абсцесса. Все эти патологические процессы лечатся в стационаре путем хирургического иссечения воспалительного образования. Также результатом воспаления может стать:
- заболевание жировой клетчатки, трудно подающееся лечению;
- мокнущая экзема;
- гнойное поражение костей (остеомиелит);
- воспаление ткани вокруг прямой кишки (парапроктит);
- восполнение прямой кишки (проктит);
- рак слизистых оболочек (плоскоклеточный рак).
Следует заметить, что заболевание носит хроническое течение, при котором сменяются рецидивы и периоды покоя. Полного исцеления не происходит, поскольку в организме постоянно присутствует инфекционный очаг, который в любую минуту может осложниться, абсцессами и свищами.
Осложнения могут повториться через несколько месяцев и даже лет.
Диагностика
Диагностику недуга осуществляет врач- проктолог. Симптоматика и характерное течение заболевания не вызывает сомнений при постановке правильного диагноза. В некоторых случаях необходима дифференциальная диагностика с остеомиелитом, свищем и воспалением прямой кишки. С этой целью назначают рентгенографию таза в двух проекциях. Также проводят ректороманоскопию (обследование прямой кишки при помощи эндоскопа). В зависимости от поставленного диагноза определяют дальнейшую тактику лечения.
Лечение
Самый эффективный метод лечение копчиковой кисты — оперативное иссечение. Однако к этому методу прибегают в том случае, когда консервативные методы лечения уже неэффективны. К тому же без оперативного лечения, ремиссия имеет кратковременный характер, а болезнь прогрессирует дальше. Чем раньше выполнено хирургическое лечение, тем меньше вероятность развития осложнений, тем легче техническое выполнение оперативного вмешательства, тем короче восстановительный период.
Таким образом, удаления кисты осуществляется следующими методами:
- Способ открытой раны. Вскрывают полость кисты, очищают гной, удаляют кисту, а ее края подшивают к ее дну. Данный метод предполагает длительный восстановительный период, но снижает риск развития рецидивов. Данное вмешательство проводят при остром воспалении кисты.
- Способ закрытой раны. После иссечения кисты рану зашивают и оставляют дренаж. После такой операции восстановление проходит быстрее, а рана заживает в течение 2- 3 недель. Для снижения послеоперационных осложнений, вмешательство проводят в период ремиссии, как плановую операцию.
- Способ Баском. В этом случае используют определенную технику иссечения. Рану зашивают и устанавливаются дренажи.
- Способ Каридакиса. Кисту иссекают специальным способом, что позволяет уменьшить реабилитационный период.
До и после операции назначают антибактериальное лечение для предупреждения инфекционного заражения. При выраженном болевом синдроме назначают обезболивающие препараты и нестероидные противовоспалительные средства (индометацин, ибупрофен, диклофенак).
Бывают такие случаи, когда люди отказываются от операции, продолжают жить с кистой и испытывать регулярные рецидивы болезни. Это не просто опасно, это чревато серьезными осложнениями, о которых мы писали выше. Несмотря на все страхи и опасения, таким людям все равно придется пройти через операцию, как бы они этого не хотели. Опасность еще таится в том, что к плановой операции готовятся заранее, больного подготавливают, он проходит предоперационную противовоспалительную терапию. Это способствует нормальному течению хирургического вмешательства. При проведении внеплановой операции, после острого приступа, могут возникнуть опасные и нежелательные осложнения. В этом случае восстановительный период будет длительным и сложным. Лучше решиться на плановую операцию и навсегда избавиться от хронической проблемы.
Дермоидная киста копчика
Этот недуг представляет собой доброкачественную опухоль, которая образуется вследствие смещения зародышевых фрагментов под слой кожи. Заболевание в процессе прогрессирования приводит к смещению копчика и появлению симптомов, которые имеют определенную схожесть с симптомами кисты копчика. Прежде эти два заболевания отождествляли между собой и лечили одинаково. В настоящее время их дифференцируют, хотя симптомы одинаковы и значительных различий в диагнозе нет.
Различия заключаются только в том, что при копчиковом ходе в межягодичной складке наблюдается первичное отверстие. При нагноении кисты оно принимает форму капсулы, которая заполнена гноем и может самостоятельно прорваться. Дермоидная киста располагается в подкожной клетчатке копчика. Неосложненная форма недуга способна оставаться в стадии ремиссии годами, не манифестируя никаких симптомов. И только время от времени может напоминать о себе болевыми ощущениями в области копчика, после длительной работы в положении сидя. Воспаление кисты наблюдается при ее нагноении, в этом случае повышается температура тела, появляются острые боли в области копчика, отек и покраснение. В этом случае необходимо только хирургическое лечение, в процессе которого удаляются свищи и эпителиальный ход.
Реабилитационный период
Швы снимают на 15 день после оперативного вмешательства. Перевязку делают регулярно каждый день вплоть до снятия швов. После снятия швов, необходима каждодневная обработка ран антисептиками (перекисью водорода, хлоргексином и йодом). Человек возвращается к нормальному ритму жизни через месяц, но в течение еще двух месяцев запрещаются занятия физкультурой, поднятие тяжести, сидеть на твердой поверхности, спать на спине.
В восстановительный период пройдет быстро, без нежелательных последствий, если точно соблюдать рекомендации врача и прислушиваться к его советам. К ним относятся следующие правила и ограничения:
- принимать теплый душ можно спустя 48 часов после операции;
- после душа необходимо сменить гипсовую повязку, затем нанести на рану специальную заживляющую мазь;
- не пропускать врачебные осмотры, которые должны проходить один раз в неделю;
- при обнаружении нежелательных симптомов не стоит ждать дня осмотра, необходимо срочно посетить врача;
- противопоказано сидеть в течение трех недель;
- строго запрещается поднимать тяжести;
- запрещаются интенсивные физические нагрузки;
- после снятия швов, рану промывать под душем и тщательно обрабатывать каждый день;
- в послеоперационный период строго запрещается проводить эпиляцию;
- нельзя посещать бассейн;
- запрещается посещать сауны и бани.
Профилактика недуга
Профилактические меры не сложны, они требуют внимательного отношения к своему здоровью и введение здорового образа жизни. Прежде всего необходимо соблюдать тщательную гигиену, что позволит предупредить развитие недуга. Профилактические меры заключаются в следующем:
- сбривать волосы на участке раздвоения ягодиц, делать это надо аккуратно не травмируя и не повреждая кожу;
- не носить слишком узкие брюки и тесное нижнее белье;
- избегать длительного сидения, чтобы давление на копчик не стало причиной рецидива;
- контролировать вес тела, бороться с лишним ве