Как вылечить грибковые заболевания у женщин

В природе насчитывается около 50 тысяч видов грибов, но угрозу для человеческого организма представляют не более 200. Согласно статистике, грибковые инфекционные заболевания чаще поражают половые органы, но существуют и другие их разновидности. Патогенные микроорганизмы предпочитают размножаться во влажных условиях, поэтому чаще паразитируют на кожных покровах и слизистых оболочках. У женщин различные виды грибов могут спровоцировать развитие грибковых инфекций, поэтому важно вовремя принять профилактические меры.
Что такое грибковые инфекции у женщин
В здоровом организме присутствие некоторых видов грибов считается естественным, поскольку они входят в состав природной микрофлоры. Массовое размножение микроорганизмов вызывает у них агрессивное поведение, провоцируя неблагоприятные симптомы. Если у женщины крепкий иммунитет, то ее организм будет защищен от развития инфекционных заболеваний. При ослаблении защитных сил организма развиваются грибковые патологии, которые отличаются по месту локализации на теле:
- глубокие микозы, затрагивающие внутренние органы, слизистые оболочки;
- подкожные поражения, которые разрушают глубинные слои кожных покровов;
- эпидермомикозы, когда размножение патогенных микроорганизмов происходит в волосах, на ногтевых пластинах, эпидермисе;
- поверхностные микозы, затрагивающие только верхний слой кожи в одном месте.
Причины
Самые распространенные возбудители грибковых инфекций – это Кандида, Arthodermataceae, Аспергилла, Cryptococcus и Трихофитон. Основные пути заражения: контактный (через предметы быта), алиментарный (через пищу), воздушно-пылевой (с пылью), половой (во время сексуальной близости). Активное размножение патогенных грибков в организме женщины может начаться и по другим причинам:
- использование для интимной гигиены средств, содержащих красители, ароматизаторы;
- ношение слишком тесного белья или одежды из синтетических тканей;
- избыточный вес, употребление большого количества сахара;
- прием противозачаточных средств;
- изменение гормонального фона во время беременности, грудного вскармливания или менопаузы.
Помимо основных причин, провоцирующих развитие грибковых инфекций у женщин, существуют и определенные факторы, которые создают условия для снижения иммунитета и чрезмерного размножения микроорганизмов. Среди них:
- употребление антибиотиков, которые убивают и патогенные грибы, и полезную микрофлору кишечника;
- окончание менструального цикла, при котором организм женщины становится восприимчив к разным инфекциям;
- длительные стрессы, сильно ослабляющие общий иммунитет;
- наличие сахарного диабета, венерического заболевания.
Разновидности
Грибки классифицируют по площади поражения, глубине проникновения инфекции, локализации патологического процесса. Существуют следующие разновидности микозов:
- Кандидозные. Вызваны жизнедеятельностью дрожжеподобного грибка Candida. Кандидозные микозы поражают слизистую оболочку, кожные покровы, внутренние органы и системы.
- Трихофитии. Грибки рода Trichosporon предпочитают колонизировать на поверхности эпидермиса.
- Криптококкоз. Опасный недуг, который относят к глубоким видам микозов с хроническим течением. Грибок Cryptococcus neoformans поражает не только кожу, но и ткани мышц, легких, центральной нервной системы.
- Аспергиллез. Вызывается разными видами плесневых грибов Aspergillus, которые поражают преимущественно придаточные пазухи, бронхолегочную и зрительную систему.
- Поверхностные. Возбудители этого вида микозов грибы рода Piedraia, Trichosporon, Hortaea, Malassezia. Они вызывают инфекции, поражающие верхний слой эпидермиса.
- Системные. Вызваны условно-патогенными грибками рода Histoplasma capsulatum, Coccidioides immitis, Pneumocystis carinii и другими. Инфекции затрагивают внутренние органы и системы человеческого организма.
Симптомы грибка
Грибковые инфекции у женщин проявляются по-разному, что зависит от их локализации. При поверхностных патологиях на первый план выступают местные симптомы: покраснение, шелушение кожи, зуд, выпадение волос, появление белого налета на пораженной слизистой оболочке. Системные виды грибка проявляются в зависимости от того, какой орган инфицирован.
Например, при криптококкозе или аспергиллезе наблюдается сухой длительный кашель. При попадании патогенного микроорганизма в кровь развивается лихорадка, лейкоцитоз, увеличение С-реактивного белка. Системное инфицирование может сопровождаться:
- нарушением ритма сердечной деятельности;
- почечной и печеночной недостаточностью;
- повышенной температурой тела;
- быстрой утомляемостью;
- нездоровым цветом кожных покровов.
В интимной зоне у женщин
Первоочередными признаками инфекции интимной зоны является перманентный зуд в области гениталий и пятна в паху у женщин. Со временем симптоматика становится более выраженной и болезненной. Грибок в интимной зоне у женщин проявляется следующими состояниями:
- сильный зуд, жжение в околопаховой зоне;
- творожистые или кремовые выделения из влагалища;
- кислый запах из интимной зоны;
- расстройства мочеиспускания;
- сыпь красноватого или коричневого оттенка;
- кожа на пораженном месте шелушится, формируются мелкие трещинки.
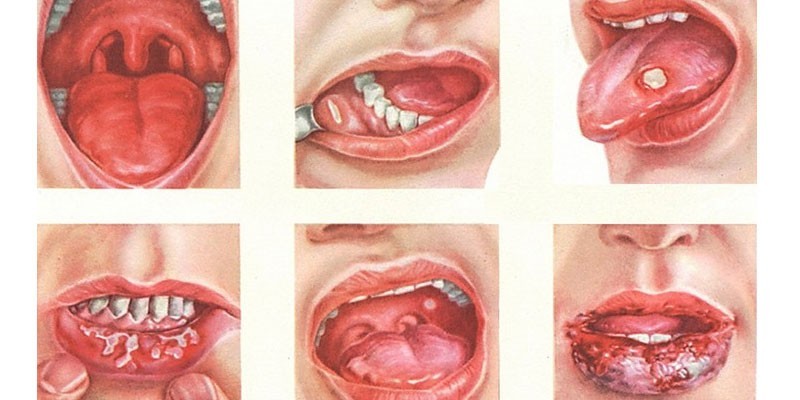
В полости рта
Молочница в ротовой полости возникает у женщин, когда на организм действует одновременно несколько факторов. Самое большое количество заболевших кандидозом во рту встречается среди детей грудного возраста и пожилых людей. Это объясняется особенностями иммунной системы, ослабленной длительно протекающими хроническими патологиями или частыми вирусными болезнями. Симптомы молочницы ротовой полости:
- ощущение сухости слизистой оболочки;
- покраснение, отечность неба, языка;
- повышенная чувствительность, болезненность во рту;
- зуд, жжение в ротовой полости;
- белые чешуйки, хлопья на коже губ;
- бляшки на деснах, миндалинах, языке, небе;
- неприятный запах изо рта;
- высокая температура тела;
- сложность при глотании;
- заеды в уголках губ.
Грибок ногтей
Онихомикоз похож на другие заболевания ногтей, поэтому по общим симптомам этого вида грибковой инфекции диагноз поставить сложно. Самые распространенные признаки грибка ногтевой пластины – это:
- изменение цвета ногтей;
- утолщение или истончение ногтевой пластины;
- расслоение поверхности ногтя;
- подвижность ногтевой пластины;
- белые пятна на ногтевом ложе;
- усиленное образование заусенцев;
- выраженное разрушение ногтя.
Кожные поражения
Клиническая симптоматика грибковой инфекции кожи (трихофития) зависит от ее локализации. К примеру, микоз паховых складок у женщин или кистей рук и подошв проявляется в виде появления в зоне поражения мелких пузырчатых элементов. Если не проводить лечение, то со временем на этих местах будут образовываться эрозии, которые вызовут отторжение эпидермального слоя. Грибок верхних или нижних конечностей провоцирует покраснение, зуд, шелушение, жжение кожи, а в межпальцевых пространствах возникают мелкие язвочки.
При заражении дрожжевыми штаммами у женщины происходит глубокое поражение кожи и слизистых оболочек. На эпидермисе возникают буллезные элементы (пузырчатый дерматит), которые при расчесывании кровоточат. Поражение может захватывать обширные поверхности дермы. Еще один вид грибковой кожной инфекции – это опрелости, возникающие в кожных складках. Чаще такие симптомы возникают у женщин, имеющих избыточный вес. Пораженная кандидами кожа, сильно краснеет, а при повышенной потливости со временем превращается в одну раневую поверхность.
Существуют основные признаки микоза кожных покровов. Среди них:
- перхоть, сопровождающаяся выпадением волос;
- водянистые пузырьки в месте поражения, которые лопаются, превращаясь в язвы;
- кольцевое покраснение кожи с осветленной центральной частью;
- красные фолликулярные образования;
- натоптыши, огрубение кожи на ногах;
- пустулезная сыпь;
- опрелости между пальцами.
Поражения внутренних органов
При отсутствии лечения любого грибкового поражения и прогрессировании заболевания инфекция поражает внутренние органы, головной и спинной мозг, костную ткань, суставы. Заражение микозами проходит с такими симптомами, как:
- сухой кашель;
- хрипы, смена тембра голоса;
- гнойная мокрота;
- затруднение глотания;
- потеря аппетита;
- дисбактериоз;
- рвота;
- снижение веса;
- жидкий кал;
- обильные сгустки слизи при кашле;
- серый оттенок кожи;
- повышенная нервозность;
- апатия.
Часто инфекции внутренних органов происходят в результате проникновения в женский организм грибка Aspergillus. Его споры вдыхаются через рот и вместе с воздухом проникают в легкие, бронхи. Далее развитие инфекции характеризуется наличием следующих признаков:
- аллергическая реакция в виде астмы;
- повышение температуры тела;
- боли в груди;
- образование в легких полости, в которой активно размножаются болезнетворные микроорганизмы.
Учеными установлено, что 40% случаев бронхиальной астмы вызвано грибковыми инфекциями. Не реже встречаются поражения грибами толстой или тонкой кишки, половых органов, слизистых оболочек носоглотки, а иногда – суставов и почек. В клинической форме такие патологии проявляются симптомами молочницы, пневмонии, бронхита, синусита, воспаления ротовой полости.

Осложнения грибковых инфекций
Микозы не считаются очень серьезным заболеванием, так как не являются смертельными, но постоянное нахождение в организме женщины грибковой инфекции может провоцировать появление тяжелых болезней, требующих дорогостоящего и длительного медикаментозного лечения, например, рожистого воспаления или пиодермии. Споры любого вида грибка – это очень сильный аллерген.
При долгом присутствии в крови инфекция может стать причиной развития сильной аллергической реакции, проявляющейся в виде ринита, крапивницы, бронхиальной астмы. При некорректном лечении микоза у организма появится гиперчувствительность к спорам грибка, вследствие чего болезнь перейдет в хроническое состояние, и такие реакции будут возникать постоянно.
Самую большую опасность для здоровья женщины несет в себе не сам грибок, а продукты жизнедеятельности болезнетворных микроорганизмов. При их размножении токсины накапливаются в организме, становясь причиной снижения иммунитета, отравления, заболеваний внутренних органов. В результате их жизнедеятельности на фоне сниженного иммунитета пациентка все время ощущает упадок сил, у нее слабая сопротивляемость сезонным заболеваниям и повышенная утомляемость.
Диагностика
Грибковые заболевания у женщин лечат такие специалисты, как дерматолог, миколог или дерматовенеролог. Начинается диагностика с опроса пациентки для выявления возможных путей заражения. Доктор узнает о последних контактах женщины с людьми или животными, способными переносить болезнетворные микроорганизмы. Масштабность поражения помогает определить визуальный осмотр, а для выявления возбудителя необходимы данные лабораторных исследований и анализ биоматериала. Для диагностики грибковых инфекций применяют следующие методики:
- Микроскопическое исследование. Врач берет гинекологический мазок, мокроту, гной или другие образцы биоматериалов для изучения их под микроскопом.
- Исследование под лампой Вуда. Суть метода – это ультрафиолетовые волны, направленные на пораженные участки кожи. При грибковой инфекции токсические микроэлементы и молекулы вызывают интенсивную разноцветную подсветку.
- ИФА-диагностика крови. Иммуноферментный анализ проводится для обнаружения грибов и продуктов их жизнедеятельности.
- ПЦР-диагностика. Полимеразная цепная реакция – это высокоточный метод, при котором используются принципы молекулярной биологии для выявления возбудителя. Диагностика проводится на специальном приборе, нагревающем пробирку, где находятся специальные ферменты, копирующие фрагменты ДНК и микроорганизмы, полученные из биоматериала женщины.
- Бактериологический посев. Лабораторное исследование биоматериала, при котором выявляется чувствительность патогенных микроорганизмов к антибиотикам и противомикробным средствам.

Лечение грибковых заболеваний у женщин
Терапия заболеваний инфекционной природы проводится консервативными методами. Врач прописывает противогрибковые мази и кремы, пероральный прием антибактериальных препаратов и иммуномодуляторов (для поднятия иммунитета). Комплексный подход к проблеме ускоряет процесс выздоровления, сокращает риски перехода болезни в хроническую стадию. Медикаментозное лечение назначается в зависимости от вида возбудителя и локализации грибковой инфекции.
При кандидозе курс лечения противогрибковыми препаратами составляет 10 дней. Предпочтение отдается препаратам местного применения: мазям, кремам, вагинальным суппозиториям. На пораженную кожу лекарственные средства следует наносить тонким слоем 1-2 раза/сутки. Эффективны также новокаиновые компрессы или примочки. При вагинальном кандидозе нужны свечи, которые вводят во влагалище на ночь. Если болезнь спровоцирована флорой грибка Microsporum, то курс лечения местными препаратами может длиться до 5 недель.
При наличии патогенного микроба Coccidioides immitis врач назначает, помимо мазей, противогрибковые средства перорального применения. При инфицировании внутренних органов микроорганизмом Histoplasma capsulatum прописываются не только таблетки и капсулы против грибка для перорального введения, но и антибиотики, которые вводятся внутривенно или капельно.
Самые популярные медикаменты для лечения грибковой инфекции – это антибактериальные и антимикробные препараты. В таблице представлены названия лекарств данных групп:
Название лекарственного средства | Фармакологическая группа | Форма выпуска |
Полижинакс | Комбинированный антибиотик с антибактериальным действием для наружного применения. | Капсулы вагинальные. |
Нистатин | Противогрибковый антибиотик из группы полиенов. | Таблетки пероральные, свечи, мазь. |
Кандид | Противогрибковое средство, производное имидазола. | Крем, гель, раствор, порошок, вагинальные суппозитории. |
Пимафуцин | Противомикробный полиеновый антибиотик группы макролидов. | Таблетки пероральные, крем, свечи вагинальные. |
Тербинафин | Противогрибковое средство группы аллиламинов. | Таблетки пероральные, крем, спрей для наружного применения. |
Клотримазол | Противогрибковое средство, производное имидазола для наружного применения. | Таблетки вагинальные, крем, мазь, раствор, гель. |
Итразол | Противогрибковый препарат, производное триазола. | Капсулы пероральные, |
Низорал | Противогрибковый препарат, производное имидазол-диоксолана для наружного применения. | Крем, шампунь. |
Вориконазол | Противогрибковое средство, производное триазола. | Пористая масса белого цвета – лиофилизат для приготовления раствора для инфузий. |
Кетоконазол | Противогрибковое средство широко спектра действия для наружного применения. | Суппозитории вагинальные. |
Флуцитозин | Противогрибковое средство, фторированный пиримидин. | Кристаллический белый порошок для приготовления раствора для инъекций. |
Профилактика
Не существует 100% способа, чтобы избежать грибковой инфекции. Можно лишь уменьшить риски инфицирования. Основной защитой от заражения служит соблюдение гигиенических правил, при которых требуется:
- проводить всестороннюю обработку личных вещей (частая стирка, глажка);
- все манипуляции, которые представляют опасность повреждения кожных покровов, осуществлять с применением стерильных материалов и инструментов;
- протирать не менее 2 раз в неделю мебель, полы, оборудование;
- не пользоваться чужими предметами личной гигиены;
- особое внимание уделять обуви: должна быть хорошего качества, подходить по размеру;
- избегать контактов с бездомными животными;
- обязательно мыть руки после посещения общественных мест.
Видео
Внимание! Информация,
представленная в статье, носит ознакомительный характер. Материалы статьи не
призывают к самостоятельному лечению. Только квалифицированный врач может
поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных
особенностей конкретного пациента.
Источник
Грибок влагалища (дисбактериоз, молочница, кандидоз) – это инфекционное заболевание женской репродуктивной системы, способное распространяться на матку и половые губы.
Развивается патология по причине роста колоний семейства Candida albicans. Условно-патогенная часть микрофлоры становится активной под влиянием определенных факторов. Игнорировать болезнь нельзя, иначе она перерастет в кольпит, цистит или уретрит.
Причины влагалищного кандидоза у женщин
Понятно, что основной причиной заболевания является грибковая инфекция. Ее усиленное размножение влечет за собой дисбаланс между безвредными и опасными микроорганизмами. Но не все женщины болеют молочницей.

На предрасположенность к микозу влагалища влияет ряд факторов:
- Слабый иммунитет.
- Частые стрессы.
- Переохлаждение.
- Туберкулез.
- Иммунодефицит.
- Начало половой жизни.
- Дисбактериоз кишечника.
- Венерическое заболевание.
- Несоблюдение интимной гигиены.
- Беспорядочная половая жизнь.
- Незащищенный секс.
- Общая интоксикация организма.
- Злоупотребление спринцеваниями.
- Переутомление физическое или умственное.
- Тяжелые инфекционные заболевания.
- Микротравмы на слизистой влагалища.
- Ношение тесного белья из синтетических материалов.
- Эндокринные нарушения (гипотиреоз, сахарный диабет, изменение гормонального фона на почве беременности и приёма гормональных средств контрацепции).
- Длительное применение системных и наружных антибиотиков.
- Нерациональное питание и увлеченность вредными привычками.
Риск заболеваемости урогенитальным кандидозом повышается для женщин в конце менструации. Грибку легче развиться, если женщина плохо соблюдает личную гигиену – редко моется или подолгу ходит с одной прокладкой. Несвоевременная смена ежедневных прокладок также чревата дисбактериозом влагалища.
Симптомы грибка во влагалище
Активное размножение кандидозного грибка провоцирует поражение слизистых оболочек внутренних гениталий. Возбудитель разрушает клетки половых органов и без медицинского вмешательства переводит острую стадию микоза в хроническую. Помимо влагалища инфекция может затрагивать мочевой пузырь и кишечник.

Какими симптомами проявляется грибок влагалища:
- Зуд.
- Жжение.
Кислый запах. - Отечность слизистой.
- Жжение при мочеиспускании.
- Частые позывы к мочеиспусканию.
- Сероватый налёт в зоне влагалища.
- Повышенная сухость во влагалище.
- Болезненность в интимной зоне.
- Расстройство сна, бессонница.
- Белые/ желтоватые выделения консистенции творога.
- Усиление зуда после интимного сношения или приёма душа.
- Раздражение половых органов из-за контакта с мочой.
Диагностируют влагалищный кандидоз гинекологи. Значение имеют данные визуального осмотра и собранный анамнез. Для подтверждения диагноза пациенток направляют на исследование.
Какие анализы сдают при подозрении на молочницу? В обязательном порядке берется влагалищный мазок, проводится цитологический и ПЦР-анализ, а также бакпосев. Специальные тесты выполняются для определения чувствительности кандидозных штаммов к противогрибковым препаратам и для выявления псевдомицелия и некоторых болезнетворных микробов.
Курс лечения зависит от результатов диагностических мероприятий. В любом случае врач принимает во внимание тип возбудителя, форму дисбактериоза, возраст и общее состояние женского организма.
Видео:
Лечение молочницы у женщин препаратами
Оздоравливать влагалищную микрофлору необходимо под контролем врача. Самостоятельное лечение может быстро убрать симптомы, но грибок Кандида затаится и в будущем даст рецидивы. Если установлена связь болезни с приёмом антибиотиков, их отменяют. Дальнейшие действия определяются стадией течения молочницы.
От легкого кандидоза назначают препараты местного действия – это фунгицидные свечи и мази:
- Миконазол.
- Кетоконазол.
- Пимафуцин.
- Клотримазол.
- Канизон.
- Дафнеджин.
- Натамицин.
- Циклопирокс.
- Нистатин.
- Антифунгол.
- Клион-Д.
- Тержинан.
- Кандибене.
- Изоконазол.
- Гинезол-7.

Также врач может порекомендовать однократный приём таблетки Флуконазола в дозировке 150 мг. При хроническом микозе Флуконазол и его аналоги принимают еженедельно по 100 мг. Лечение длится от нескольких недель до нескольких месяцев.
Если грибки рецидивируют регулярно, женщине рекомендуется пройти обследование у эндокринолога и других специалистов и удостовериться в отсутствии хронических патологий. В обязательном порядке принимаются меры по укреплению иммунитета, и разрабатывается курс терапии для полового партнера.
Выбор препаратов остается за лечащим врачом, поскольку случаи генитальной молочницы всегда индивидуальны. Кроме противогрибковых средств для лечения грибка влагалища могут быть назначены курсы иммунотерапии, фитотерапии и витаминизации организма. Во время лечения будет полезно воздержание от интимной жизни (в любых формах) и усиление гигиены.
Для поддержания микрофлоры кишечника женщинам назначают витамины группы B и пребиотики – Бон-Санте, Нормазе, Лактусан, Дюфалак и пр.
В плане диеты гинеколог может порекомендовать отказ от пряностей, соленой и маринованной пищи, сладостей и жирных блюд. Предпочтение отдается свежим овощам, фруктам и зелени и кисломолочным изделиям. Ежедневное меню должно быть рациональным.
Видео:
Народные средства против дисбактериоза влагалища
Вывести грибок Candida из влагалища можно, создав ему условия для гибели.
1. Возбудители микоза не любят щелочную среду, поэтому можно воспользоваться 1 л кипяченой воды, 50 каплями йода и 1 ложкой пищевой соды. Раствор выливают в теплую ванну и принимают процедуру перед сном. Длится такое лечение 10 дней.
2. Как лекарство против молочницы отлично показывают себя квасцы.

2 ложки аптечных квасцов разводят 1 л воды и держат на плите до закипания. Теплый раствор используют для подмываний и спринцеваний.
3. В лечении влагалищного грибка народными средствами широкое применение находят лекарственные травы с антисептическими свойствами – календула, шалфей, ромашка и др. Отвары готовят из 1 ложки любой травы и 200 г воды.
4. Сложные сборы делают из нескольких компонентов. Например, кору дуба, шалфей и тысячелистник берут поровну и заливают 1 л кипятка. Настаивают средство 4 – 5 часов. Используют напар для спринцеваний, гигиены наружных гениталий и для тампонов.
5. Высокими антибактериальными свойствами обладает зверобой. Избавиться от молочницы поможет спринцевание настоем зверобоя. 2 ложки измельченной травы необходимо обдать стаканчиком кипятка и настоять под крышкой пару часов.
6. Для разнообразия травы можно чередовать эвкалиптовыми листьями. 4 – 5 ложек аптечных листьев доводят до кипения в 1 л воды. Отвар настаивают 30 минут и фильтруют от гущи.
7. Избавиться от влагалищного кандидоза поможет и масло чайного дерева. 1 – 2 капельки препарата разводят в стакане воды и совершают туалет наружных половых органов. Спринцевание делают в позиции «полулёжа», заливая раствор вглубь влагалища. Через 3 минуты встают на ноги, вытираются и надевают белье. Процедуры принимают утром и вечером на протяжении 5 дней.
Загрузка…
Источник

