Как вылечить нефросклероз почек


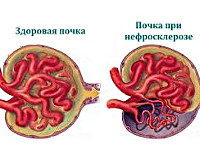
Нефросклероз почек (сморщенная почка) ― хроническое заболевание, при котором происходит замена почечной паренхимы соединительными тканями, неспособными выполнять основные функции органа. Почка отвечает за фильтрацию, выведение шлаков и излишней жидкости, синтез урокиназы (фермент, растворяющий тромбы), содержание гормонов ренина и эритропоэтина.
Результатом нефросклероза становится утолщение стенок артерий и артериол, что приводит к нарушению кровоснабжения органа. Почечной ткани не хватает питания, клубочки и канальцы, отвечающие за образование мочи, начинают гибнуть, в итоге почка перестает выполнять свои функции.
За последние два десятилетия количество пациентов с диагнозом почечная недостаточность, развитие которой произошло на фоне гипертонического нефросклероза, значительно увеличилось. Согласно Объединенной системе данных о донорских почках США за 2011 год, скорость развития терминальной стадии почечной недостаточности из-за гипертонии выросла на 8,7% с 2000 года, в то время как этот же показатель вследствие возникновения гломерулонефрита упал на 23%.
В Европе, согласно данным реестра Европейской ассоциации диализа и трансплантации, гипертензивный нефросклероз является менее частой причиной развития терминальной стадии почечной недостаточности и проявляется у 12% пациентов, обратившихся за помощью. Однако заболеваемость может варьироваться между странами. Во Франции и Италии гипертонический нефросклероз диагностируется у 25% и 17% пациентов с почечной недостаточностью. В Великобритании болезнь зарегистрирована всего у 6,1% пациентов.
Нефросклероз развивается как осложнение других заболеваний (сахарный диабет, гломерулонефрит, артериальная гипертензия) и ведет к появлению хронической болезни почек. Отталкиваясь от причины возникновения болезни выделяют первичный (гипертонический) и вторичный нефросклероз.
Первичный возникает вследствие заболеваний не связанных с работой почек, таких как атеросклероз, тромбоз, гипертоническая болезнь, но ведущих к нарушению кровоснабжения почки. Различают шесть форм первичного нефросклероза.
Атеросклеротический нефросклероз ― возникает по причине образования на стенках артерий и вен жировых бляшек, которые уменьшают просвет сосудов, снижают кровоток, что приводит к гибели клеток. В почках атеросклеротические бляшки формируются в местах разветвления почечной артерии. Данная форма заболевания является наиболее безопасной по сравнению с другими, потому что чаще всего наблюдается частичное поражение левой почки, двусторонний нефросклероз встречается редко.
Гипертонический нефросклероз ― постоянно повышенное артериальное давление приводит к ухудшению эластичности и спазму сосудов. Клетки получают недостаточное количество кислорода и гибнут. Различают две разновидности: артериолосклеротический ― увеличенный рост соединительной ткани на сосудах, артериолонекротический ― возникает при тяжелых формах артериальной гипертензии, приводит к отмиранию артериол и капилляров клубочков.
Инволютивный ― возрастной нефросклероз ― появляется по причине возрастных изменений организма, после 45-50 лет на стенках артерий и вен откладывается больше молекул кальция, повышается число мышечных волокон, что приводит к нарушению кровотока. Также причиной может быть атрофия элементов мочевых канальцев, появляющаяся с возрастом.

Диабетический ― развивается некроз почечной ткани, приводящий к поражению органа. Наблюдается повышение давления, изменение формул крови, появление отеков.
Инфарктный ― происходит закупорка почечной артерии тромбом или эмболом, что ведет к атрофии живых тканей.
Венозный ― возникает при венозном полнокровии почек, когда затрудняется отток крови, поэтому появляются застои, создающие идеальные условия для увеличения числа молекул тропоколлагена.
Вторичный нефросклероз развивается при прогрессировании патологических заболеваний почек. Причиной данного типа патологии могут стать следующие 9 болезней:
- Гломерулонефрит ― при невылеченных заболеваниях горла, таких как ангина или фарингит, возникают нарушения движения крови в почках, на стенках артерий и вен откладывается гиалин, снижающий их эластичность.
- Пиелонефрит, нефрит, пиелит ― воспаление почечной ткани и частей почки. Бактерии проникают в клубочки и канальцы, формируют тромбы, вокруг которых накапливаются лейкоциты.
- Красная волчанка ― организм синтезирует антитела, которые не распознают собственные органы и пытаются уничтожить здоровые ткани, повреждая их.
- Нефропатия беременных ― нарушение гормонального фона приводит к спазму сосудов, скачкам артериального давления, задержке солей.
- Нефролитиаз ― наличие камней в почках, патанатомия показывает, что конкременты чаще встречаются в правой почке.
- Туберкулез ― бактерии туберкулезной палочки распространяются по организму, вызывая очаги воспаления.
- Сахарный диабет ― высокий уровень сахара в крови приводит к отложению на стенках сосудов соединений, ухудшающих кровоток.
- Травмы почки ― частички паренхимы закупоривают сосуд, что ведет к нарушению кровообращения и гибели нефронов.
- Ионизирующее излучение ― приводит к постепенному уменьшению просвета сосудов, ухудшая кровоток.

На ранних стадиях выявление заболевания возможно только по результатам анализов мочи, в которых могут быть найдены эритроциты, лейкоциты, белок. Анализ крови поможет обнаружить понижение содержания гемоглобина, тромбоцитов, химических элементов. Важным симптомом является уремия ― наличие в крови азотистых оснований, мочевины, креатинина.
При развитии нефросклероза отмечается повышение артериального давления, приступы стенокардии, отеки, гидронефроз, головные боли, малокровие, протеинурия, анурия, поллакиурия, сердечная недостаточность, нарушения зрения, сокращение объема выделяемой мочи. Наблюдается ухудшение общего самочувствия, снижение работоспособности, чувство жажды, отсутствие аппетита, низкий иммунитет и боли в поясничной области.
Ранняя диагностика нефросклероза затруднительна. Чаще всего пациенты обращаются с жалобами на повышенное артериальное давление, которое не удается понизить медикаментами, либо выявляются отклонения в анализах мочи или крови.
На приеме у уролога составляется анамнез заболевания, осуществляется первичный осмотр, затем пациент отправляется на лабораторные и диагностические исследования. Потребуется сдать анализы крови и мочи (общий, биохимический).
К аппаратным методам диагностики относится ультразвуковое исследование почек, позволяющее определить размеры органа, состояние коркового вещества, выявить кальцификаты в почечной ткани. УЗИ проводится на голодный желудок, при полном мочевом пузыре.
Экскреторная урография проводится при введении в вену йодсодержащих веществ, которые могут выделяться почками, что позволяет на рентгенографических снимках получить четкую картину органов мочевыделительной системы. Для ангиографии сосудов в вену вводится контрастное вещество, которое на снимках показывает места сужения, закупорок и деформации артерий и артериол.
Сцинтиграфия почек проводится с помощью радиоизотопного вещества, введенного внутривенно. Оно производит излучение, которое улавливается аппаратом и передается на экран компьютера. По изображению становится видно, что при нефросклерозе изотоп распространяется неравномерно.
Компьютерная томография дает возможность оценить строение каждой почки в отдельности, оценить их состояние и работу сосудов. Биопсия почечной ткани позволяет выявить наличие онкологии. По результатам лабораторных и препаратных исследований врач выдвигает диагноз и назначает индивидуальное лечение.

Важно вылечить заболевание, которое привело к возникновению нефросклероза. Для устранения симптомов используются медикаментозные средства, направленные на выравнивание артериального давления, расширение кровеносных сосудов, профилактику тромбов. К ним относятся антикоагулянты (Гирудин, Гепарин), ингибиторы (Вазопрен, Диротон), мочегонные средства (Фуросемид, Индапамид), поливитаминные комплексы (Витрум, Фалипамил), сорбенты (Карболен, Полисорб).
При стремительном развитии болезни применяются хирургические методы лечения. Важнейшим из них является гемодиализ ― фильтрация крови через искусственную почку. Кровь из артерии пропускается через специальную целлюлозную мембрану, где осуществляется фильтрация от токсических веществ, продуктов жизнедеятельности клеток, и затем в очищенном виде возвращается по вене в организм. Процедура выполняется 2-3 раза в неделю.
Радикальными методами являются нефрэктомия ― удаление части почки, и трансплантация ― пересадка органа от донора. В 40% случаев донорская почка не приживается, поэтому важен прием препаратов, снижающих активность иммунной системы организма.
К народным методам лечения относятся употребление березового сока, спиртового настоя из почек осины или плодов брусники. Современным способом является гирудотерапия ― применение медицинских пиявок для улучшения кровоснабжения почек. Секрет слюнных желез пиявок содержит биологически активные компоненты, которые улучшают кровоток, стимулирует деятельность различных органов.

Если своевременно не начать лечение нефросклероза могут возникнуть нарушения фосфорно-кальциевого обмена, что ведет к перелому костей, разрушению зубов и кровоточивости десен. Происходит резкое снижение иммунитета, организм становится подвержен вирусным заболеваниям. Конечный итог ― полная атрофия, хроническая болезнь почек, ведущая к летальному исходу.
Во избежание данного недуга стоит выполнять профилактические мероприятия: вести здоровый и активный образ жизни, отказаться от алкоголя и никотина, соблюдать диету с ограниченным содержанием белков, жиров и холестерина, проводить прием препаратов, улучшающих кровоток и обменные процессы, следить за водным балансом организма.
Правильно выбранная диета при нефросклерозе почек ― залог быстрого выздоровления. Следует придерживаться следующих рекомендаций:
Ограниченное количество белка способствует уменьшению образованию мочевины, происходит исключение увеличенной нагрузки на нефроны. Следует отдавать предпочтение нежирному виду мяса птицы, кролика, рыбе. Уменьшить количество потребления картофеля, мучных изделий.
Избыток калия приводит к усиленному мочевыделению, что является дополнительной нагрузкой на почки. Следует исключить продукты, в которых содержится данный микроэлемент: виноград, бананы, абрикосы, чернослив, финики, сыр, горох, арахис, фундук, авокадо, соя, шампиньоны, арбузы, черная смородина, ежевика, шоколад.
При заболевании нефросклерозом нарушается фосфорно-кальциевый обмен. Увеличение фосфора ведет к уменьшению кальция, поэтому больному следует скорректировать рацион питания для баланса. Преимущественно питаться крупами, бобовыми, зелеными овощами, не превышая суточную норму 800-1000 мг в сутки, включить в рацион питания витамины D.

Рекомендуется исключить из питания говядину, свинину, кукурузную крупу, морковь, фасоль, творог, сыр плавленый, печень, скумбрию, сельдь. Также необходимо плавно снизить потребление соли до 10 грамм в сутки, потому что входящий в ее состав натрий может притягивать воду, увеличивая отеки.
В рацион должны входить продукты с большим содержанием сложных углеводов: рис, картофель, свежие овощи и фрукты, растительное масло, мед.
Стоит поддерживать водный баланс, в норме 2 литра в сутки, употреблять отвар из брусники, лекарственных трав и мед, чтобы ускорить удаление токсинов из организма и повысить кровоток. При отеках снизить прием воды на 500 мл. Питание должно быть дробным и сопровождаться приемом минеральной воды с магнием, таких как Боржоми, Ессентуки №4, Donat Mg.
Источник
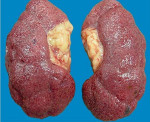
Нефросклероз — это патологическое состояние, вызванное гибелью нефронов, их замещением соединительной тканью с нарастанием почечной недостаточности. Проявляется полиурией, никтурией, гипертензией, отечностью, дискомфортом в пояснице, на поздних этапах — олигурией, гематурией, интоксикацией. Диагностируется с помощью лабораторных анализов, УЗИ, КТ, МСКТ почек, нефросцинтиграфии, ангиографии ренальных сосудов, урографии, биопсии. Для лечения применяют этиопатогенетическую терапию основного заболевания, антикоагулянты, антиагреганты, противоанемические, дезинтоксикационные, витаминно-минеральные средства, заместительную терапию, аллотрансплантацию почки.
Общие сведения
Нефросклероз — вторичное клинико-анатомическое состояние, проявляющееся уплотнением, сморщиванием почек и снижением их функциональной состоятельности вследствие замещения паренхимы волокнами и межуточным веществом соединительной ткани. Сморщенная почка была впервые описана в 1914 году немецкими клиницистом Ф. Фольгардом и патологом К.Т. Фаром.
Обычно нефросклероз осложняет течение урологической и другой соматической патологии. В ХХ веке его ведущей причиной считался гломерулонефрит, в настоящее время — артериальная гипертензия и сахарный диабет (более 60% всех диагностированных случаев). Распространенность нефросклероза в европейских странах составляет 0,06%. При этом 10-20% больных нуждаются в проведении регулярного гемодиализа, а смертность от ХПН достигает 22%.
Нефросклероз
Причины нефросклероза
Сморщивание почки — полиэтиологический процесс, который осложняет различные сосудистые расстройства и урологические болезни. В зависимости от варианта нефросклероза специалисты в сфере урологии и нефрологии выделяют две группы причин, вызывающих первичное или вторичное замещение почечной паренхимы волокнистыми структурными элементами соединительной ткани. Первично сморщенная почка формируется на фоне поражения ренальных сосудов, обусловленного такими заболеваниями, как:
- Артериальная гипертензия. У больных с эссенциальной гипертонической болезнью и симптоматическими гипертензивными состояниями стойко спазмируются и сужаются почечные сосуды, нарушается питание паренхимы. Соединительнотканное уплотнение сосудистой стенки или гибель артериол, клубочковых капилляров завершается соответственно формированием медленно прогрессирующего артериосклеротического нефросклероза либо злокачественного артериолонекротического гломерулосклероза Фара.
- Атеросклероз ренальных артерий. Отложение на внутренней оболочке атеросклеротических бляшек делает сосудистую стенку менее эластичной, сужает просвет сосудов, питающих почечную паренхиму. Уменьшение тканевой перфузии провоцирует деструкцию нефронов и тканевую гипоксию, способствующую избыточному образованию соединительной ткани. Как следствие, в результате атеросклероза корковое вещество истончается, клетки мочевых канальцев атрофируются, из-за чего снижается функциональная состоятельность почки.
- Хроническое венозное полнокровие. На фоне застоя, вызванного нефроптозом, сужением или хроническим тромбозом ренальных вен, паренхиматозные сосуды паретически расширяются, приток насыщенной кислородом артериальной крови уменьшается, в тканях нарастает ишемия. Ситуация усугубляется уплотнением сосудистых стенок, дополнительно нарушающим тканевой метаболизм. В условиях гипоксии происходит частичное отмирание клеток, и на протяжении 10-15 лет возникает нефросклероз.
У некоторых пациентов ангиогенная деструкция почек возникает остро при частичной или полной тромбоэмболии ренальной артерии. Резкое нарушение кровообращения вызывает инфаркт почки — массовую гибель нефронов в результате острой ишемии. Впоследствии некротизированный участок постепенно замещается соединительной тканью, и развивается нефросклероз.
О вторично сморщенной почке говорят в тех случаях, когда пациент изначально страдает урологическим заболеванием, при которых почечная паренхима разрушается под влиянием инфекционных агентов, аутоиммунных комплексов, механических факторов (растяжения, травматизации конкрементами) и др. Основными причинами вторичного (нефрогенного) нефросклероза являются:
- Болезни почек. Склерозирование паренхимы может стать исходом пиелонефрита, туберкулеза почек, гломерулонефрита, мочекаменной болезни, поликистоза. Отдельную группу причин нефросклероза составляют вторичные нефропатии, осложнившее течение других патологических процессов — сахарного диабета, системной красной волчанки, злокачественных неоплазий, гестоза.
- Заболевания нижних мочевыводящих отделов. Нефросклероз может развиться на фоне гидронефроза, обусловленного обтурационным застоем мочи при склерозе шейки мочевого пузыря, формировании уретеро-вагинальных свищей, сдавливании опухолями малого таза. Атрофические процессы наблюдаются у 30-60% пациентов, страдающих пузырно-мочеточниковым рефлюксом.
Патогенез
Несмотря на разнообразие причин, вызывающих нефросклероз, механизм развития заболевания в целом является общим. Вначале под влиянием различных повреждающих факторов (гипоксии, воспалительных и дистрофических процессов, вызванных факторами патогенности микроорганизмов, аутоиммунными комплексами, прямыми травматическими воздействиями и др.) происходит деструкция клубочкового и канальцевого эпителия с выключение части нефронов из общего кровоснабжения.
Поскольку почечные клетки не способны к регенерации, после фагоцитирования разрушенных клеточных элементов начинается нефросклероз — поврежденный участок замещается соединительными волокнами, а сами почки уплотняются. В оставшихся клубочках усиливаются кровообращение и фильтрация, в результате чего увеличивается объем выделяемой мочи и уменьшается ее относительная плотность. На фоне нарушений кровотока повышается синтез ренина, регулирующего клубочковую фильтрацию, что способствует возникновению или усугублению артериальной гипертензии.
Благодаря высоким компенсаторным возможностям почечной ткани клинические признаки почечной недостаточности появляются только при выраженном нефросклерозе с потерей 70% нефронов обеих почек или 85% — одной. При сохранении 5% клеток и менее возникает функциональная несостоятельность органа, требующая проведения заместительной терапии.

КТ-урография. Выраженная асимметрия размеров почек, значительное уменьшение размеров правой почки.
Симптомы нефросклероза
Клиническая картина заболевания на ранней стадии характеризуется повышением количества суточной мочи (более 2 л), учащением актов мочеиспускания в ночное время (свыше 3-х раз за ночь), постоянными тянущими болями в области поясницы, увеличением артериального давления. По мере прогрессирования нефросклероза появляются отеки: сначала на лице, потом они распространяются равномерно по всему телу. Отечность наиболее выражена утром.
На поздней стадии симптоматика усугубляется: объем суточной мочи снижается до 0,5–0,8 л, в моче может появляться примесь крови, пациента беспокоит сухость во рту, постоянная жажда. Возникают и нарастают общие симптомы интоксикации: головная боль, тошнота и рвота, слабость, мышечные боли.
Осложнения
Серьезные нарушения процессов фильтрации и реабсорбции, возникающие при деструкции более 70-75% исходного числа нефронов, приводят к формированию хронической почечной недостаточности. Поскольку сморщенная почка перестает синтезировать эритропоэтин, необходимый для созревания эритроцитов в костном мозге, часто развивается железодефицитная анемия. У пациентов с нефросклерозом повышается риск нефрогенной артериальной гипертензии вследствие избыточной продукции ренина. При нарушении обмена витамина D возникает остеопороз с повышенной ломкостью костей и склонностью к образованию патологических переломов.
Диагностика
Пациентам с подозрением на нефросклероз назначают комплексное обследование, позволяющее определить особенности морфологической структуры почек, выявить признаки атрофии паренхимы, оценить функциональную состоятельность органа. Наиболее информативными лабораторными и инструментальными методами диагностики сморщенной почки считаются:
- Общий анализ мочи. Для нефросклероза показательно значительное уменьшение относительной плотности мочи (до 1,005-1,015 г/л). При нарастании признаков ХПН возможны эритроцитурия (до 2-3 эритроцитов в поле зрения), цилиндрурия, протеинурия (до 0,033 г/л).
- Общий анализ крови. У пациентов со сморщенной почкой снижается содержание гемоглобина и эритроцитов, отмечается умеренная тромбоцитопения, увеличение длительности кровотечения и времени свертываемости крови. Часто возникает небольшой лейкоцитоз.
- Биохимия крови. Оценка функциональной состоятельности по биохимическим показателям выявляет почечную недостаточность. При нефросклерозе может быть повышено содержание мочевой кислоты, креатинина, мочевины, магния, фосфора, натрия. Снижается уровень белка, калия.
- Сонография. Характерными эхографическими признаками нефросклероза служат уменьшение размеров пораженного органа, истончение паренхимы, атрофия коркового слоя, его нечеткая дифференциация с мозговым веществом. Зачастую по данным УЗИ почек выявляется нефрокальциноз.
- Ренгенологические методы. При обзорной и экскреторной урографии размеры почек, корковый слой уменьшены, в паренхиме определяются кальцификаты. Нарушение заполнения чашечно-лоханочной системы контрастным веществом может свидетельствовать о развитии ХПН.
- Ангиография. На ангиограммах почек артерии обычно сужены, деформированы. У части пациентов мелкий артериальный рисунок может отсутствовать (симптом «обгоревшего дерева»). Корковое вещество истончено. Типична неровность наружного контура почек.
- Динамическая нефросцинтиграфия. При сморщивании почка медленнее накапливает и выводит нефротропный радионуклид. Исследование дополняют статической нефросцинтиграфией, выявляющей дефекты паренхимы по неравномерному распределению радиофармпрепарата.
- Томография почек. На трехмерных моделях и послойных снимках, полученных в ходе КТ, МСКТ, выявляются истонченность коркового слоя, уменьшение размеров органа. Признаками нефросклероза являются сужение и деформация мелких артериальных сосудов.
- Пункционная биопсия почек. При гистологическом анализе биоптата почек отмечается значительное уменьшение количества нефронов, большое количество волокон соединительной ткани. В ходе исследования оценивается состояние артериол и капилляров.
Дифференциальная диагностика нефросклероза проводится с сахарным и несахарным диабетом, острой почечной недостаточностью, быстропрогрессирующим гломерулонефритом, гепаторенальным синдромом, гипохлоремической азотемией. При необходимости пациента, кроме врача-нефролога и уролога консультируют терапевт, кардиолог, фтизиатр, ревматолог, эндокринолог, онколог, онкогематолог.

КТ-урография. Нефросклероз справа.
Лечение нефросклероза
Консервативная терапия начальных стадий сморщивания почек направлена на коррекцию основного заболевания, спровоцировавшего склеротический процесс, и нарастающей почечной недостаточности. С учётом патологии, вызвавшей нефросклероз, пациенту назначают антибиотики, гипотензивные препараты, статины, глюкокортикостероиды, антигликемические, диуретические, нестероидные противовоспалительные и другие этиопатогенетические средства. Для купирования расстройств, вызванных функциональной почечной недостаточностью, могут применяться:
- Антикоагулянты и антиагреганты. За счет влияния на реологические свойства крови улучшают кровоток в ренальных артериолах, капиллярах и благодаря восстановлению тканевой перфузии замедляют нефросклероз. С осторожностью назначаются при нарастании ХПН.
- Витаминно-минеральные комплексы. Для коррекции изменений биохимического состава крови, вызванного нарушением фильтрации, используют препараты калия, кальция, витамин D, поливитаминные составы, бифосфонаты. Их прием улучшает метаболизм и предотвращает остеопороз.
- Противоанемические средства. При выявлении анемии назначают препараты эритропоэтина, стимулирующие образование эритроцитов, и железа, необходимого для синтеза гемоглобина. Уменьшение гемической гипоксии позволяет затормозить склеротические процессы в тканях почек.
- Дезинтоксикационная терапия. Чтобы ускорить выведение токсичных метаболитов, накапливающихся в организме при нефросклерозе, применяют энтеросорбенты, которые связывают продукты обмена в кишечнике. Для снижения уровня мочевины могут назначаться растительные средства на основе артишока.
Если сморщивание почки сочетается с ХПН III-IV стадии, показано проведение заместительной почечной терапии — перитонеального диализа, гемодиализа, гемодиафильтрации, гемофильтрации. Радикальным методом лечения, рекомендованным при нефросклерозе с уменьшением количества жизнеспособных нефронов до 5% и менее, является трансплантация почки после полостной или лапароскопической нефрэктомии.
Прогноз и профилактика
При своевременном выявлении болезни прогноз относительно благоприятный, назначение адекватной терапии позволяет добиться длительного состояния компенсации нефросклероза. Со временем работа нефронов ухудшается, развивается хроническая почечная недостаточность: такие пациенты нуждаются в пересадке органа или регулярном гемодиализе.
Для профилактики нефросклероза необходимо соблюдать рекомендации специалиста по лечению нефрологических заболеваний (особенно воспалительного характера), контролировать уровень артериального давления, глюкозы крови, избегать переохлаждений, не злоупотреблять солью и мясной пищей. Важную роль в предупреждении развития сморщенной почки играет регулярное посещение семейного врача для раннего выявления и коррекции соматической патологии.
Источник


