Как вылечить ноги если мокнут

Лимфа – прозрачная жидкость, циркулирующая по всему организму. Второе ее название – сукровица. Она выполняет важные функции, очищая и защищая организм от токсинов и инфекций. Вытекание небольшого количества лимфы, или сукровицы, – это нормальная реакция при глубоких ранах и повреждениях эпидермиса. В то же время существует ряд патологий, при которых лимфа может выделяться без видимых нарушений целостности кожи. Почему течет лимфа из ноги и как остановить этот процесс – разберемся детальнее.
Почему из ноги течет лимфа?
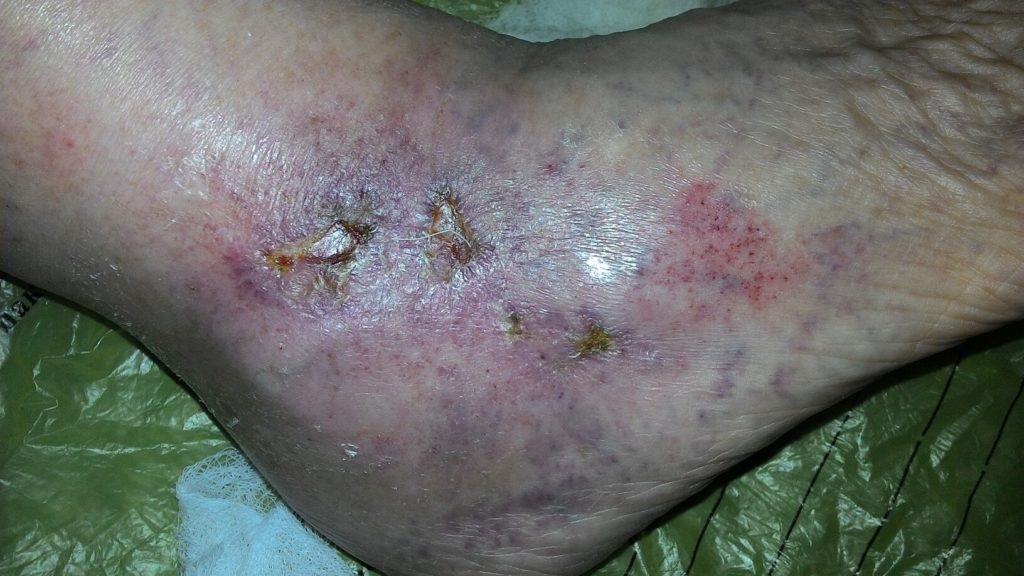
Обильное выделение лимфы наблюдается при трофических язвах ног
Движение лимфы осуществляется снизу вверх, в направлении от нижних конечностей до ключиц. Лимфа омывает весь организм, собирая и обезвреживая токсины и болезнетворные микроорганизмы. При повреждении целостности кожного покрова сначала течет кровь. После того, как кровь будет остановлена, в течение некоторого времени может выделяться сукровица из раны – прозрачная жидкость без специфического запаха. При этом чем глубже рана, тем больше лимфы будет выходить из нее. В этом случае выделение лимфы из раны является совершенно нормальной реакцией организма, который пытается “залатать” повреждение и не допустить инфицирования пореза.
В норме после остановки крови из раны выделяется небольшое количество сукровицы, а затем начинается процесс регенерации. Это свидетельствует о том, что инфицирования ранки не произошло.
Если же из раны длительно вытекает прозрачная жидкость, причина может скрываться в заражении крови. Такое происходит при инфицировании раны с последующим нагноением, вследствие чего патогенные микроорганизмы могут проникать в кровь.
Гной, выделяющийся из ран и повреждений кожи и слизистой – это продукт распада лимфы.
Сукровица из раны может выделяться после тяжелой травмы либо после операции. Если такой симптом наблюдается долго (больше нескольких часов), следует обратиться к врачу.
Обильное выделение лимфы наблюдается при трофических язвах. Это повреждение эпидермиса наблюдается при трофических нарушениях, например, на фоне варикозного расширения вен, рожистого воспаления или сахарного диабета.
Еще одна причина выделения сукровицы – застой лимфы в нижних конечностях. Такое состояние называется лимфостазом и представляет серьезную опасность.
При лимфостазе и нарушении трофики нижних конечностей развиваются выраженные отеки. При этом происходит скопление жидкости в лимфатических сосудах. Она не находит выхода, поэтому образуется выпот. Этот выпот просачивается в межклеточное пространство, а затем выходит на поверхность кожи через поры. Такое нарушение может наблюдаться также при различных патологиях сердечно-сосудистой системы (ишемическая болезнь сердца, мерцание предсердий, сердечная недостаточность, инфаркт миокарда.)
Как правило, при возникновении отеков в нижних конечностях у пожилых людей в первую очередь врачи назначают ЭКГ. В большинстве случаев ноги “текут” у бабушек и дедушек именно из-за нарушения движения крови по большому кругу кровообращения. Нарушение лимфотока при этом является закономерным осложнением патологий сердечно-сосудистой системы, так как застой лимфы развивается на фоне других застойных явлений в нижних конечностях.
Таким образом, прозрачная жидкость из раны может выделяться по следующим причинам:
- трофические нарушения тканей нижних конечностей;
- инфицирование раны;
- абсцесс кожи;
- сепсис (заражение крови);
- язвы и рожистое воспаление;
- лимфостаз;
- ИБС и другие сердечно-сосудистые патологии.
Точно разобраться в причинах такого явления сможет только врач. Не стоит паниковать, если выделяется прозрачная жидкость из раны в течение нескольких минут, а затем кожа постепенно заживает и не вызывает дискомфорта. Такое явление абсолютно нормально и не требует лечения. Следует незамедлительно обратиться к врачу в случаях, когда на коже образуется выпот без наличия видимых повреждений, рана долго не заживает, либо наблюдается сильный отек конечностей.
Типичные симптомы и осложнения

Дискомфорт и боль в ногах при ходьбе – распространенные симптомы данного заболевания
Прежде чем понять, как остановить вытекающую лимфу, следует разобраться в симптомах этого явления. Здесь речь идет не о естественном выделении нескольких капель сукровицы при глубоких порезах, либо в результате случайного срывания зажившей корочки на ране, а о патологическом состоянии, когда на нижних конечностях наблюдается выделение лимфы из кожных пор или из ранок.
Типичные симптомы этого состояния:
- выраженное набухание голени и стопы;
- дискомфорт при надавливании на ногу;
- усталость и боль в ногах при ходьбе;
- образование небольших ранок;
- выраженное покраснение кожи;
- выделение прозрачной жидкости;
- общее недомогание, быстрая утомляемость.
Прозрачная жидкость из раны – это лимфа. Она может выделяться из трофических язв. При этом течение лимфы из язвы может быть очень обильным. В тяжелых случаях накладывание тугой повязки из нескольких слоев бинта спасает буквально на 10-15 минут, по истечении которых перевязочный материал становится полностью мокрым.
Разобраться, когда из раны течет лимфа, достаточно просто. Однако при лимфостазе или отеках на фоне тяжелой сердечной недостаточности выделение жидкости происходит через поры в коже. При этом постоянное раздражение сукровицей вызывает сильное покраснение кожи, и со временем образуются небольшие язвы.
Лимфа прозрачная, немного вязкая. Если же из раны вытекает зеленовато-желтая жидкость – это гной, а не сукровица.
Для выявления отека нижних конечностей можно провести несложный тест. Для этого необходимо сильно нажать пальцем на голень и подержать несколько секунд. Затем следует оценить глубину получившейся ямки и скорость восстановления упругости кожи. При лимфостазе и нарушении трофики тканей такая ямка будет долго виднеться на коже, в то время как у здорового человека кожа за долю секунды восстановит прежнюю упругость.
Первое, что необходимо делать, заметив, как течет вода из ноги – это обратиться за помощью к врачу. Если пустить болезнь на самотек, высока вероятность тяжелого нарушения трофики с поражением тканей ноги. Осложнениями такого нарушения могут стать трофические язвы, некроз тканей нижней конечности и гангрена.
Диагностика
Допплерография лимфатических сосудов помогает выявить их повреждения
Если течет лимфа из ноги, как ее остановить, скажет врач, но только после проведения комплексного обследования.
Основные обследования:
- допплерография лимфатических сосудов;
- рентгенография пораженной конечности для исключения патологий суставов;
- лимфосцинтиграфия;
- лимфография;
- анализ лимфы.
Допплерография лимфатических сосудов помогает выявить их повреждения. Лимфография – это рентген сосудов с введением контрастного вещества. Обследование позволяет выявить различные патологии лимфатической системы и определить степень тяжести нарушения венозного оттока. Лимфосцинтиграфия позволяет определить проходимость лимфатических сосудов и является одним из важнейших диагностических методов при лимфостазе.
Анализ состава лимфы проводится для исключения бактериальной природы заболевания.
В среднем стоимость допплерографии сосудов составляет около 400 рублей. Лимфосцинтиграфия стоит примерно 1500 рублей. Лимфография проводится не во всех клиниках, стоимость этого обследования – от 12000 рублей. Бактериологический анализ лимфы стоит около 400 рублей.
Дополнительно врач может назначить ЭКГ, особенно это обследование рекомендовано пожилым пациентам. При патологиях нижних конечностей следует обратиться к флебологу или лимфологу. Если такого специалиста в клинике нет, первичный осмотр может провести терапевт, он же направит пациента на необходимые анализы.
Как остановить течение лимфы?
Как остановить лимфу на ногах – это зависит от причины развития нарушения. Лечить пораженные ноги при лимфостазе и выделении лимфы должен только врач, после определения причины патологии.
Первое, что необходимо делать, заметив выделение лимфы из конечностей, – это занять удобное положение так, чтобы ноги спокойно лежали выше уровня сердца. Для этого необходимо лечь, подложив под ноги несколько крупных подушек. Затем следует обработать ногу раствором марганца и перебинтовать конечность. Если же лимфа обильно вытекает из раны при повреждении или ранении кожи, несмотря на принятые меры, следует обратиться к врачу.
Медикаментозная терапия
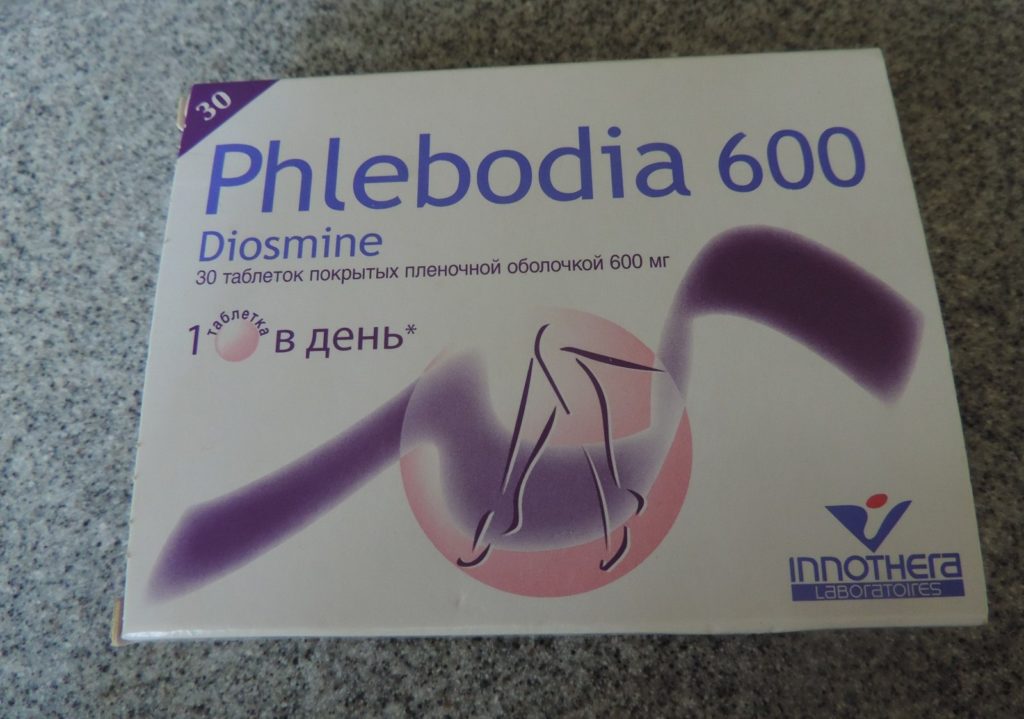
Для лечения хронической венозной и лимфовенозной недостаточности при отсутствии осложнений (легкой степени тяжести) рекомендован прием Флебодиа по 1 таблетке (600 мг) однократно в сутки, в течение 2 месяцев
Выделение через кожу лимфы может быть связано с различными заболеваниями. Медикаментозная терапия назначается врачом индивидуально для каждого пациента. При сердечно-сосудистых патологиях обязательно назначают диуретики и препараты против тромбообразования (Кардиомагнил и аналоги).
При лимфовенозной недостаточности назначаются ангиопротекторы – Флебодиа, Диосвен, Веносмин, Детралекс.
Для местного нанесения применяют препараты, укрепляющие стенки сосудов, например, мазь Троксевазин.
При трофических язвах применяют антибактериальные мази наружно, сосудорасширяющие средства, антикоагулянты. Обязательно используются повязки, ускоряющие регенерацию тканей (Бранолинд, Альгипор и др.).
Физиотерапия
Если из кожного покрова сочится лимфа и вытекает через кожу, могут применяться физиопроцедуры. Цель такого лечения – улучшить трофику тканей и нормализовать ток лимфы. Для этого используют магнитотерапию, лазерную терапию, гидромассаж.
Для ускорения заживления трофических язв применяется магнитолазерная терапия.
Количество необходимых процедур определяется индивидуально для каждого пациента. В среднем показано как минимум 10 сеансов физиотерапии.
Лимфодренажный массаж
Если лимфа скапливается под кожей, лечить необходимо лимфатическую систему. Для улучшения оттока лимфы показан лимфодренажный массаж. Его следует выполнять в клинике, у квалифицированного массажиста. После курса лечебного массажа процедура может быть продолжена дома. В домашних условиях достаточно регулярно массировать конечность снизу вверх мягкими растирающими движениями, чтобы улучшить лимфоток.
Компрессионный трикотаж
Если выделяется прозрачная жидкость из раны, необходимо наложить тугую повязку. Течение лимфы помогает остановить компрессионное белье. При лимфостазе назначают изделия 3 класса компрессии. Такие чулки обеспечивают необходимое давление в лимфатических сосудах и венах нижних конечностей, предотвращают их перерастяжение.
Останавливать сукровицу, сочащуюся из небольшой ранки, можно с помощью обычной тугой повязки. При этом важно обеспечить адекватную обработку раны для ускорения восстановления тканей.
Компрессионный трикотаж показан для регулярного ношения всем людям, столкнувшимся с проблемами лимфообращения, особенно при лимфостазе.
Диета

При нарушении лимфооттока, употреблять кофе противопоказано
При нарушениях трофики нижних конечностей следует придерживаться специального рациона. Диета основана на отказе от продуктов, задерживающих жидкость в тканях. Так, следует ограничить потребление соли. Допускается употреблять не более 2 г соли в день во время лечения. Нельзя употреблять кофе и крепкий чай, любую острую и соленую пищу, от жареных блюд также следует отказаться.
Народные средства
Народные средства не помогут, если длительно выделяется сукровица из раны, но их можно использовать в дополнение к медикаментозному лечению. Для борьбы с отеками и застоем лимфы народная медицина предлагает использовать мочегонные средства. Можно употреблять настой шиповника, петрушки, отвар листьев одуванчика.
Для обработки ран можно использовать отвар ромашки или календулы.
Составить оптимальную схему лечения в каждом конкретном случае сможет только врач. Не нужно заниматься самолечением и полагаться на народную медицину, так как эффективно справиться с проблемой можно только при выявлении причины ее возникновения.
Источник
Часто, люди, у которых присутствуют те или иные проблемы с работой нервной системы, испытывают неприятные ощущения на конечностях. В основном, такие ощущения проявляются на дистальных отделах (части конечностей, далеко расположенные от туловища) – ладонях и стопах. Холодные ноги и мокрые ноги появляются у человека по разным причинам, но при своевременной диагностике и правильном лечении удается полностью устранить эти дефекты.

Чувство мокрых ног — следует лечить проблему
Т. к. на дистальных отделах конечностей находится совсем ничтожное количества жира, в сравнении с туловищем, в первую очередь мёрзнут они. Кожа, помимо барьерной (разграничительной) функции, выполняет также регуляцию температуры тела, удаление метаболитов и сохраняет тепло, производимое организмом (преимущественно в печени). Это обусловлено строением кожи. Так, она состоит из нескольких слоев:
- эпидермы;
- дермы;
- жировой прослойки.
Причины появления ощущения холода и гипергидроза
Произведенное организмом тепло доставляется ко всем органам за счёт кровотока. Это справедливо как для грудничка, так и для взрослого. Так почему ноги холодные и мокрые?
Эпидерма разграничивает тело человека с окружающей средой. Дерма (собственно кожа) производит поддержание гомеостаза, за счёт потоотделения, а также из-за сокращения мышечных элементов препятствует потере тепла – появляется т. н. «гусиная кожа». Жировая прослойка тоже предотвращает потерю произведенного тепла. Из-за того, что на дистальных отделах ног, рук практически нет жировой прослойки, стопы и ладони замерзают даже тогда, когда человек не ощущает холода.
Ступни подвержены чрезмерной потливости из-за гиперфункции потовых желез, находящихся в дерме. Так, при нормальной температуре, ощущение влажных ступней появляется из-за гипергидроза. Гипергидроз – это название болезни, при которой наблюдается повышенная потливость конкретных участков или всего тела.
Холодные ступни расценивают как симптом уже имеющегося отклонения. У мужчин и женщин наличие чувства холода в конечностях может быть вызвано такими дефектами, как:
- железодефицитная анемия (малокровие);
- гипотония (пониженное артериальное давление);
- гипотиреоз (недостаток в организме тироксина и трийодтиронина);
- характерное астеническое телосложение;
- вегетососудистая дистония;
- употребление вредных веществ (например, алкоголя или никотина);
- атеросклеротические изменения сосудов;
- наличие паразитов в ЖКТ человека (гельминтозы);
- прием бета-адреноблокаторов;
- заболевания спины.

Из за мокрых и холодных ног человек ощущает постоянный дискомфорт
Железодефицитная анемия развивается из-за недостатка железа в организме. В результате чего изменяется форма эритроцитов, что снижает их функцию (доставку кислорода к клеткам) и приводит к появлению гипоксии органов, тканей. Т. к. клетки органов, тканей организма получают кислород в недостаточном количестве, появляется характерное ощущение холода в дистальных отделах конечностей и становятся влажные стопы.
Гипотония приводит к снижению интенсивности кровообращения, что ухудшает приток крови и метаболические процессы в подошвах ног, ладонях, а это провоцирует появление холода в них.
Недостаток гормонов щитовидной железы также приводит к замедлению метаболизма, что негативно сказывается на кровотоке.
У человека с астеническим телосложением примечательно небольшая, плоская грудная клетка и малых размеров сердце. Функции такого сердца угнетены, что нарушает нормальное кровообращение.
Вегетососудистая дистония характеризуется нарушением правильной работы симпатической и парасимпатической нервной системы. Это провоцирует появление ощущения холода в конечностях (мерзнут), влажности ног. Причина заключается в дисфункции вегетативной нервной системы.
Длительное употребление алкоголя является причиной появления различных заболеваний, среди которых:
- ожирение;
- панкреатит;
- ангиопатия;
- цирроз печени, и др.
Ангиопатия – это поражение крупных и мелких сосудов, что ведет к нарушению метаболических процессов, циркуляции малого и большого круга кровообращения. Влажные ноги причина может быть в табакокурении — оно приводит к спазму сосудов и др. отклонениям. Атеросклеротические поражения характеризуются закупоркой сосуда тромбом. Вследствие чего нормальное кровообращение какого-либо участка становится невозможным. Очень важно диагностировать эту патологию своевременно, т. к. тромбы могут привести к инфаркту или ишемическому, геморрагическом инсульту.
Гельминты выделяют токсины, которые с током крови попадают в кровоток и отравляют организм человека. Одним из симптомов наличия гельминтов является чувство холода в руках, ногах.
Бета-адреноблокаторы воздействуют на адренорецепторы, что приводит к угнетению функций сердца:
- снижается частота сердечных сокращений;
- снижается сила сокращений;
- уменьшается сердечная проводимость.
И как следствие, появляется характерное ощущение холода в конечностях.

Старайтесь избегать всех возможных причин появления заболевания
Иногда на фоне остеохондроза у человека возникает чувство холода, потеря чувствительности или вовсе онемение дистальных отделов. Это вызвано повреждением нервного окончания, отвечающего за иннервацию стоп, ладоней. Ноги могут мёрзнуть даже под одеялом.
Почему появляется чувство мокрых ног
Сильно мокнут стопы из-за наличия заболевания, вызвавшего гипергидроз (вторичную повышенную потливость). К ним относят:
- неврозы;
- эндокринные заболевания (сахарный диабет);
- ожирение;
- травмы головного мозга;
- воспалительные процессы;
- грибковые инфекции;
- онкологические заболевания (напр., лейкемия -для ее лечения используют метотрексат);
- ангидроз.
Помимо этого существуют факторы, способствующие развитию повышенной потливости:
- беременность;
- климакс;
- систематическое употребление горячей еды;
- употребление чая и кофе;
- употребление солёной пищи или пряностей;
- регулярные «переедания».
Во время беременности, в ответ на повышение нагрузки на организм будущей матери, может появиться повышенная потливость диффузного (т. е. всего тела) или локального типа. В таком случае гипергидроз не лечат медикаментозным путем. Женщине рекомендуется увеличить количество гигиенических процедур, использовать присыпки, содержащие тальк. Такой гипергидроз не присутствует постоянно, а уже после родов сходит на нет.

Избавляемся от чувства мокрых ног
Но нужна консультация доктора, т. к. наличие сильной влажности ног может быть спровоцировано развитием тяжёлого заболевания, напр., онкологией, сахарным диабетом. В таком случае патологическое влияние распространяется и на зародыша.
В период климакса появляются «гормональные скачки», что провоцирует появление ощущения постоянно влажных ног.
Также ощущение мокрых ступней может появиться вследствие генетической предрасположенности. Это можно разглядеть почти сразу. Часто мамы замечают, что ножки ребенка практически все время влажные.
«Гормональные скачки» характерны и для пубертатного периода. Поэтому подростки часто жалуются на наличие стоп влажных. Как и в случае с беременными женщинами, это проходит после завершения полового созревания.
Диагностика проблем
Подтверждение наличия ног постоянно холодных и мокрых происходит путем сбора анамнеза, опроса больного. Для выяснения, насколько сильна проблема, когда стопы влажные, проводят пробу Минора. На кожу больного наносят йодный раствор, а затем крахмал. После завершения химической реакции, при аномальной потливости, проблемный участок приобретет характерный темно-фиолетовый цвет.
Диагностика также зависит и от того, почему появились данные симптомы. Так, доктор может назначить дополнительные анализы, опираясь на жалобы больного.
Лечение и профилактика отклонений

Самое главное — постоянный уход за ногами
Лечение зависит от заболевания, которое спровоцировало появление ощущения холода, гипергидроза. При повышенной потливости на время терапии рекомендуется придерживаться общих правил:
- чаще принимать душ, выполнять гигиенические процедуры проблемных мест;
- при посещении общественного душа всегда используйте тапочки;
- носите только качественную одежду и обувь, отдавая предпочтение натуральным материалам;
- используйте специальные антиперспиранты, присыпки для ног, содержащие тальк;
- избегайте стрессовых ситуаций.
Очень важно на момент лечения мокрых конечностей исключить из рациона еду, провоцирующую приступы повышенной потливости, подобрать правильное соотношение труда и отдыха. Избавиться от гипергидроза поможет также прием седативных средств, уменьшение стресса.
Профилактика направлена, прежде всего, на предотвращение появления проблем с кровообращением, сосудов. Для этого постоянно выполняйте физические упражнения для улучшения циркуляции крови, лимфы. Избавившись от табакокурения, вы существенно снизите развитие заболеваний сердечно-сосудистой системы, а отказавшись от алкоголя, снизите риск развития ангиопатий. Для предотвращения прогрессирования и усиления симптомов, лечить проблемы нужно при появлении первых симптомов. Для этого регулярно осуществляйте профилактические осмотры, проходите тесты.
При появлении первых признаков недуга обратитесь к специалисту.
Источник


