Как вылечить почки на диализе
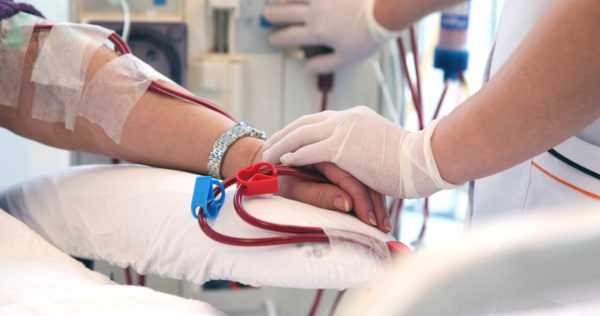
Почки человека выполняют важную функцию очистки организма. Когда почки перестают выполнять свои функции, на помощь приходит процедура, способная замещать их работу. Гемодиализ стал важным открытием в медицине уже давно, но с каждым годом эта процедура совершенствуется. Для человека, у которого не работают почки, гемодиализ — единственный выход, если нет шансов на пересадку.
Что такое гемодиализ?
Выведением из организма шлаков и фильтрацией продуктов распада занимается мочевыделительная система человека. Если по какой-то причине почки не справляются со своим назначением, токсины, скапливаясь в организме, приводят к интоксикации, что чревато летальным исходом.
Диализ почек является замещающим способом искусственной очистки организма. Он освобождает организм от продуктов распада, образованных в ходе метаболических процессов, очищает кровь от вредоносных примесей. В процессе гемодиализа происходит фильтрация коллоидных веществ, которые не растворяются, а лишь закупоривают сосуды и потоки.
Существует несколько способов проведения диализа.
- Перитонеальный. Проводится промыванием внутренней стенки брюшины.
- Кишечный. Солевым раствором промывают слизистую оболочку кишечника.
- Искусственная почка. Самый эффективный способ очистить кровь от токсинов, но при этом сохранить все полезные вещества, в частности, белки плазмы.
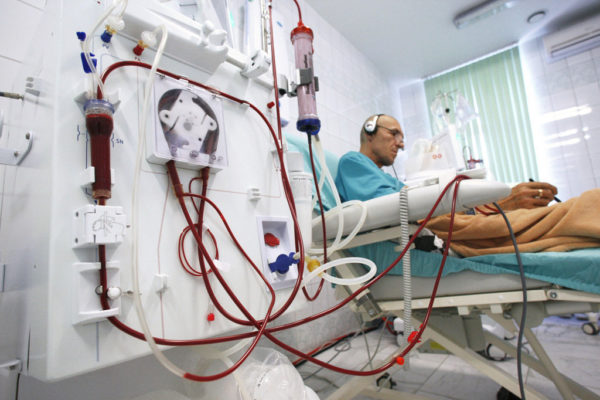
Гемодиализ с помощью искусственной почки допускает пожизненное использование этого метода для очистки крови. Как долго живут при диализе, в этом случае зависит от индивидуальных особенностей организма и множества других факторов. Перитонеальный способ считают самым опасным и малоэффективным из-за угрозы инфицирования. Но перитонеальный диализ очищает непосредственно кишечник, а это первое место скопления шлаков.
Когда назначают диализ?
Решение о начале диализа принимает лежащий врач в случае неэффективного лечения, а также на основании результатов обследования и состояния пациента.
Диализ почек назначают в случае:
- острой и хронической почечной недостаточности;
- отравления ядами или тяжелыми токсинами;
- передозировки лекарственных препаратов;
- дисбаланса электролитов в крови.
При хронической недостаточности эффективен только диализ почек, который, по сути, необходимо делать до конца жизни или пока не будет сделана трансплантация донорской почки. Назначение гемодиализа делают только в случаях, когда консервативная медицина бессильна, или присутствует неизлечимая аномалия. Несмотря на то, что диализ считают временной мерой, большинство пациентов живут с ним всю жизнь.
Как проводят процедуру?
Диализ почек проводят преимущественно в амбулаторных условиях, редко дома, если есть возможность и специальное оборудование. В домашних условиях процедуру можно делать чаще и нет необходимости постоянно ездить в больницу. Так обычно проводят перитонеальный диализ.
Количество процедур и программу подбирает специалист на основании индивидуальных особенностей. Один сеанс диализа длится в среднем до 5 часов, а количество процедур может достигать 3-4 раз в неделю. Здесь все зависит от состояния организма в целом и работы почек.

При гемодиализе пациенту устанавливают специальный катетер, соединяющий вену и артерию, и именно к нему присоединяют аппарат, который перекачивается кровь для искусственной фильтрации. Если пациент долго ходит с шунтом, то в целях профилактики его периодически меняют, а также меняют месторасположение катетера, так как в этом месте вены обычно изнашиваются.
Когда диализ почек проводят в домашних условиях, в брюшной полости пациента делают отверстие, в которое заливают специальный раствор. Он фильтрует то, с чем не справляются поврежденные почки. Раствор необходимо регулярно менять, но это можно также делать дома, не посещая больницу.
Побочные действия после процедуры
Сложная процедура диализа может вызывать побочное действие со стороны всех систем организма. Особенно опасен диализ возможным понижением эритроцитов к крови, что приводит к анемии. Также возможно понижение артериального давления и сбой сердечного ритма. Кроме этого, у пациента может наблюдаться:
- общая слабость;
- судороги;
- тошнота и рвота;
- мигрень;
- озноб;
- лихорадка;
- головокружение;
- нарушение координации.
Вместе с диффузионной жидкостью в ослабленный организм может проникнуть инфекция, с которой он просто не справится.
Неврологические симптомы и психическое расстройство могут возникнуть после продолжительного курса диализа, когда человек попросту устает быть привязанным к аппарату и регулярным процедурам.

Наблюдается дисбаланс веществ, происходящий после регулярной процедуры диффузного переливания. Недостаток кальция приводит к ослаблению костного скелета, а недостаток витаминов вызывает общее недомогание.
У пациентов с сердечно-сосудистыми заболеваниями риск осложнений всегда высок. Часто процедура диализа вызывает воспаление сердечной оболочки перикарда. Под оболочкой накапливается экссудат, который давит на мышцу и вызывает ряд расстройств.
Особый режим жизни на диализе
Человек на диализе, кроме привязанности к больнице, испытывает некий дискомфорт от катетера, а если проводит процедуры дома, то и от необходимости менять регулярно раствор, а также от отверстия, когда диализ перитонеальный. И это не единственные неудобства.
Обязательным условием проведения процедур является соблюдение рекомендаций в образе жизни и рационе. Питанию нужно уделять особое внимание, ведь вместе с токсинами из организма уходят полезные вещества. Правильное питание очень важно для эффективного очищения организма, полностью исключить попадание токсинов нельзя, но грамотный рацион поможет сократить количество процедур.

Для поддержания необходимого баланса ежедневный рацион должен содержать весь спектр витаминов и микроэлементов. Диета при диализе почек должна быть полноценная, сбалансированная и включать элементы, описанные ниже, с учетом указанных рекомендаций.
- Белок. Жизненно важный элемент содержится в мясе, курице и рыбе. Эти продукты должны присутствовать в рационе всегда.
- Калий. Он накапливается и приводит к сердечному приступу, чтобы его избежать, необходим постоянный контроль его показателей в крови.
- Соли. Избыток поваренной соли приводит к отекам и нарушением работы сердца. Поэтому очень важно ограничить количество соли в блюдах.
- Фосфор. Высокое содержание способствует нарушению обменных процессов, поэтому следует ограничить его поступление в организм. Рыба нужна как источник белка, но в разумных количествах.
Любое нарушение диеты, назначенной врачом, должно быть зафиксировано, так как меняет схему и частоту процедур. Питание — неотъемлемая часть лечебного процесса при очистке почек.
Главный вопрос: как долго живут на диализе?
С каждым годом процедура искусственной очистки совершенствуется. Еще 10 лет назад человек на гемодиализе мог прожить не более 5-7 лет без пересадки. Процедура не избавляет от болезни, но дает возможность жить, когда лечить заболевание невозможно, а другого варианта нет.
Современная медицина делает все, чтобы искусственная очистка не вызывала побочных эффектов, а приносила пациенту только пользу. С годами процедуры стали более комфортными, а 5 часов диализа теперь пациент может просто проспать. Как показывает статистика, люди на пожизненном диализе живут по 20 и даже 30 лет.
На сегодняшний день можно с уверенностью сказать, что диализ — едва ли не единственный выход при тотальной почечной недостаточности. А сколько проживет с ним человек, зависит от него самого и его организма.
https://youtu.be/Akn4tmR_UzQ
Подарите начальнику большую шкатулку для украшений из дерева.
Источник
ольга лукинская
О здоровье почек говорят мало, а их заболевания могут до определённой стадии никак себя не проявлять. Тем не менее, если развивается недостаточность, то есть органы не справляются со своей задачей, человек оказывается в очень опасной ситуации: организм не успевает очищаться и интоксикация может быстро привести к гибели.
Людям с тяжёлой почечной недостаточностью доступны два варианта лечения: трансплантация почки и диализ, то есть очищение крови специальным аппаратом. Возможности трансплантации ограничены тем, что донорских почек не хватает — поэтому люди живут на диализе годами. Мы поговорили с Л. о том, что представляет собой жизнь на диализе и почему не стоит опускать руки даже в самых драматических ситуациях.
М
оя история с почечными проблемами началась в далёком детстве, в обстоятельствах, которые точно никто не помнит. Вроде бы у меня было какое-то осложнённое отравление, отёк легких, реанимация и два дня в коме. Мою жизнь спасли, но я навсегда стала пациенткой врачей-нефрологов.
Диагноз у меня тогда был довольно абстрактный — нефрит, то есть воспаление почки. В детстве я слабо понимала, почему мама «мучает» меня диетами, частыми анализами, почему у меня группа ЛФК на физкультуре. Мама всегда рассказывала мне о моих особенностях, о том, что случилось в детстве, но я не придавала этому значения, поскольку не видела никаких реальных проявлений заболевания. Детство и юность были беззаботными, как у всех. К восемнадцати годам во время очередных стандартных анализов в крови обнаружился повышенный уровень креатинина, и это насторожило врачей. Я прошла полное обследование в Клинике нефрологии, внутренних и профессиональных болезней им. Е. М. Тареева у профессора Шилова, и через пару недель мне поставили точный диагноз — хронический тубулоинтерстициальный нефрит. В почках есть клубочки из тонких канальцев — и при этом заболевании их работа нарушается.
Должна сказать, что при всей сегодняшней пропаганде здорового образа жизни о почках совершенно не говорят. Почки — это орган, который выводит из организма продукты распада пищи и разных химических реакций. Они очищают кровь от таких продуктов распада, как креатинин и мочевина, нормализуют содержание микроэлементов (калий, фосфор, кальций), позволяя поддерживать их баланс и выводя избыток с мочой. Почки делают свою работу благодаря клубочковым канальцам, в которых и происходит фильтрация крови. При заболеваниях почек эти канальцы страдают — и самое ужасное, что они не восстанавливаются. Они не вырастают, как ногти или волосы; если они отмирают — то насовсем. В результате организм недостаточно очищается и развивается его интоксикация продуктами распада пищи, мышечной ткани (она разрушается при нагрузках) и прочего.
Степень нарушения определяется показателем скорости клубочковой фильтрации (СКФ), то есть того, как работают почечные канальцы. Причины почечных заболеваний бывают абсолютно разными: повышенное артериальное давление, генетические заболевания вроде поликистоза почек, сильные алкогольные и пищевые отравления, когда почки не справляются с большим количеством токсинов, различные инфекции, побочные эффекты лекарств, например мочегонных или средств для снижения давления. У моего заболевания смешанные причины, и конкретную было сложно установить — но я была рада, что мне поставили диагноз и выписали лекарства.
Каждый месяц я сдаю кровь в банк тканей института Склифосовского; там её сопоставляют со всеми поступающими трупными почками на совместимость. Так, одним может «повезти» через три месяца, а другие ждут несколько лет
Тем не менее никаких проявлений болезни на этом этапе я не видела, а вспоминала о ней только раз в несколько месяцев, когда мама заставляла меня пройти анализы для контроля и сходить к нефрологу на консультацию. Я жила полноценной жизнью — активно занималась спортом, бегала по десять километров в день, выпивала с друзьями, увлекалась разными режимами питания, — а организм не подавал мне никаких знаков. Заболевание почек — очень тихая болезнь, которая проявляет себя, когда дело зашло уже далеко.
В то время я совершила много ошибок: дело в том, что для торможения почечных заболеваний очень важно соблюдать диету с пониженным содержанием белка, чтобы не нагружать почки (именно поэтому опасна диета Дюкана). Важно избегать тяжёлой физической нагрузки, которая повышает уровень креатинина в крови, следить за артериальным давлением и есть поменьше соли. В моём случае нужно было ещё принимать кроворазжижающие препараты — у меня ещё и тромбофилия, то есть склонность к сгущению крови. Правда, не факт, что соблюдение диет помогло бы мне отсрочить диализ: моя почечная недостаточность до него продолжалась двадцать семь лет — и это очень большой срок.
Всю серьёзность ситуации я осознала поздно, через восемь лет после постановки диагноза, когда у меня уже была четвёртая стадия хронической болезни почек (всего их пять, и пятая стадия — терминальная, когда почки просто не работают). Тогда я начала фанатично бороться за то, что осталось: соблюдала безбелковую диету, следила за тем, нет ли отёков, берегла себя как могла. Тогда я узнала, что происходит с человеком, когда у него отказывают почки — в его жизни появляется диализ или, если повезёт найти трансплантат вовремя, пересадка почки.
Что касается трансплантации, в нашей стране разрешена родственная (от близкого родственника, причём муж или жена ими не считаются) или трупная пересадка органов. Эта сфера чётко регулируется законодательством, и пересадки за деньги или даже волонтёрские запрещены законом. С родственными пересадками всё достаточно понятно: донор и реципиент детально обследуются, выносится вердикт по пересадке и в случае положительного решения проводят двойную операцию — у донора забирают одну почку и подсаживают её рецепиенту.
С трупными пересадками всё несколько сложнее — если я не ошибаюсь, лист ожидания у нас один на всю страну. Я живу в Москве, и сейчас здесь ставят в лист ожидания в двух клиниках, но это один и тот же список. Многие по ошибке называют его очередью, но это не так: последовательность пересадок зависит от поступления подходящих органов. Я каждый месяц приношу пробирку с кровью в банк тканей института Склифосовского; в течение месяца её сопоставляют со всеми поступающими трупными почками на совместимость. Поэтому одним может «повезти» через три месяца, а другие ждут несколько лет.
Если сделать пересадку вовремя не удалось (а удаётся крайне редко, потому что подходящую почку ещё надо найти), то, когда почки начинают совсем отказывать, проводится диализ. Это процедура, которая имитирует работу почек, то есть очищает кровь от продуктов распада и выводит лишнюю жидкость. Диализ бывает двух видов: гемодиализ и перитонеальный диализ. В случае гемодиализа очищение выполняет диализный аппарат, который забирает кровь, очищает её и возвращает обратно — обычно эта процедура длится четыре-пять часов, и её проводят три раза в неделю в специальном диализном центре. Чтобы очистить кровь качественно, скорость должна быть довольно высокой, и нельзя просто ввести толстые диализные иглы в вену и артерию с тонкими стенками. Поэтому на руке формируют так называемый сосудистый доступ — сшивают сосуды, образуя интенсивный поток крови; это называется фистула. Сама подготовка фистулы — это целая операция; потом нужно тренировать руку эспандером, чтобы укреплять стенки сформированного сосуда, но при этом нагружать слишком сильно нельзя.
Когда выяснилось, что у меня четвёртая стадия почечной недостаточности, я стала готовиться к тому, что наступит пятая — и мне понадобится диализ. Я знала наизусть все симптомы отказа почек и постоянно искала их у себя: это отёки, странный привкус во рту, изменение запаха кожи, слабость, головокружение, анемия, тошнота, отсутствие аппетита, увеличение веса из-за внутренних отёков. У меня ничего не болело, но мне было страшно: кольцо на пальце немного давит — неужели отёк? Я расспрашивала близких, не пахнет ли у меня изо рта, и вообще невероятно загоняла себя; мне всё время казалось, что завтра я окажусь на диализе.
Уравновесить своё психологическое состояние помогли две вещи: работа с психологом и получение максимально подробной информации о диализе и людях, которые уже через него прошли. Занятия с психологом помогли отвлечься от тяжёлых мыслей и начать оценивать свои перспективы трезво, без лишнего драматизма. В плане информации для меня открытием стал форум доктора Денисова. Это место, где люди с заболеваниями почек могут пообщаться друг с другом и задать любые медицинские или психологические вопросы. Я очень благодарна доктору Денисову за этот форум — это группа поддержки и кладезь информации для любого человека с почечной недостаточностью.
К сожалению, почечные заболевания не развиваются линейно: на фоне относительной стабильности может наступить резкое ухудшение. Благодаря информации с форума я поняла, что мне нужно формировать сосудистый доступ заранее — иначе можно оказаться в ситуации, когда доступа нет и диализ долго проводят через подключичный катетер, идущий напрямую в сосуды сердца — этот способ используется, но в идеале он краткосрочный. Я набралась смелости, отправилась к сосудистому хирургу, и мне сделали фистулу. Хотя показатели ещё позволяли жить без диализа, меня прикрепили к диализной станции — они есть и в государственных учреждениях, и коммерческие (но субсидируемые государством). Любой гражданин РФ имеет право на такую терапию за счёт государства; кроме того, человек на диализе может получить первую группу инвалидности, чаще всего бессрочно. Бесплатный диализ можно проходить (по предварительной договорённости) в любом городе страны, и это позволяет путешествовать по России.
Ввести толстые диализные иглы в вену и артерию с тонкими стенками нельзя. Поэтому на руке формируют «сосудистый доступ», фистулу — сшивают сосуды, образуя интенсивный поток крови
Ровно через год после формирования доступа мы с врачом приняли решение: было пора начинать заместительную почечную терапию (то есть диализ), не доводя организм до крайнего стресса. Мне не хотелось проходить через реанимацию и отёки по двадцать-тридцать килограмм, и я плавно вошла в режим диализа. Мой центр работает круглосуточно, шесть дней в неделю, и можно было выбрать подходящее расписание; я работала и не планировала прекращать, поэтому выбрала вечернюю смену. Для людей в очень тяжёлом состоянии предусмотрена перевозка, но я езжу сама. Приходишь, переодеваешься в удобную одежду, взвешиваешься, обсуждаешь своё самочувствие с врачом — и идёшь в диализный зал. Обычно там пять-шесть (иногда больше) пациентов и медработник, который следит за показателями, подключает аппараты, отвечает за стерилизацию машин после процедур. В центре всегда дежурят несколько докторов. Диализ длится несколько часов, в течение которых кормят печеньем и угощают чаем; некоторые берут перекусы с собой. В некоторых диализных центрах разрешены посетители.
Я провожу свои четыре часа так же, как большинство людей обычным вечером дома: читаю, смотрю сериалы, сплю. Мне повезло, и после диализа я очень хорошо себя чувствую — нет ни головной боли, ни тошноты. Что касается ограничений — они поменялись. Если раньше мне нужно было есть меньше белка, чтобы не нагружать почки, то теперь белка нужно много, потому что при диализе вымывается много важных компонентов. За почки можно уже не бояться — хуже им не станет. Теперь главная опасность — проблемы с сердцем. Важно исключить сладкие фрукты, крахмалистые овощи, не есть слишком много зелени. Бывают реальные истории, когда человек на диализе съел полтора килограмма винограда или небольшую дыньку и умер: почки не работают и не выводят калий, а из-за его избытка нарушается работа сердца, и оно может остановиться. Я стараюсь съедать не больше одного небольшого овоща в день и минимум фруктов — иногда немного ягод или яблоко. Ещё не рекомендуются продукты с высоким содержанием фосфора (например, сыр), и важно не пить много жидкости. Я до сих пор выделяю мочу, и при правильном балансе диализа и потребляемой жидкости можно сохранить это состояние надолго, но рано или поздно почки прекратят работать. Лишняя жидкость даёт нагрузку на сердце, приводит к одышке, отёку внутренних органов, и нужно стараться этого избегать.
Если следить за здоровьем и питанием — всё будет хорошо. Мне сейчас тридцать, и на диализе я два года, но знаю людей, которые живут так уже около двадцати лет. Для женщины, нуждающейся в диализе, беременность — это огромный риск. Примеры есть, но это очень сложно, и никто не выходит из этой истории здоровым. Женщине приходится делать диализ каждый день. Ещё бывает, что на диализе пропадает менструация (причин я не знаю), но она восстанавливается после пересадки почки. Без диализа человек умирает от интоксикации — и это происходит быстро, за неделю или месяц.
Расскажу о своей жизни за пределами диализа: я всегда была очень активной, любила заниматься спортом и не воспринимала себя как больного человека. У меня несколько высших образований в сфере экономики и маркетинга, я свободно говорю на английском и немного на других языках. После первого образования я начала работать и не переставала это делать. Профессия у меня офисная, без физических нагрузок, вполне подходит для моего состояния. В последний год перед диализом работодатель знал о моей проблеме и всячески поддерживал; я очень благодарна за это, потому что, когда я переживала насчёт дальнейшей жизни на диализе, на меня не давил хотя бы вопрос трудоустройства. Я старалась быть максимально вовлечённой в работу, брала её с собой в больницу, если ложилась на обследование. Когда начался диализ, на рабочей сфере он почти никак не сказался — единственное, после позднего диализа тяжело рано вставать.
Сейчас я сменила место, работодатель пока не знает о моей ситуации, а я не спешу раскрывать карты, поскольку не вижу повода. Дырки от игл на руке я прикрываю пластырем или длинным рукавом. В свободное время плаваю и занимаюсь умеренными кардионагрузками. Читаю книги, хожу с друзьями в рестораны и на выставки, в кино. Всё как у всех — просто несколько раз в неделю мне нужно провести четыре-пять часов в диализном зале.
Когда я прихожу в государственные учреждение для получения льгот по инвалидности, то мне не верят, что я инвалид первой группы. Одни молчат, другие высказываются, что люди вроде меня выглядят совсем иначе. На диализе много пожилых людей, и они часто начинают причитать, как такая молодая девушка оказалась на диализе. Также много мужчин среднего возраста; моя любимая история — как они жёстко напиваются перед диализом, а потом трезвые как стёклышко едут на работу или домой, так как диализ всё вымыл.
Большое напряжение — поход к врачу с любыми другими недомоганиями. Будь то боль в желудке или прыщи — всё списывается на почечную недостаточность: «А что вы хотели, вы на диализе». Некоторые врачи вообще не знают, что такое диализ, отмахиваются и называют его «новшеством», хотя его применяют несколько десятилетий. Часто единственные адекватные врачи, которые тебя понимают, — это нефрологи: когда попадаешь на диализ, то понимаешь, что ты с этими людьми надолго и в их руках твоё здоровье, самочувствие и жизнь. Поэтому очень важно вдумчиво относиться к их работе, интересоваться процессами в своём организме, понимать, как работает машина — быть сознательным пациентом, а не вечным жалобщиком. С должным отношением к людям приходит и уважение и понимание с их стороны. Многие пациенты ошибочно думают, что их мучают, что аппарат делает только хуже — но эти мысли только от незнания. Диализ — это не приговор, а второй шанс на жизнь.
Любое недомогание списывается
на почечную недостаточность: «А что вы хотели, вы на диализе». Некоторые врачи вообще не знают, что такое диализ, и называют его «новшеством», хотя его применяют несколько десятилетий
В последний год перед диализом я была в депрессии и под гнётом страха. Мой молодой человек на тот момент старался меня поддерживать, но не справился с фактом того, что рожать детей для меня сейчас просто опасно. Мы разошлись ещё в додиализный период. Сейчас я в других отношениях и очень счастлива: партнёр понимает мою ситуацию, принимает меня и старается помочь во всём. Очень важно, чтобы была опора и поддержка — в моём случае это родители, любимый мужчина и близкие друзья, которые часами выслушивали мои страхи, слёзы и бесконечные рассказы.
Всю свою додиализную жизнь я путешествовала. Это возможно и сейчас, но нужны дополнительные траты: я должна спланировать и оплатить диализ за границей. В зависимости от страны, одна процедура стоит двести-пятьсот долларов; есть и агентства, которые помогают это организовать. Я уже путешествовала на диализе; аппараты устроены примерно одинаково, важно выставить привычные настройки, и тогда всё пройдёт хорошо.
Мне бывает тяжело и грустно, потому что мне хотелось бы успевать и делать больше, но не хватает сил или времени. Я ругаю себя, иногда жалею, но чаще всего стараюсь искать способы лучше организовать своё время. Я благодарна за то, что мне дан шанс жить полной жизнью в таких обстоятельствах, и я стараюсь этим шансом пользоваться. Возможно, я не стану известной, как Стивен Хокинг или Ник Вуйчич, и у меня не будет миллиардных доходов, но мне удаётся вести полную жизнь и радоваться ей не меньше здоровых людей, видеть перспективы и строить планы — а это уже маленькая победа.
Я хочу донести до тех, кто столкнулся с такой же ситуацией, что они не одни и что жизнь на диализе есть. Я общалась с девушками своего возраста, которые оказывались на диализе после реанимации или живут с почечной недостаточностью и знают, что их может ждать впереди. Им всем очень страшно и кажется, что жизни дальше нет. Это слёзы, депрессия и в буквальном смысле желание наложить на себя руки. Мне тоже так казалось, но на самом деле не нужно бояться. Нужно собирать информацию и учиться принимать обстоятельства, жить с ними и вопреки всему наслаждаться жизнью.
Фотографии: schankz — stock.adobe.com (1, 2)
Источник

