Как вылечить покраснения в паху


Краснота в паху – признак многих заболеваний.
Она обычно свидетельствует о воспалительном процессе.
Его вызывают бактерии, грибки, половые инфекции, аллергические реакции или кожные заболевания.
Рассмотрим основные причины.
Краснота в паху при ЗППП
Соответствующие симптомы могут быть обусловлены инфекционными заболеваниями с половым путем передачи.
В основном они поражают мочеиспускательный канал или влагалище.
Но некоторые могут внедряться в кожу.
Кроме того, могут провоцировать у женщин красноту и зуд в паху влагалищные выделения.
Обычно это происходит при трихомониазе.
Эти бактерии выделяют протеазы.
Поэтому они повреждают клетки кожи в случае попадания на неё отделяемого.
Данный симптом возможен только при обильных выделениях.
Обычно они желтые, пенистые, имеют неприятный запах.
Реже причиной становится гонококковая инфекция.
Эта патология чаще вызывает красноту в паху у мужчин.
У них при гонорее наблюдаются обильные выделения из уретры.
Попадая на кожу области паха, они вызывают формирование эритемы.
Возможны и субъективные ощущения.
Обычно это зуд.
Небольшое покраснение может быть связано с папилломавирусом.
Оно появляется лишь через несколько месяцев после инфицирования.
Краснота кожи может свидетельствовать о начале роста аногенитальных бородавок.
Обычно пятна небольшие, слабозаметные.
Поэтому часто папилломавирусная инфекция обнаруживается лишь после появления кондилом.
Другие половые инфекции, которые могут спровоцировать красноту в паху:
- герпетическая;
- кандидозная;
- сифилитическая.
Существуют также болезни с половым путем распространения, не являющиеся инфекциями.
Это паразитарные патологии.
Чесотка – болезнь, которую вызывает чесоточный клещ.
После попадания на кожу нескольких клещей они прогрызают ходы внутри кожи и откладывают яйца.
Сами насекомые вызывают появление папул и красных пятен в паху.
Из-за ощущения зуда мужчина расчесывает кожу паховой области, что является ещё одним фактором, способствующим появлению красоты.
Другими патогенетическими механизмами формирования сыпи являются аллергические реакции на продукты метаболизма клеща и вторичная бактериальная инфекция.
Фтириаз – заболевание, вызываемое лобковыми вшами.
При этой патологии возможно появление красных и голубых пятен на коже паховой области.
Насекомые передаются при тесном бытовом контакте или во время полового акта.
Вшей можно обнаружить при осмотре.
Они находятся возле волос, ротовой аппарат погружен в кожу.
Ощущается зуд, обычно слабо выраженный.
Краснота в паху при кандидозе
Грибковые воспалительные процессы обычно возникают в зоне паховых складок.
Кандидоз может передаваться половым путем или развиваться как эндогенная инфекция.
Но при половом пути передачи чаще возникают признаки баланопостита или вульвовагинита.
Если же появилась краснота в паху, то кандидоз манифестировал как эндогенное инфекционное заболевание.
Этот грибок является частью условно-патогенной флоры.
В некоторых ситуациях он провоцирует воспаление.
Чаще всего виной тому становится постоянно влажная кожа в области паха.
В свою очередь её мацерация возникает по таким причинам:
- жаркая погода;
- недостаточная гигиена паховой области;
- недостаточная её вентиляция;
- ожирение;
- потливость (например, по причине лихорадки или гипертиреоза).
В паху появляется краснота, возникают папулы.
Иногда появляются эрозии.
Они могут быть покрыты белым налетом.
При дальнейшем прогрессировании заболевания появляются болезненные трещины и пустулы.
Они вскрываются с образованием язв.
К грибковой инфекции нередко присоединяется бактериальная.
В таком случае симптомы усугубляются.
Краснота в паху при сифилисе
Сифилитическая инфекция может проявляться краснотой в паху в первичном и вторичном периоде.
В первичном возникает круглая эрозия.
Чаще она появляется на гениталиях.
Но иногда возникает в паху.
Эрозия безболезненная, имеет диаметр около 1 см.
Она красного цвета.
Пропадает первичная сифилома приблизительно через месяц после появления.
Вскоре после этого начинается вторая стадия заболевания.
Она характеризуется появлением сыпи на теле.
В том числе высыпания возможны и в области паха.
В складках тела часто появляется папулезный сифилид.
Он может иметь различные формы.
Нуммулярный сифилид – в паху появляются крупные папулы, диаметром больше 2 см.
При их рассасывании остаются атрофические рубцы или пигментации.
Бляшковидный сифилид – результат слияния нескольких папул.
Возможно формирование обширных бляшек.
Мокнущий сифилид – кожа над папулезными элементами становится рыхлой.
Через неё просачивается экссудат.
В нем содержится множество бледных спирохет.
Эрозивный сифилид – развивается на фоне мокнущего.
На поверхности папулы возникает правильной формы эрозия, приподнятая над уровнем кожи.
Она отделена от остальных кожных покровов белым ободком.
Поверхность мокнущая.
Субъективных ощущений практически нет.
Язвенный папулезный сифилид – осложнение эрозивного.
Развивается при присоединении бактериальной микрофлоры.
Красная эрозия в паху превращается в язву – глубокий кожный дефект.
Она покрыта серым налетом.
Часто принимает форму трещины.
Такой сифилид называют рагадиформным.
Краснота в паху при герпесе 2 типа
Герпетическая инфекция передается половым путем.
Её классическим проявлением являются пузырьки.
Они образуются не только в паху, но и на коже гениталий.
Однако появляются везикулы не сразу.
Этому процессу предшествует выраженная гиперемия кожи паховой области.
Пузырьки возникают на покрасневшей коже.
Они окружены ярко-красным венчиком.
После разрешения сыпи краснота постепенно проходит.
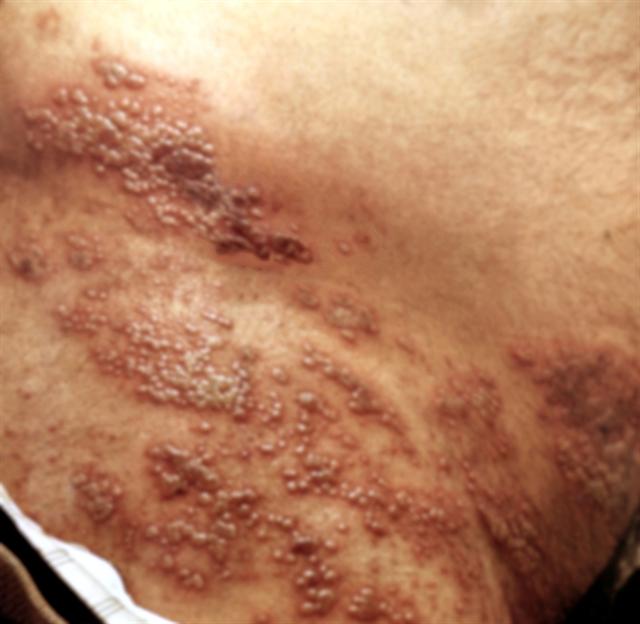 Болезнь имеет рецидивирующее течение.
Болезнь имеет рецидивирующее течение.
Если симптомы ушли, это не значит, что человек вылечился от герпеса навсегда.
Это невозможно – вирус сохраняется в нервных ганглиях.
Время от времени он активизируется и вызывает красноту в паху у женщин, появление сыпи и болезненные ощущения.
Частота и тяжесть рецидивов зависят от состояния иммунитета.
Краснота в паху при сахарном диабете
При диабете нарушен углеводный обмен.
Это приводит к множеству нарушений, если процесс не компенсирован приемом сахароснижающих препаратов или инсулина.
Механизмы возникновения красных пятен в паху могут быть разными.
При диабете они следующие:
- дерматозы, ассоциированные с диабетом;
- результат ангиопатии (повреждения сосудов);
- бактериальные или грибковые инфекции кожи (гораздо чаще развиваются и тяжелее протекают на фоне нарушения углеводного обмена).
Диабетическая склередема – часто развивающаяся патология.
Встречается у пациентов с инсулинорезистентностью и ожирением.
Наблюдается утолщение и покраснение кожных покровов.
Эруптивные ксантомы – выглядят как красные папулы 2-3 мм в диаметре.
Они могут сливаться в бляшки.
Красный плоский лишай гораздо чаще возникает на фоне сахарного диабета.
Патология проявляется плоскими красными папулами в различных областях тела.
Включая и паховую область.
Нарушения метаболизма углеводов выявляются приблизительно у 20% пациентов с красным плоским лишаем.
Так что диабет является одним из основных факторов риска этой патологии.
Краснота в паху при эпидермофитии
При паховой дерматофитии процесс имеет грибковое происхождение.
Он вызван теми же возбудителями, что и микозы стоп.
Часто сочетается с ними.
Пациенты сами заносят себе в пах грибковую инфекцию руками.
Чаще дерматофития – причина красноты и зуда в паху у мужчин.
Факторы риска:
- влажный климат;
- тесные брюки;
- ожирение;
- местное применение глюкокортикоидов (например, для лечения аллергии).
При осмотре в паху выявляются красные шелушащиеся бляшки.
По их краям располагаются пустулы и папулы.
Краснота в паху при эритразме
Эритразмой называют бактериальную инфекцию кожи, которая вызвана Corynebacterium minutissimum.
Это представитель нормальной микрофлоры кожных покровов.
Обычно он не вызывает воспалительные процессы.
Но в определённых обстоятельствах становится патогенным.
Популяция бактерий достигает большой численности в случае:
- недостаточной гигиены;
- высокой влажности на поверхности кожи в паху;
- при диабете.
Часто эритразму принимают за грибковую инфекцию.
Потому что симптомы такие же, как у дерматофитии.
Но возбудитель с грибками ничего общего не имеет.
Это грамположительная палочковидная бактерия.
Воспаление обычно не тяжелое.
Оно носит поверхностный характер.
Проявляется краснотой в паху без субъективных ощущений.
Изредка наблюдается зуд.
Как правило, появляется одно крупное пятно.
Оно имеет ровные контуры.
Может слегка шелушиться.
Иногда пятен несколько, и они склонны к слиянию.
При осмотре под лампой Вуда отмечается ярко-красное свечение.
Дерматологические болезни и краснота в паху
Некоторые дерматологические заболевания приводят к появлению данного симптома.
Это может быть:
- псориаз;
- экзема;
- аллергия;
- контактный дерматит;
- механический дерматит;
- фолликулит;
- нейродермит.
Определить визуально, в чем причина красноты, часто невозможно.
Потому что симптомы многих болезней похожи.
Доктор должен провести различные пробы, взять анализы, чтобы определиться с диагнозом.
Часто приходится прибегать к биопсии кожи с её патоморфологическим исследованием.
Краснота в паху при натертости
Иногда покраснение в паху обусловлено постоянным и длительным механическим воздействием на неё.
С одной стороны, патологию провоцирует травматический фактор.
С другой – ослабление защиты кожи.
Она становится неустойчивой к повреждению.
Как правило это происходит в результате её размягчения по причине высокой влажности.
Возможно также истончение кожи на фоне различных заболеваний, включая сахарный диабет.
Натереть кожу можно брюками, нижним бельем, волосами.
Изначально человек ничего не ощущает, и только после формирования эрозий в паховой зоне начинает чувствовать боль при любом механическом воздействии.
Со временем она усиливается.
Присоединяется воспалительный процесс кожи.
При осмотре наблюдается покраснение в паху, отечность, мацерация кожных покровов.
В случае отсутствия лечения может присоединяться бактериальная или грибковая инфекция.
Краснота в паху при аллергии
Аллергические реакции сопровождается появлением зуда, красных пятен, волдырей, эрозий.
Всё зависит от типа аллергии.
Она может протекать как токсидермия, крапивница, аллергический дерматит.
Иногда проявляется моментально после контакта с аллергеном, в некоторых случаях – лишь через несколько часов или дней.
Красноту в паху могут вызывать различные аллергены:
- синтетическое белье;
- смазки для секса;
- косметические кремы;
- медицинские препараты.
Чтобы симптомы исчезли, достаточно оградить кожу от контакта с аллергенами.
Острое аллергическое воспаление часто приходится купировать препаратами.
Краснота в паху: диагностика
Чтобы знать, как убрать красноту в паху у мужчин, нужно выяснить, по какой причине появился этот симптом.
Для этого врач осматривает и опрашивает пациента.
Он оценивает объективные симптомы.
Затем берет анализы для лабораторного подтверждения первичного диагноза.
Доктор может взять соскоб с поверхности кожи в зоне покраснения.
Он готовит из него препарат и изучает под микроскопом.
При окрашивании по Граму могут быть обнаружены некоторые бактерии.
Они выявляются в случае бактериального воспаления кожных покровов.
При окрашивании гидроксидом калия выявляются грибки.
Этом могут быть дерматофиты или кандиды.
При подозрении на сифилис проводится темнопольная микроскопия.
Бледная трепонема может быть выявлена в темном поле микроскопа – она выглядит как спиралевидная белого цвета подвижная бактерия.
Необходимо обследование на другие половые инфекции.
Берутся соскобы кожи и мазки из урогенитального тракта для обследования на:
- герпес;
- трихомониаз;
- гонорею;
- хламидиоз.
Не все причины красноты в паху инфекционные.
Поэтому проводятся и другие лабораторные анализы.
Берется кровь на сахар – этот анализ позволяет выявить нарушения углеводного обмена.
Проводится исследование крови на иммуноглобулины Е.
При повышении этого показателя подтверждается аллергический характер покраснения в паху.
Для диагностики дерматологических болезней врач проводит осмотр кожи под лампой Вуда.
Он может взять биопсию кожи для гистологического исследования.
Лечение красноты в паху
Лечится не сама краснота в паху, а основное заболевание, которое вызвало этот симптом.
Патология может иметь грибковое происхождение.
Если это кандида, то назначается местно клотримазол в виде крема.
Он наносится на кожу области паха дважды в сутки, в течение 1 недели.
При тяжелых симптомах дополнительно применяется внутрь флуконазол.
Если выявлена дерматофития, схема лечения может быть аналогичной.
Эти грибки тоже чувствительны к миконазолу, клотримазолу и другим местным фунгицидным препаратам.
Внутрь при дерматофитии может применяться тербинафин или итраконазол.
В случае выявления бактериальной инфекции кожи назначаются антибиотики.
Какими они будут, зависит от того, какие возбудители обнаружены.
Если это неспецифическая бактериальная инфекция, применяют эритромицин или фторхинолоны.
При появлении пятен в результате сифилиса назначаются бензилпенициллины инъекционно.
Если они вызваны гонококковой инфекцией, врач применяет цефалоспорины.
При трихомониазе назначают нитроимидазолы.
В случае выявления герпетической инфекции лечение проводится ацикловиром.
При аллергии или дерматологических заболеваниях может потребоваться применение глюкокортикоидов.
Они назначаются местно, иногда применяются внутрь.
Куда обратиться при красноте в паху?
Если у вас появилась краснота в паху, вы можете обратиться в нашу клинику.
У нас проводится полноценное обследование пациентов.
Мы не ставим диагноз «на глаз», так как в этом случае он может оказаться ошибочным.
Неправильный диагноз влечет за собой неправильное лечение.
А оно приводит не только к отсутствию эффекта, но и становится причиной осложнений.
Поэтому мы тщательно обследуем пациентом для выявления истинной причины красноты в паху.
После установления основного этиологического фактора применяется целенаправленная терапия.
Она позволяет избавиться от воспалительного процесса в короткие сроки.
При появлении красноты в паху обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Источник
Автор На чтение 12 мин. Опубликовано 04.12.2019
Факторы, способствующие образованию опрелости
Почему возникают опрелости? Естественные продукты обмена, такие как пот и кожное сало, имеются на коже каждого человека. Однако их агрессивное влияние нивелируется защитной функцией кожного покрова. Но при действии дополнительных провоцирующих факторов кожа становится уязвимой к воздействию и уже выступает входными воротами для инфекции.
- Повышенная температура тела. Интенсивное выделение пота и сала создает постоянную влажную среду на коже.
- Недержание мочи. Моча дополнительно раздражает кожу.
- Лишний вес. Тучные люди потеют сильнее, чем люди нормального телосложения, а трение кожи в паховой области сильнее и интенсивнее из-за значительной величины подкожной жировой клетчатки.
- Недостаточная гигиена или отсутствие таковой. Естественные выделения, которые остаются на коже, становятся питательной средой для бактерий, если их вовремя не смыть с кожи.
- Плохое высушивание паховых складок после душа или недостаточное проветривание при ношении одежды (плотная и жаркая одежда). Влажная кожа в разы больше подвержена травмированию при трении.
- Аллергическая реакция на мыла и гели для мытья. Раздражение кожи вследствие провоцирующего фактора аллергической природы с дальнейшим действием пота и кожного сала приводит к развитию сильной воспалительной реакции.
- Ношение белья и одежды из синтетических материалов. Синтетика не дает коже дышать, препятствует испарению влаги и пота, т.е. создает условия повышенной влажности на коже.
Симптомы раздражения в паховой области
Раздражение кожи в паху может сопровождаться рядом местных и общих признаков. Симптомы локального характера:
- болезненность проблемного участка;
- жжение, зуд;
- различные высыпания;
- покраснение, гипертермия пораженной области;
- воспаление;
- шелушение;
- отечность.
К общим проявлениям раздражения в интимной зоне относятся:
- чрезмерная возбудимость;
- повышенная нервозность;
- расстройство сна;
- плохое настроение.
Выраженность и количество патологических симптомов зависит от причины, которая спровоцировала раздражение.
Следует учитывать, что даже небольшое покраснение может спровоцировать развитие воспалительного процесса. Сначала все начинается с незначительного повреждения кожного покрова, затем появляются язвочки, трещины. При попадании инфекционных агентов образуются гнойники. Отсутствие должного лечения может привести к появлению эрозий.
Клинические проявления
Перечень самых распространенных заболеваний, при которых проявляются такие симптомы, как покраснение в паху и зуд, следующие:
- раздражение, вызванное воздействием неудобного нижнего белья или состав ткани, из которой оно изготовлено. Это очень важная составляющая здоровья;
- реакция на моющие и ухаживающие средства (кожа в интимной зоне самая тонкая и чувствительная, а воздействие химических средств в этой области наносит человеку тяжелейший урон);
- раздражение может вызвать бритье и эпиляция интимной зоны. Обязательно пользуйтесь перед и после процедуры по удалению волос обеззараживающими средствами, подойдут хлоргексидин, перекись водорода, салициловый спирт (последний особенно приветствуется, так как предотвращает врастание волосков в кожу), полезно протирать нежную кожу после эпиляции настоями трав ромашки, календулы;
- кандидоз. Как правило, именно это заболевание является самой распространенной причиной, которая чаще всего вызывает зуд в паховой области у женщин;
- зуд в паху у женщин вызывают паразитарные инвазии;
- инфекционные заболевания, передающиеся половым путем;
Причины зуда, покраснения в паху самые разнообразные. От самых безобидных, которые можно устранить в домашних условиях, до серьезных заболеваний, требующих серьезного и длительного лечения под наблюдением специалиста.
Постоянными симптомами местного характера, характерными для опрелости в паху, являются:
- болезненность пораженного участка кожи;
- зуд кожи, порой нестерпимый, вынуждающий человека расчесывать кожу до крови;
- жжение.
Из общих симптомов добавляется бессонница, нервозность, постоянное напряжение и плохое настроение. Опрелости в паху у мужчин и женщин проходят несколько стадий развития воспалительного процесса:
- При первой степени тяжести кожные покровы не нарушены, объективно наблюдается местное покраснение.
- Вторая степень характеризуется формированием трещин, эрозий, а при присоединении инфекции – и гнойничков.
- Третья степень тяжести проявляется выраженными и кровоточащими эрозиями и трещинами. Поврежденная кожа покрывается зловонным серовато-бурым налетом.
Клиническая картина разворачивается постепенно, но быстро. Обычно воспалительный процесс от первой до третей стадии занимает около двух-четырех недель, но у ряда больных заболевание развивается за несколько часов.
https://www.youtube.com/watch?v=3gBSQBxbi3c
Воспаление и отечность в интимной зоне у женщин и мужчин могут возникнуть по причине следующих заболеваний и нарушений:
- Грибковые заболевания (молочница, эритразма, эпидермофития и т.д.). Раздражение возникает вследствие жизнедеятельности и патогенной активности грибка, который передается через бытовые предметы или при контакте с инфицированным человеком.
- Фтириаз (педикулез) — заражение лобковыми вшами. Площицы питаются человеческой кровью, поэтому их укусы вызывают раздражение.
- Венерические патологии (болезни, передающиеся через сексуальный контакт). Появление раздражения может быть признаком развития хламидиоза, кандидоза, гарднереллеза, трихомониаза, генитального герпеса и других ЗППП.
- Инфекционные и воспалительные патологии мочеполовых органов (аднексит, цервицит, кольпит).
- Дерматологические заболевания (экзема, атопический дерматит, псориаз, плоский лишай).
Также раздражение в паховой области может быть признаком заражения глистными инвазиями, развития патологий печени, сахарного диабета и других нарушений щитовидной железы.
Кроме вышеперечисленных причин, раздражение кожи в паху у женщин может быть обусловлено гормональными нарушениями во время вынашивания, грудного вскармливания и наступления климакса. Также расстройства гормональной сферы приводят к появлению полосовидной атрофии (растяжек, стрий), которая сопровождается покраснением и зудом. Чаще наблюдается в период полового созревания и гестации.
Причины возникновения паховых опрелостей
Можно выделить несколько факторов, которые провоцируют появление опрелостей половых губ:
- Гипергидроз – излишнее выделение пота на поверхности губ и паха. Заболевание может быть проявлением индивидуальной физиологии, а также служить симптомом каких-либо болезней, например, вегетососудистой дистонии или туберкулеза.
- Использование в нижнем белье синтетических нитей может вызвать аллергическую реакцию в паху. К такому же результату могут привести некоторые средства гигиены или женские прокладки низкого качества.
- Еще одна причина – пренебрежение правилами личной гигиены в области паха. Избыточное скопление естественной микрофлоры в области промежности создает среду для роста различных инфекций, например, грибковой, стафилококковой или стрептококковой. Это проявляется зудом, покраснениями и воспалением кожного покрова.
- Лишний вес. Полные дамы чаще других страдают потливостью именно в летний период, что вызывает появление опрелостей паха.
- Стесняющая тело одежда, жесткие швы или тугое нижнее белье могут легко повредить кожу половых губ и паха.
- Использование низкокачественных средств гигиены, способствует изменению баланса микрофлоры в области паха, следствием чего становится возникновение опрелостей и излишней потливости.
Сыпь, покраснения и шелушения в паховой области могут возникать по различным причинам. Нередко такое состояние будет проявлением заболевания, а иногда — реакцией кожной поверхности на косметические процедуры и средства по уходу.
К экзогенным (внешним) факторам, провоцирующим возникновение раздражения, относятся:
- Ношение синтетической, тесной одежды. Кроме того, что обтягивающее белье приводит к покраснению кожного покрова, оно нарушает кровообращение и не дает коже дышать. В летний период это вызывает появление парникового эффекта, что приводит к опрелостям и зуду.
- Эпиляция. Подобная косметическая процедура — стресс для кожи, который может сопровождаться появлением высыпаний, шелушением и покраснением. Как правило, через несколько часов подобные проявления самостоятельно исчезают.
- Аллергия. Зуд и отечность кожного покрова могут возникнуть в ответ на сильное эмоциональное потрясение, средства по уходу за телом (лосьоны, гели, мыло, крема, гигиенические прокладки с ароматизаторами), стиральный порошок, продукты питания и т.д.
В подобных случаях данная проблема не нуждается в специальном лечении. Достаточно сменить белье, косметическое средство, исключить аллерген из рациона и соблюдать гигиену.
Диагностика
Типичное место локализации и яркие симптомы обычно не вызывают сомнений в диагнозе. Опрелость дифференцируют с эритразмой, хроническим ограниченным нейродермитом, дерматофитией, псориазом. Обращение к врачу обязательно – только врач знает, как вылечить опрелость в каждом конкретном случае, общего лечения для всех видов опрелостей не существует!
Лечение опрелости в паху 1 степени тяжести
Лечение, как правило, заключается в налаживании должной гигиены и устранении провоцирующих факторов: регулярное подмывание с использованием нейтральных моющих составов, тщательное, но бережное просушивание паховых складок (желательно естественным образом), смазывание паховых складок защитным кремом, ношение качественного белья. В период лечения рекомендуется ношение удлиненных панталон вместо трусиков-плавок, чтобы исключить трение кожи.
Также может быть проведено местное лечение препаратом из определенной группы, в зависимости от превалирующей симптоматики. Нижеописанные препараты можно комбинировать, но не стоит наносить их одновременно.
Антисептические растворыИспользуются для обработки кожи перед нанесением мази. |
Подсушивающие мазиНейтрализуют воспалительные процессы, защищают кожу от раздражения: Деситин, Цинковая мазь, Паста Лассара. Также можно использовать присыпку с подсушивающим, обеззараживающим, ранозаживляющим эффектом — Ксероформ. |
Противовоспалительные и заживляющие мазиНивелируют воспалительную реакцию в толще кожи, уменьшают отечность и покраснение, регенерируют кожу и улучшают трофику: Декспантенол, Д-Пантенол крем, Бепантен. Мазь от опрелости в промежности наносится на пораженный участок кожи 2-4 раза в сутки и слегка втирается. |
Чем лечить раздражение кожи в паху
В данном случае противопоказаны крема, масла и мази, применяемые для традиционного лечения опрелостей 1-2 степени, поскольку они дополнительно увлажняют кожу и создают защитную пленку, что замедляет заживление ран.
- Обязательно назначается общая антибактериальная и антигистаминная терапия.
- Местно запущенные опрелости лечат примочками. В качестве лечебных растворов применяют: 1 % раствор танина, 0,25 % раствор нитрата серебра, 0,1% раствор риванола.
Эти растворы готовят в аптеке. Из стерильного бинта делают основу для примочки, соразмерную пораженной коже, смачивают в растворе и аккуратно прикладывают к опрелости, выдерживая до просыхания ткани. После заживления гнойничков и мокрых ран можно использовать цинковую мазь.
Независимо от выраженности и интенсивности патологического процесса, при обнаружении первых признаков раздражения следует проконсультироваться с доктором. Только после визуального осмотра и комплексной диагностики (цитология мазка, бакпосев, ПЦР и т.д.) врач установит точную причину патологии и подберет целесообразное лечение.
Для терапии грибковых болезней, которые спровоцировали раздражение, назначаются противомикотические препараты в виде кремов и мазей, системные противогрибковые лекарственные средства (по показаниям) и противоаллергические средства.
Если причиной раздражения стали атрофические явления, показан прием гормональных препаратов местного воздействия. Это позволяет женщинам климактерического возраста полностью избавиться или облегчить проявления патологии. Применение гормональных средств без назначения специалиста не рекомендовано, так как препараты данной группы имеют ряд ограничений и могут вызвать появление побочных явлений.
Лечение воспалительных патологий проводится антибактериальными средствами широкого спектра в виде мазей, свечей и таблеток. После курса антибиотикотерапии приписываются пробиотики для восстановления влагалищной микрофлоры.
Если в ходе лабораторных исследований было выявлено, что причиной раздражения в области паха стала инфекция, в зависимости от типа и характера возбудителя назначаются антибиотики, противовирусные или противовоспалительные препараты.
Покраснение, воспаление и зуд интимных мест, спровоцированные другими факторами, нейтрализуются стероидными средствами локального воздействия (кремами, лосьонами), которые помогают снизить проявления раздражения.
Комплексные препараты
Мазь «Живица»Натуральный препарат, имеющий в составе растительные масла, сосновую живицу и пчелиный воск. Оказывает обезболивающее, противовирусное, противовоспалительное, противоотечное и ранозаживляющее действие. Наносить 3-5 раз в течение дня тонким слоем на вымытую и сухую кожу. |
Витаон Бальзам КараваеваНатуральный растительный препарат, содержащий смесь масляных экстрактов сосновых почек, ягод шиповника, чистотела, травы зверобоя, горькой полыни, чабреца и тысячелистника, плодов фенхеля и тмина, листьев мяты перечной, цветков календулы и ромашки. Оказывает антисептическое, противовоспалительное и заживляющее действие, активирует восстановительные процессы в коже, облегчает зуд. |
Ла-Кри кремКомплексный комбинированный препарат, содержащий экстракты растений, пантенол и бисаболол. Оказывает противоаллергический, противовоспалительный, смягчающий, увлажняющий и регенерирующий эффект. |
Как избежать раздражения в паховой области
Чтобы предотвратить появление зуда, покраснений и сыпи в интимной зоне, следует соблюдать несколько рекомендаций:
- придерживаться правил личной гигиены;
- пользоваться подходящими косметическими средствами;
- подмываться, принимать душ после каждого спортивного занятия или тяжелых физических нагрузок (перегревание и повышенная потливость способствуют размножению патогенных бактерий);
- носить качественное, свободное белье;
- пользоваться личными предметами гигиены в сауне, бане или бассейне;
- избегать случайных и незащищенных сексуальных контактов;
- повышать иммунитет за счет сбалансированного, правильного питания и здорового образа жизни.
Неотъемлемая часть профилактики — регулярные обследования у врача, которые помогут на доклинических стадиях выявить заболевание и провести подходящее лечение.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Профилактика травами
Травы тоже могут оказать незаменимую помощь в облегчении любого заболевания, а также при профилактике и в косметических целях.
И на первом месте в решении всех проблем, а особенно тех, что связаны с женской половой сферой, это ромашка. Уникальное растение, которое способно спасти от множества воспалительных заболеваний. Очень действенно и эффективно применять настой ромашки в уходе за интимной зоной женщины, вы избавитесь от многих проблем, это замена всех гигиенических средств заводского производства.
Если область паха сильно чешется, настоящей скорой помощью будет отвар мяты. В народе ее называют женская трава. Обладает охлаждающим эффектом, который облегчит жжение мгновенно. Мята является мощным антисептиком. Наши предки во избежание скисания молока и мясных продуктов использовали мяту. А это значит, что эта трава препятствует развитию гнилостных бактерий и грибков, что совершенно необходимо при кандидозе. Мята убивает двух зайцев – придает свежесть, убирая зуд и жжение в паху, одновременно обеззараживает и предотвращает размножение бактерий.
Календула – это совершенно волшебное средство. Если зуд вызван кандидозом, с которым безуспешно борются женщины, то календула – это мощнейшее и безопасное средство, которое способно избавить от этой проблемы навсегда. Спринцевания настоем календулы (берут 1 ст. л. на 200 мл кипяченой воды, настаивают при температуре 60 градусов, охлаждают до комнатной температуры) заменят все известные лекарства от молочницы. При этом никаких побочных эффектов и рецидивов вы не обнаружите (если снова не занесете себе этот грибок).
- Соблюдение гигиены и тщательное просушивание кожных складок.
- Исключение соприкосновения и трения кожи в области паха и бедер.
- Ношение качественного белья, которое не натирает и не раздражает кожу.
- Исключение контакта кожи с аллергенами.
- Устранение провоцирующих факторов: борьба с лишним весом, использованием специальных прокладок при недержании мочи и пр.
Источник


