Нейросифилис как можно вылечить его

Нейросифилис – это специфическая инфекция нервной системы, заключающаяся в проникновении возбудителя сифилиса в нервную ткань. Клинические проявления могут быть самыми разнообразными, они зависят от стадии заболевания. Нейросифилис может возникать в любой период сифилитической инфекции, однако более характерен для вторичного и третичного периодов. Диагностика основывается на клинических проявлениях, данных серологических методов исследования. В основе лечения используются антибиотики пенициллинового ряда. Если заболевание не лечить, оно может протекать долгие годы. Иногда полное излечение невозможно. В современном мире нейросифилис встречается значительно реже, чем в прошлом веке. Это связано с улучшением диагностики и массовыми обследованиями населения, более ранним лечением, а также с изменением тропности (способности избирательно поражать) возбудителя к нервной ткани.
В данной статье расскажем об основных симптомах этого недуга и лечении, которое обычно назначается врачами.
Причины. Заразен ли нейросифилис? Как можно заразиться?
Нейросифилис всегда возникает на фоне такого венерического заболевания, как сифилис. Возбудителем является бледная трепонема — Treponema pallidum. Заразность зависит от стадии сифилиса на момент контакта. Выделяют первичный, вторичный и третичный сифилис (нейросифилис может сопровождать все три стадии). Первичный сифилис при наличии твердого шанкра и вторичный при наличии специфических высыпаний заразны всегда. Это совпадает по времени с так называемым ранним сифилисом: до 5 лет с момента заражения. Особенно большой риск представляют собой первые 2 года. Третичный сифилис практически не заразен, так как возбудитель находится глубоко в тканях, однако при распаде гумм или изъязвлении риск заражения повышается.
Контакт с больным нейросифилисом опасен не самим нейросифилисом, а сопутствующим венерическим процессом в организме. Это означает, что попадание бледной трепонемы происходит не из самой нервной системы, но при нейросифилисе возбудитель может содержаться и в сперме, и во влагалищных выделениях, и в крови, и даже в слюне, откуда и проникает к здоровому человеку.
Пути проникновения инфекции:
- половой – основной путь передачи инфекции. Проникновение возбудителя происходит через микроповреждения в коже и слизистых оболочках. Причем вид полового контакта не имеет значения: заразиться можно и при анальном, и при оральном сексе (иногда даже риск заражения выше). Использование презерватива снижает риск заражения, но не сводит его к нулю. Даже однократный половой контакт с больным несет в себе 50% риска заражения;
- гемотрансфузионный (через кровь) – при переливании зараженной крови, при использовании одного шприца для инъекций у наркоманов или одной ёмкости с наркотическим веществом, при стоматологических манипуляциях и т.д.;
- бытовой – очень редкий, но все же возможный путь. Для заражения сифилисом бытовым путем необходим очень тесный бытовой контакт с больным. Возможна передача через влажные полотенца, общую посуду, использование одной бритвы или зубной щетки с больным.Поцелуй тоже может стать причиной заражения;
- трансплацентарный – передача от матери к плоду. Риск очень высок;
- профессиональный – это касается медперсонала, контактирующего с биологическими жидкостями организма: кровью, спермой, слюной. Заражение возможно при проведении родовспоможения, вскрытии трупов, оперативных вмешательствах.
Таким образом, можно подвести итог: контакт с больным нейросифилисом всегда несет в себе определенный риск. Если нейросифилис протекает наряду с первичной или вторичной формой сифилиса, то риск заражения очень высок. Если нейросифилис служит проявлением третичной формы сифилиса, то тогда риск заражения минимален.
Симптомы
Выделяют ранний, поздний и врожденный нейросифилис.
Ранний нейросифилис развивается в первые 5 лет заболевания, чаще в первые 2 года. Его еще называют мезенхимальным, так как первично поражаются сосуды и оболочки, а нервная ткань страдает вторично.
Поздний нейросифилис появляется после 5 лет наличия в организме сифилитической инфекции. Этот нейросифилис является паренхиматозным, поражаются непосредственно нервные клетки и волокна.
Врожденный нейросифилис возникает на первом году жизни в результате трансплацентарной передачи бледной трепонемы от матери к ребенку.
Ранний нейросифилис

Классификация раннего нейросифилиса:
- бессимптомный (латентный) нейросифилис;
- сифилитический менингит;
- менинговаскулярный сифилис (церебральный и спинальный).
Бессимптомный нейросифилис можно назвать случайной находкой. Это состояние, когда клинических проявлений нет, а диагноз устанавливается только на основании специфических изменений в ликворе (спинно-мозговой жидкости): увеличение количества лимфоцитов, или лимфоцитарный плеоцитоз, увеличение содержания белка и положительные серологические реакции. Характерен для первичного и вторичного сифилиса, чаще развивается в первые 12-18 мес инфицирования. Исходом этой формы заболевания может быть клинически манифестный нейросифилис (т.е. ухудшение состояния и появление симптомов поражения нервной системы) или спонтанная санация ликвора (что бывает реже).
Сифилитический менингит чаще встречается среди молодых людей, больных сифилисом. Симптомами этого состояния являются головная боль, тошнота и рвота, не приносящие облегчения, положительные менингеальные знаки (ригидность затылочных мышц, симптомы Брудзинского, Кернига). Температура тела обычно не повышается. Часто повышается внутричерепное давление, выделяют даже особую клиническую форму: острую сифилитическую гидроцефалию (водянку). Возможно поражение черепно-мозговых нервов: зрительного, глазодвигательного, слухового, тройничного, лицевого. Это проявляется нарушением зрения (выпадают участки полей зрения), появляется косоглазие, развивается нейросенсорная тугоухость. В ликворе наблюдается лимфоцитарный плеоцитоз и повышение содержания белка.
Менинговаскулярный сифилис – это проявление нарушений мозгового кровообращения, связанных с поражением сосудов мозга в виде васкулита сифилитической природы. Клинически это может представлять собой микроочаговое поражение ткани головного мозга, с разнообразными симптомами: повышением рефлексов, нарушением чувствительности, симптомами орального автоматизма, снижением внимания и памяти. А может вылиться и в сосудистую катастрофу в виде типичного ишемического или геморрагического инсульта.
Обычно за несколько недель до развития самого инсульта у больных появляются головные боли, головокружение, ухудшается сон, изменяется поведение, возможны эпилептические припадки. Затем развиваются парезы (снижение мышечной силы в конечностях), нарушение речи.
Если нарушение кровообращения происходит в сосудах, питающих спинной мозг, то это приводит к спинальному инсульту. У больного развивается слабость в нижних конечностях, которая постепенно нарастает. Присоединяются нарушения функции тазовых органов в виде нарушения мочеиспускания (недержание мочи) и дефекации. Чувствительность ниже уровня поражения утрачивается. Развиваются и трофические нарушения: сухость и шелушение кожи, похолодание конечностей, пролежни.
Все эти неврологические признаки сочетаются с положительными серологическими реакциями на сифилис в крови и ликворе.
Поздний нейросифилис

Среди форм позднего нейросифилиса выделяют:
- менинговаскулярный нейросифилис (такие же виды, как и при раннем нейросифилисе);
- прогрессивный паралич;
- спинную сухотку (tabes dorsalis);
- атрофию зрительного нерва;
- гуммозный нейросифилис.
Прогрессивный паралич — это, по сути, хронический менингоэнцефалит. Он развивается через 5-15 лет от инфицирования сифилисом. Причиной является проникновение бледных трепонем в клетки головного мозга с последующим их разрушением. Сначала обнаруживаются неспецифические изменения высшей нервной деятельности: ухудшаются внимание и память, появляется раздражительность.
Изменения личности прогрессируют, и присоединяются психические расстройства: неадекватное поведение, депрессия, бредовые идеи и галлюцинации. Нарушение мышления может достигать степени деменции (приобретенного слабоумия). Среди неврологических симптомов следует отметить развитие тремора языка, пальцев, изменение почерка, дизартрию. Характерный феномен – синдром Аргайла Робертсона: узкие неравномерные зрачки, не реагирующие на свет (не суживаются). Однако реакция зрачков на аккомодацию и конвергенцию сохранена. В стадии деменции появляются параличи и нарушения функции тазовых органов, генерализованные эпилептические припадки. Заболевание неуклонно прогрессирует и приводит к летальному исходу в течение нескольких месяцев или лет.
Спинная сухотка: эта форма нейросифилиса развивается при поражении задних корешков и задних канатиков спинного мозга. Чаще в процесс вовлекаются поясничные и крестцовые корешки, реже — шейные. Клинически наблюдается нарушение глубокой чувствительности (суставно-мышечного чувства, вибрационной чувствительности), выпадение ахилловых и коленных рефлексов, неустойчивость в позе Ромберга, усиливающаяся при закрывании глаз. «Лампасовидные» приступообразные боли в ногах продолжаются от нескольких минут до нескольких часов. Из-за нарушения глубокой чувствительности изменяется походка: она становится «штампующей», переразгибаются ноги в коленных суставах. Зрачки меняют свою форму, выявляют синдром Аргайла Робертсона. У больных бывают так называемые табетические кризы: приступы болей в животе, промежности, гортани. Возможно развитие атрофии зрительного нерва. Еще одной характерной особенностью спинной сухотки являются трофические нарушения суставов (сустав Шарко или нейрогенная артропатия), трофические язвы нижних конечностей. Возможны нарушения мочеиспускания и импотенция. В ликворе может и не быть изменений. До появления антибиотиков спинная сухотка была самым распространенным заболеванием нервной системы, на сегодняшний день это раритет.
Если у больного одновременно наблюдаются проявления и прогрессирующего паралича, и спинной сухотки, то это называют «табопаралич».
Атрофия зрительного нерва может быть самостоятельной формой позднего нейросифилиса. Вначале процесс односторонний, но постепенно захватывает и другой глаз. Снижается острота зрения, больные жалуются на «туман» перед глазами, при осмотре диски зрительных нервов выглядят серыми. При отсутствии лечения больному грозит полная слепота.
Гуммозный нейросифилис – это проявление третичного сифилиса. Гуммы – это плотные округлые образования, образующиеся в результате специфического воспалительного процесса, вызванного бледной трепонемой. В головном мозге гуммы чаще располагаются на основании мозга, сдавливая черепно-мозговые нервы и приводя к повышению внутричерепного давления. В спинном мозге они чаще обнаруживаются в шейном или среднегрудном отделе, что клинически проявляется параличом нижних конечностей и тазовыми расстройствами.
Врожденный нейросифилис
В настоящее время эта форма заболевания встречается крайне редко, так как все беременные обследуются на предмет наличия сифилиса неоднократно во время беременности. Если же внутриутробное инфицирование все же произошло, то клинические проявления такие же, как и у взрослых, кроме спинной сухотки. Есть отличительные признаки, позволяющие заподозрить врожденный нейросифилис: это гидроцефалия и триада Гетчинсона: кератит, глухота, деформация верхних центральных резцов (бочкообразные зубы с полулунной выемкой по краю). Могут быть только отдельные признаки из триады. Лечение приводит к остановке инфекционного процесса, но неврологические симптомы врожденного нейросифилиса сохраняются на всю жизнь.
Диагностика

Диагностика нейросифилиса комплексная: требуется тщательный неврологический осмотр и серологические исследования крови, общее и серологическое исследование ликвора (проведение люмбальной пункции). Поскольку клиническая картина нейросифилиса весьма разнообразна, и в последнее время все чаще встречаются стертые, атипичные формы недуга, то только одновременные патологические изменения в анализах крови, ликвора с соответствующей неврологической симптоматикой позволяют установить диагноз.
В серодиагностике нейросифилиса применяются две группы тестов: трепонемные и нетрепонемные. Последние используются в качестве скрининговых методов. К нетрепонемным относят реакцию Вассермана (реакция связывания комплемента с липидными антигенами), микрореакции преципитации с кардиолипиновым антигеном.
Эти исследования можно проводить и с сывороткой крови, и с ликвором. Однако нетрепонемные тесты не обладают высокой степенью точности и могут давать ложноположительные и ложноотрицательные результаты. Поэтому кроме них для установления диагноза используют специфичные трепонемные тесты. К ним относят РИФ (реакция иммунофлюоресценции), РИБТ (реакция иммобилизации бледных трепонем или РИТ). Следует знать, что РИФ остается положительной всю жизнь после перенесенного сифилиса.
Таким образом, для установления диагноза нейросифилиса у больного должно быть выявлено 3 критерия: положительные нетрепонемные и/или трепонемные тесты при исследовании сыворотки крови, изменения спинномозговой жидкости (лимфоцитарный плеоцитоз, повышение содержания белка, положительные серологические тесты на сифилис), неврологические симптомы.
В качестве дополнительных методов исследования могут быть использованы КТ или МРТ (особенно для обнаружения гумм или проведения дифференциальной диагностики с другими заболеваниями нервной системы), консультация окулиста с целью осмотра глазного дна.
Лечение
Для лечения нейросифилиса применяют антибиотик – пенициллин. Схема лечения и дозировки зависят от клинической формы и стадии процесса.
Наиболее эффективным является внутривенное введение натриевой соли бензилпенициллина по 2000000 — 4000000 ЕД  6 раз в день в течение 10-14 дней. Если внутривенное введение невозможно по каким-либо причинам, то применяют внутримышечно новокаиновую соль бензилпенициллина 2400000 ЕД в сутки в сочетании с пероральным приемом пробенецида по 500 мг внутрь 4 раза в сутки в течение 10-14 дней. Пробенецид используется для поддержания высокой концентрации пенициллина в крови при внутримышечном введении. Это необходимо, чтобы обеспечить проникновение антибиотика в нервную ткань.
6 раз в день в течение 10-14 дней. Если внутривенное введение невозможно по каким-либо причинам, то применяют внутримышечно новокаиновую соль бензилпенициллина 2400000 ЕД в сутки в сочетании с пероральным приемом пробенецида по 500 мг внутрь 4 раза в сутки в течение 10-14 дней. Пробенецид используется для поддержания высокой концентрации пенициллина в крови при внутримышечном введении. Это необходимо, чтобы обеспечить проникновение антибиотика в нервную ткань.
После таких двухнедельных курсов лечение продолжают следующим образом: 1 раз в неделю внутримышечно вводится бензатин-бензилпенициллин 2400000 ЕД в течение трех недель.
В начале лечения у больного может возникнуть временное ухудшение самочувствия в виде головной боли, лихорадки, озноба, тахикардии, болей в мышцах, снижения артериального давления. Эти симптомы уходят в течение суток после назначения кортикостероидов или нестероидных противовоспалительных средств.
Если имеется непереносимость антибиотиков пенициллинового ряда, то для лечения нейросифилиса применяют цефтриаксон, хлорамфеникол.
Эффективность лечения нейросифилиса оценивают по регрессу неврологической симптоматики и улучшению показателей ликвора. Поясничную пункцию и исследование ликвора проводят сразу после курса пенициллинотерапии, потом каждые 6 месяцев в течение 2 лет. Если нормализации показателей спинномозговой жидкости не происходит, то рекомендуется повторный курс антибиотикотерапии.
Больной считается излеченным, если через 2 года показатели ликвора не имеют отклонений.
Вместе с антибиотиками в комплексе в качестве общеукрепляющих средств используют витамины, препараты железа, сосудистые (кавинтон, никотиновая кислота, трентал), ноотропы (пирацетам, глицин).
Последствия
Ранние формы нейросифилиса обычно хорошо поддаются лечению, возможно полное выздоровление. Иногда после менинговаскулярного сифилиса могут оставаться остаточные явления в виде парезов, дизартрии, дисфункции тазовых органов, что может стать причиной инвалидности.
Поздние формы нейросифилиса плохо поддаются лечению. Неврологическая симптоматика часто остается с больным на всю жизнь и также становится причиной инвалидности.
Прогрессивный паралич ранее приводил к смертельному исходу. Сегодня применение пенициллина позволяет смягчить симптомы и остановить прогресс заболевания. Сухотка спинного мозга практически неизлечима, неврологические симптомы не имеют обратного развития.
Врожденный сифилис всегда становится причиной неврологических дефектов, препятствующих нормальному развитию детского организма, а глухота и гидроцефалия приводят к инвалидности.
XIII Московская ассамблея «Здоровье столицы», презентация на тему «Нейросифилис как междисциплинарная проблема».
Подготовили д. м. н., проф. Н. И. Сюч, к. м. н. С. А. Полевщикова
Источник
Нейросифилис — это поражение нервной системы, вызванное бледной трепонемой. Патологический процесс проявляется при вторичной и третичной форме сифилиса, которые возникают при отсутствии своевременного и адекватного лечения. Возбудители попадают в кровоток, лимфоток и в нервную ткань — это причина развития нейросифилиса.
Заболеваемость нейросифилисом составляет 0,3-0,4 на 100 тыс. населения. 15-20% пациентов, зараженных сифилисом, страдают от патологии нервной системы. Заболевание составляет 8-9% всех органических нарушений нервной системы, вызванных повреждением головного мозга.
Пути передачи нейросифилиса

Бледная трепонема, возбудитель патологии, передается преимущественно половым путем. Недуг возникает в результате распространения венерической инфекции под названием сифилис (люэс).
ЗППП проходит в несколько стадий. Заразен пациент при первичной и вторичной форме, при наличии шанкра и высыпаний.
Нейросифилис развивается в глубине организма, он передаться не может. Исключением являются случаи, когда гуммы формируются на кожных покровах.
Инфекция передается через кровь во время переливания или при внутривенных инъекциях с помощью одного шприца. Распространение инфекции возможно на любой стадии заболевания.
Врожденный нейросифилис возникает у младенцев при передаче спирохет от матери к плоду через плаценту, при родах, а встречается крайне редко. Женщины обследуются при беременности, и возбудителя удается выявить заранее. Ребенку сразу после рождения назначает терапия сифилиса.
Бытовой путь передачи спирохет теоретические возможен, но на практике встречается редко. Во влажной среде бледная трепонема живет несколько часов, а на сухой и горячей поверхности быстро погибает, убивают ее и антисептики.
Стадии нейросифилиса
Выделяют 2 формы недуга: ранний и поздний. Ранний подразделяется на следующие виды:
- менингит — воспаление оболочек головного мозга;
- менингомиелит — воспаление оболочек, вещества и спинномозговых корешков;
- менингоэнцефаломиелит — воспаление оболочек и вещества головного и спинного мозга;
- полиневрит — множественное воспаление нервов;
- эндартериит или менинговаскулярный нейросифилис — воспаление крупных сосудов и их сужение;
- гуммозный нейросифилис — образование глубоких язв, которые заживают с образованием рубцов.
Поздний недуг разделяют на такие виды:
- спинная сухотка — воспаление задних столбов спинного органа и спинальных корешков;
- прогрессивный паралич или болезнь Бейля — патология психики с развитием слабоумия, совместно с соматическими и неврологическими расстройствами;
- амиотрофический спинальный сифилис — поражение оболочек и передних корешков спинного мозга.
Существует понятие асимптомный (латентный) нейросифилис, когда симптомы заболевания не возникают, а диагностируют его по изменениям в спинномозговой жидкости (ликворе). Патология является единственной нейроинфекцией, при которой на фоне отсутствия выраженных симптомов отмечается изменение ликвора. Затем происходит развитие менингита, менингоэнцефалита, сосудистой патологии и образование гумм.
Поражение оболочки мозга
Начинается нейросифилис с менингита, поражения головного мозга. По мере развития он бывает острым или подострым, хроническим и гуммозным. На начальной стадии может проходить бессимптомно или сопровождаться следующими признаками:
- Астенический синдром или повышенная утомляемость.
- Рассеянность, плохое настроение, забывчивость, раздражительность.
- Снижение умственной деятельности, замедление психических процессов.
- Сенестопатия — неприятные ощущения во всем теле.
- Бессонница.
- Нарушение речи и движений.
- Симптомы менингита — головная боль, рвота, температура, тахикардия, судороги и тд.
Если отсутствуют симптомы, обнаружить заболевание помогут серологические реакции спинномозговой жидкости. При нейросифилисе наблюдается повышение лейкоцитов, белка и полинуклеаров.
Обострение сифилитического менингита
На начальной стадии сифилитического менингита специфические симптомы воспаления отсутствуют. Во вторичном периоде происходит нарастание симптомов менингита. Патология сопровождается следующими симптомами:
- резкое повышение температуры тела до 38;
- головные боли и шум в ушах;
- головокружения и слабость;
- тошнота и рвота;
- светобоязнь.
Заболевание длится 10-15 дней, при отсутствии лечение переходит в хроническую форму, развивается третичный сифилис. Недуг формируется через 4-5 лет после заражения спирохетами и протекает без ярко выраженных симптомов. Пациента беспокоят головные боли, особенно ночью. Страдает глазодвигательный нерв, что приводит к нарушению зрительной функции, косоглазию.
Базальный менингит
Такая форма воспаления мозга протекает в хронической форме с периодическими ремиссиями, поражается нижняя часть органа. Диагноз ставят при жалобах на длительные головные боли, наблюдается поражение черепно-мозговых нервов. При патологии беспокоят следующие признаки:
- частые мочеиспускания и жажда на фоне нарушения работы гипофиза, симптомы не сахарного диабета;
- синдром Пехкранца — прогрессирующее ожирение;
- акромегалия — изменения во внешности и самочувствии на фоне увеличения продуцирования гормона роста.
Патология сопровождается общемозговыми симптомами: изменением уровня сознания, головными болями и рвотой, головокружениями и судорогами. Иногда проявляются очаговые признаки: нарушение речи и движения, параличи, парезы, отсутствие чувствительности.
Поражение твердой оболочки мозга
Воспаление твердой оболочки почти всегда сопровождается поражением мягкой оболочки, и проявляется в виде церебрального сифилитического пахименингита. Патология протекает в острой и хронической стадии, а по характеру течения бывает гнойной, серозной и геморрагической.
Серозная форма протекает бессимптомно. При геморрагической проявления зависят от степени поражения. При обширном кровоизлиянии возникает сильная головная боль, рвота, бред и нарушение психической функции.
Патологический процесс сопровождается не только воспалением, но и разрастанием соединительной ткани и утолщением мозговой оболочки, образованием опухоли-гематомы. Пациент страдает от инсульта, паралича. Изменение в органе на запущенной стадии приводит к смерти больного.
Поражение спинного мозга
Нейросифилис поражает твердые и мягкие оболочки спинного мозга. Заболевание твердых оболочек проходит в 3 стадии:
- воспаление корешков;
- исчезновение чувствительности;
- сдавливание органа.
Воспаление мягких оболочек может быть распространенным и очаговым.
Острая стадия поражения спинного мозга сопровождается следующими симптомами:
- повышение температуры тела;
- боли в затылке и шее, спине, пояснице;
- боли и отсутствие чувствительности в локтевом и срединном нервах;
- атрофия мышц, парез, паралич;
- паралич Клюмпке — недуг затрагивает кисти рук;
- образование пролежней.
При заболевании возникает нарушение функции позвоночника и боли, пациент находится в вынужденной позе, могут проявляться менингеальные симптомы.
Хроническая стадия поражения органа регистрируется чаще и сопровождается следующими нарушениями:
- Менингорадикулит — воспаление оболочек и корешков.
- Менингомиелит — воспаление оболочек, корешков и вещества спинного мозга.
Хронический воспалительный процесс может протекать бессимптомно, тогда заболевание диагностируют по цереброспинальной жидкости.
Поражение сосудов мозга
Сосудистый нейросифилис сопровождается поражением мягких оболочек и черепно-мозговых сосудов. Сопровождается угнетением кровообращения, психическими расстройствами, развитием паралича. При этом, на фоне прогрессирования паралича психические отклонения становятся менее выраженными, заболевание проявляется в виде спонтанных ремиссий и обострений. Поражение крупных сосудов является обратимым, если патологию диагностировали на ранней стадии.
Воспаление сосудов головного мозга сопровождается следующими признаками:
- инсульт;
- патология речи и двигательной функции;
- эпилептические припадки;
- общемозговые признаки;
- парезы, потеря чувствительности;
- психические отклонения — эйфория, бред, проблемы с памятью, вербальные галлюцинации (слуховые).
Очень опасно поражение сосудов в области спины. Патология протекает скрытно, бессимптомно. У пациента медленно нарушается чувствительность, развиваются парезы. Страдают различные части тела, в зависимости от пораженной зоны позвоночника.
Спинная сухотка
Сифилитическая миелопатия или спинная сухотка — запущенная стадия заболевания, которая развивается через 10-12 лет после инфицирования, на фоне полного отсутствия лечения. Встречается у 3% зараженных спирохетами, и у 20% пациентов с нейросифилисом.
Мужчины болеют чаще женщин, а первые признаки спинной сухотки появляются у пациентов после 30-40 лет. Спинная сухотка представляет собой патологические изменения в спинном мозге.
Патология сопровождается следующими признаками:
- парестезия;
- сильные боли режущего характера в конечностях, туловище;
- гипоталамические кризы с повышением температуры;
- при поражении ЖКТ наблюдается быстрое похудание;
- снижение чувствительности;
- плохая координация движений;
- нарушение мочевыделительной функции и дефекации;
- поражение зрительных и слуховых нервов.
Выраженность симптоматики зависит от степени поражения спинного мозга и зоны позвоночника. На последних стадиях наблюдается полная атрофия конечностей, человек не может самостоятельно передвигаться.
Табопаралич
Патология представляет собой объединение спинной сухотки и прогрессивного паралича. Сопровождается расстройствами, свойственными миелопатии и прогрессивному параличу, но проходит в более мягкой форме, так как развивается медленно.
Сначала возникают спинномозговые проявления, характерные для спинной сухотки, а через 5-10 лет начинает беспокоить безумие, зрительные галлюцинации, параноидный психоз. Симптомы схожи с алкогольными энцефалопатиями, поэтому требуется дифференциальная диагностика.
Прогрессивный паралич
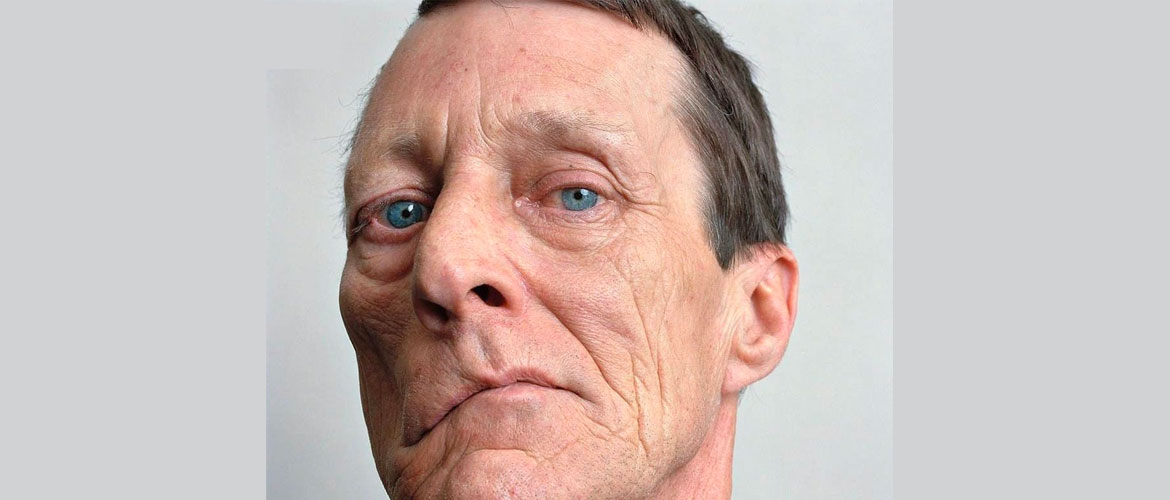
Паралитическое слабоумие, которое имеет множество форм течения. Чаще всего встречается дементная, при которой происходит нарастание слабоумия с полным безразличием к происходящему и окружающим, снижение памяти, все это сопровождается нелепыми поступками. Пациент не помнит собственного адреса и имени, не способен к обучению.
Встречается и маниакальная форма, с бредовыми идеями величия. Больной уверен, что он Властелин Мира, наблюдается эйфория и беспричинная радость. При депрессивной форме, наоборот, пациент обвиняет себя во всех негативных явлениях, происходящих на планете, страдает от плаксивости, пониженного настроения. Маниакальная и депрессивная формы могут менять друг друга, тогда диагностируется циркулярный тип.
Самая тяжелая стадия — полное слабоумие. Пациент не может обслуживать себя, делает нелогические умозаключения, не отвечает на вопросы. При этом, происходят резкие смены настроения от эйфории к полной апатии. В тяжелых случаях развивается маразм, пропадают функции глотания, возникает непроизвольное мочеиспускание и дефекация.
Гумма мозга
Гуммозные узлы формируются в твердых и мягких оболочках головного и спинного мозга, прорастают в орган, сдавливают его. Сначала гумма представляет собой опухоль, которая со временем распадается в центре и превращается в язву. Гумма вызывает некроз пораженной ткани, а после заживления формирует область склероза, то есть рубец.
Развиваются язвы через 5 лет после инфицирования бледной трепонемой, при отсутствии лечения. Сопровождается недуг головными болями и рвотой, нарушением зрительной и слуховой функции, эпилептическими припадками, параличами. Клинические признаки во многом зависят от локализации гуммы.
Врожденный нейросифилис
Ювенильный нейросифилис — это очень редкое заболевание, которое возникает в результате прогрессирования врожденного сифилиса.
Как правило, инфекцию диагностируют в родильном доме, сразу после рождения ребенка. Там же неонатолог назначают специфическую терапию антибиотиками, ребенок излечивается.
При отсутствии лечения нейросифилис проявляется до 2 лет, сопровождается симптомами третичного сифилиса, отклонениями в развития ребенка. Требует длительной реабилитации после основного лечения.
Диагностика нейросифилиса

Патология часто протекает бессимптомно, с негативными серологическими реакциями, что сильно усложняет диагностику. Необходимо тщательно изучить спинномозговую жидкость и образцы крови.
Используются следующие методы диагностики:
- Сбор анамнеза и неврологическое обследование.
- Серологические исследования ликвора — PRP, РИФ, ИФА, РПГА.
- Спинномозговая функция для взятия и исследования ликвора.
Методики лечения
Лечат патологический процесс антибиотиками. Препаратом выбора является пенициллин, так как бледные трепонемы не имеют к нему резистентности. Схема лечения составляется индивидуально, в зависимости от стадии заболевания. Пример схемы лечения ранней формы нейросифилиса:
- Бензилпенициллин внутривенно по 2-4 мл ЕД 6 раз в день, в течение 2 недель. Либо внутримышечно новокаиновую соль бензилпенициллина по 2 млн ЕД в сутки, разделив на 4 приема.
- Преднизолон по 60-90 мг в течение 3 дней, как противовоспалительное и обезболивающее средство.
При поздней стадии заболевания курс лечения проводят дважды. При аллергии на пенициллины препарат заменяют цефтриаксоном.
Через 6 месяцев после лечения рекомендована повторная пункция церебральной жидкости для контроля выздоровления.
Прогнозы
Несвоевременное лечение заболевания приводит к необратимым изменениями в нервной системе. Сифилис можно вылечить антибиотиками, но если в органах произошли изменения, восстановиться уже не получится. На начальной стадии нейросифилиса, когда воспалительный процесс только затронул оболочки мозга, прогноз вполне благоприятный. На поздних стадиях, при развитии слабоумия, добиться полного излечения не удастся.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (17