Как быстро вылечить кишечную инфекцию у ребенка на море
Нередко родителям приходится сталкиваться с [проблемой кишечной инфекции у детей на море].
К сожалению, современные курорты, помимо удобных зон отдыха, имеют подходящие условия для развития болезнетворных бактерий.
В результате не только дети, но и взрослые, в самый разгар отдыха могут заболеть кишечной инфекцией.
Поэтому чтобы не испортить себе и своим детям летний отдых, стоит перед поездкой на курорт не только запастись необходимыми лекарствами, но и ознакомиться с рекомендациями, которые не позволят ребенку попасть на больничную койку.
Что отравляет организм детей на море?
Люди в надежде выздороветь везут с собой на курорты свои болезни, к сожалению, вирусные и инфекционные заболевания не являются исключением.
И если организм взрослого здорового человека еще может побороть бактерии, то иммунитет детей с этой задачей не справляется.
Смена климата, постоянная жара и прохладная вода ослабляют детский организм, после чего его начинают атаковать болезнетворные бактерии.
Бытует мнение, что именно морской водой травятся дети. Наоборот, морская вода из-за содержания большого количества соли является безопасной.
Мало того, обладает антисептическими свойствами, ведь в ней, помимо соли, присутствуют йод и полезные минералы. К тому же в море кишечные инфекции быстро гибнут, чего нельзя сказать о пресных водоемах.

Применяя морскую воду, излечивают ангину и ларингит, заживляют гнойные ранки на коже, промывают заложенный нос.
Тот фактор, что дети могут отравиться морской водой, не имеет ничего общего с кишечной инфекцией. Обычно такое отравление проходит за сутки.
В данном случае у малыша отсутствует аппетит, появляются понос и тошнота, но вот температура тела, как при кишечной инфекции, не поднимается.
От такого состояния никуда не деться, ведь в желудок попало много соленой воды, а соль, как известно, провоцирует очищение ЖКТ.
Чтобы побороть проблему тошноты и обезвоживания, врачи рекомендуют пить как можно больше пресной воды.
Успокоить слизистую желудка поможет травяной чай. Другие причины отравления детей на море могут иметь более серьезные последствия.
Самой распространенной инфекцией, которая может встретиться у детей на море, является ротовирусная. Ротовирус – это болезнь немытых рук.
Кроме того, такой кишечный недуг появляется после употребления немытых фруктов и некачественной пищи. Передается вирус после общения с нездоровым человеком (поцелуй, чихание, кашель).
Именно поэтому не нужно разрешать своим детям обмениваться игрушками с чужими детьми, а также не стоит кормить их покупной едой с пляжа.
Ведь нельзя быть уверенным в том, что чужой ребенок здоров, а купленная пища была приготовлена в нормальных санитарных условиях.
При заражении ротавирусной кишечной инфекцией появляется понос, повышается температура тела. Такое состояние требует консультации врача и срочного лечения.
Видео:
Иногда у детей на море внезапно поднимается температура, появляются тошнота и рвота.
Плохое самочувствие и симптомы, похожие с признаками кишечной инфекции, заставляют взрослых думать, что у малыша именно это заболевание.
Но нужно знать, что если такое состояние не сопровождается поносом, то ребенок, скорее всего, перегрелся на солнце.
Признаки: ребенок подхватил ОКИ на море
Кишечная инфекция, которую дети могут подхватить на море, может иметь разные симптомы, данный фактор зависит от причины заражения.
Как следствие, лечение инфекционного заболевания будет иметь разные схемы.
Если у детей на море внезапно начинаются рвота и понос, то это говорит об одном: в кишечник ребенка проникла инфекция.
Вначале родители должны подумать, что ребенок мог съесть, после чего ему стало плохо.
Затем нужно визуально обследовать малыша, оценить его активность и цвет кожного покрова. Обязательно нужно померить температуру.
Если обострение обнаруженных симптомов отравления не наблюдается, частый понос исчез, а температура понизилась, то, скорее всего, организм смог сам нейтрализовать токсические вещества.
Таким детям рекомендуется много пить и кушать диетическую пищу. Но если кишечная инфекция такими симптомами только начала свое развитие, то срочной госпитализации и стационарного лечения избежать не удастся.
Если у детей на море возникают понос и рвота, то первое, на что нужно обратить внимание, – состояние каловой массы.
Видео:
При дизентерии она выделяется с кровяной слизью. Любая кишечная инфекция сопровождается повышением температуры, при дизентерии у детей температура тела повышается до 30 – 40 градусов.
Кроме того, у ребенка пропадает аппетит и появляется слабость, в некоторых случаях могут возникнуть боли слева в подвздошной части тела.
При заражении сальмонеллезом у детей появляются симптомы, похожие с признаками заболевания гастритом: первая стадия болезни подострая, затем поднимается температура, до 38-39 градусов, появляются тошнота и рвота, наблюдается упадок сил.
Стул жидкий, болотного цвета, с примесью крови и слизи.
Симптомы того, что ребенок заразился ротовирусной инфекцией, похожи с признаками острого гастроэнтерита (воспаление желудка и тонкого кишечника, спровоцированное бактериями или вирусами).
Скрытый период развития болезни составляет 1 – 3 дня. Симптомы проявляются в течение суток, патология поражает не только желудочно-кишечный тракт, но и слизистую оболочку верхних дыхательных путей.
В связи с этим у детей наблюдается ринит, щекочет в горле, после чего появляется кашель. Такое состояние сопровождает рвота и частая дефекация, примерно 10 – 15 раз в сутки.
Еще одним из распространенных недугов, который дети могут подхватить на море, является стафилококковая инфекция.
Инфицирование организма происходит после употребления зараженной стафилококком еды. В данном случае кишечная инфекция имеет симптомы, схожие с ротовирусной инфекцией и сальмонеллезом.
У больного человека наблюдается водянистый понос болотного цвета, разбавленный слизью и кровью. Частота дефекаций достигает 15 раз в сутки. Имеют место сильный токсикоз и частая рвота.
Как помочь детям на море при кишечной инфекции?
Независимо от того, какая инфекция поселилась в организме малыша, первоочередная задача родителей заключается в том, чтобы исключить обезвоживание маленького организма.
С этой целью малышу нужно давать пить как можно чаще, но поить не обычной водой, а специальными солевыми растворами.
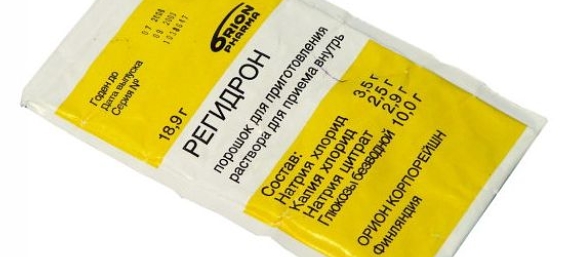
Для этого в аптеке можно приобрести Регидрон, лечение которым проводят вместо капельницы.
Также подобный раствор против обезвоживания можно приготовить в домашних условиях: 2 ст. л. сахара и 0,5 ч. л. пищевой соли нужно развести в 1 л теплой кипяченой воды.
Приготовленный домашний раствор, как и аптечный Регидрон, нужно выпить в течение суток. На следующий день готовят новый раствор.
Одновременно с применением солевого раствора можно выпаивать детей негазированной простой минералкой, взваром, приготовленным из сухофруктов или плодов шиповника.
Жидкость перед употреблением слегка подогревают, так как в теплом виде она будет быстрее всасываться стенками желудка.
Чтобы после питья теплых напитков малыша не начало мутить, нужно давать ему пить часто, маленькими глотками, и понемногу.
Лечение кишечной инфекции у детей и взрослых всегда сопровождается соблюдением строгой диеты.
Поэтому в первый день больному ребенку не нужно давать никакой твердой пищи, а также никаких молочных продуктов.
Не стоит переживать по поводу того, что малыш еще ничего не кушал, не нужно пытаться накормить его «суперполезным» йогуртом – кроме усиления рвоты, такое кормление ничего не даст.
Также не нужно спешить останавливать понос и рвоту, пичкая ребенка аптечными лекарствами.
Лечение кишечной инфекции будет куда более эффективным, если позволить организму в первые часы болезни самостоятельно очиститься от токсинов.
Кроме того, если у малыша частый жидкий стул, а рвота отсутствует, то ее нужно вызвать самостоятельно, напоив его большим количеством теплой воды, которая промоет желудок.
Видео:
Быстро очистить кишечник помогает клизма, которую делают из кипяченой прохладной воды (19 градусов). Обязательно малышу нужно дать активированный уголь, из расчета 1 таблетка на 10 кг веса.
Все приведенные манипуляции по лечению кишечной инфекции будут эффективны лишь при незначительном отравлении.
В более сложных случаях и если улучшение не наступает по истечению суток, нужно срочно обращаться за помощью к медикам.
Источник
Для подавляющей части населения нашей страны холода длятся более полугода, поэтому летние месяцы хочется использовать по максимуму. Многие родители отмечают, что традиция вывозить малышей на море заметно сокращает количество вынужденных больничных в последующий осенне-зимний сезон.

Сохранить и приумножить здоровье всего семейства – благая цель. Но поездка на «юга» – это не только яркое солнце, лазурные волны, витамин D и море позитива. К огромному сожалению, на отдыхе мамочек с детишками подстерегает серьезная опасность – кишечные инфекции. Что еще печальнее, эпидемиологические вспышки заболевания случаются все чаще и имеют широкий охват от отечественного Черноморского побережья до популярных заграничных курортов.
Как предупредить инфекцию во время летнего отдыха и не допустить самых распространенных ошибок – расскажет Posobie.info.
Кишечные инфекции: дети в группе риска
 Энтеровирусы, ротавирусы, норовирусы – возбудители опасных желудочно-кишечных заболеваний, которым более подвержены дети и пожилые люди. В жару и при смене климатического пояса риск подцепить кишечную заразу возрастает – внутренние резервы организма затрачиваются на адаптацию к новым условиям, защитные барьеры ослабевают.
Энтеровирусы, ротавирусы, норовирусы – возбудители опасных желудочно-кишечных заболеваний, которым более подвержены дети и пожилые люди. В жару и при смене климатического пояса риск подцепить кишечную заразу возрастает – внутренние резервы организма затрачиваются на адаптацию к новым условиям, защитные барьеры ослабевают.
Рассадниками невидимой заразы становятся места скопления курортников, а также транспортные узлы с большим пассажиропотоком. Инкубационный период заболеваний варьируется от нескольких часов до нескольких суток, выраженность симптомов зависит от концентрации возбудителя и состояния собственных защитных сил организма. Даже после исчезновения симптомов переболевший может представлять опасность для окружающих.
Вирусы жизнеспособны в условиях внешней среды, поэтому «прихватить» заразу в попутчики совсем не сложно. Для этого достаточно прикоснуться к инфицированному предмету, а затем взять за руку своего малыша. То есть, ребенку вовсе не обязательно облизывать ручку в общественной уборной – хватит пары касаний губ немытыми пальчиками. Облизав губки, ребенок переправляет возбудителя далее, на слизистую ротовой полости и в желудочно-кишечный тракт, где диверсант и будет отыгрывать свой спектакль.
Симптомы кишечного расстройства вирусной природы:
- Вялость и потеря аппетита;
- Боли в районе пупка;
- Частый жидкий стул, многократная рвота и, как результат, сильное обезвоживание;
- Повышение температуры выше 38°C.
- Для некоторых видов желудочно-кишечных инфекций характерны катаральные явления – насморк, чихание и даже кашель.
При возникновении признаков кишечной инфекции нужно безотлагательно вызвать врача, который назначит лечение и примет решение о целесообразности госпитализации. Для детей младше трех лет обращение к врачу считается обязательным.
Во время отдыха заграницей вопрос оказания медицинской помощи может решаться немного сложнее. Однако стандартный страховой пакет, предоставляемый туроператорами, включает экстренную медицинскую помощь, транспортные услуги, консультацию специалиста и стационарное лечение на территории принимающей стороны.
Чем опасны кишечные инфекции для ребенка?

Особую опасность для ребенка представляет обезвоживание, которое может развиться в течение нескольких часов после первых симптомов заболевания. За один спазматический приступ вместе с рвотными массами организм семилетнего малыша теряет жидкость в объеме одного стакана (250 мл). В остром периоде болезни количество приступов рвоты и диареи может исчисляться десятью эпизодами в течение суток.
Об обезвоживании свидетельствуют следующие признаки:
- Сухой язык и губы при повышенной жажде;
- «Синюшность» кожи и бледность слизистых;
- Редкое мочеиспускание, темный цвет мочи и ее резкий запах.
Обезвоживание вызывает загущение физиологических жидкостей – общий объем крови снижается, сердце начинает работать «на износ». Поэтому потерю влаги нужно активно восполнять. Распаивать ребенка нужно изотоническими напитками, которые возместят потерю электролитов. Сделать такой раствор можно самостоятельно, достаточно замешать одну чайную ложку соли и две столовые ложки сахара в литре кипяченой воды комнатной температуры. Купить готовый порошок для регидрадации можно и в аптеке.
Поить заболевшего малыша нужно часто – по одной-две столовых ложки каждые десять минут. И через «не хочу». А вот насильно кормить ребенка не нужно. Особенно противопоказана «молочка»!
Диарея и рвота – это естественная реакция организма на вредоносное вторжение, таким образом он пытается избавиться от вируса. Поэтому противорвотные препараты и лекарства от диареи применять не следует. Оказать помощь организму могут сорбенты, которые нужно принять как можно раньше. Когда пройдет острая фаза заболевания необходимо будет начать восстановительную терапию, включающую диетическое питание и препараты для нормализации микрофлоры кишечника.
Профилактика кишечных расстройств на море

Кишечные инфекции опасны и коварны, но паниковать не стоит. Нужно просто по возможности соблюдать определенные правила поведения на отдыхе.
Правило №1: Только проверенная питьевая вода
Для профилактики инфекций малыш должен пить только чистую бутилированную либо кипяченую воду. Срок хранения питьевой воды – не более 6 часов. Не пейте сами и не позволяйте ребенку употреблять напитки со льдом – за качество замороженной воды невозможно поручиться.
Правило №2: Свежие продукты питания, только мытые овощи
В жару продукты портятся быстро, это знает каждая мама. Зачастую это происходит даже раньше, чем станет заметным на глаз. Поэтому скоропортящиеся продукты нужно покупать в непосредственной близости к месту проживания.
Не покупайте готовые блюда с открытых прилавков. Иначе говоря такую пищу, на которую мог «начхать» продавец (ротавирусы способны передаваться воздушно-капельным путем!). Следите за тем, чтобы ребенок не тянул в рот немытые фрукты, какими бы соблазнительными они ему не казались. Перед употреблением обдавайте кипятком фрукты и овощи. Не покупайте еду на пляже! Заранее продумайте свой перекус и обзаведитесь походной сумкой-холодильником, в которой будете хранить пищу во время отдыха на побережье.
Правило №3: Чистые руки
Объясните ребенку, как правильно мыть руки – процедура должна занимать не менее 20 секунд (столько же времени потребуется, чтобы дважды пропеть фразу «С днем рождения тебя»). Пусть мытье рук приобретет статус священного ритуала в вашем семействе, который свершается каждый раз после прихода с улицы, из туалета, а также перед едой. Важно! Содержать руки в чистоте – это значит не только регулярное мытье с мылом, но и своевременное остригание отросших ногтей. А грызть ногти – вообще недопустимо!
Правило №4: Чистота жилого пространства
Мама – тоже человек и ей бывает жизненно необходим отдых от чисто бытовых обязанностей. Но у профессии «мама» выходных не бывает, поэтому поддерживать гигиену жилого пространства нужно, даже живя в отеле. Сами понимаете – очищение игрушек, путешествующих с вами на пляж, находится вне компетенции клинингового персонала гостиницы. С дезинфицирующими растворами усердствовать не стоит, но время от времени стоит обрабатывать ими поверхность унитаза и детский горшок.
Правило №5: Соленая вода не должна быть проглочена
Морская вода не идет ни в какое сравнение с пресными «стоячими» водами, в которых есть все условия для существования патогенных агентов. Соли, растворенные в море, являются мощным сдерживающим фактором роста бактерий. Однако, при большом скоплении купающихся, вблизи густонаселенных городов и курортных поселков концентрация солей снижается и у «заразы» появляется шанс на выживание. На вопрос «Почему так происходит?» не сложно ответить – канализационные стоки, писающие купальщики разных возрастов, впадающие реки с сомнительной чистотой вод опресняют море и способствуют заселению прибрежной зоны бактериями, грибками, паразитами, а также «героями» нашей статьи – энтеровирусами, ротавирусами и проч. Посещать общественные пляжи безопаснее всего до часа пик, тогда есть шанс застать водичку еще чистой. Учитывая любовь наших соотечественников к шоколадному цвету кожи, можно смело отправляться к побережью до 11 часов или даже раньше.
Опасные вирусы передаются фекально-оральным путем, поэтому установите четкий запрет на глотание морской воды! Если в рот ребенка попала морская вода, попросите его прополоскать горлышко чистой водой, припасенной заранее. Если ребенок нырял и всерьез наглотался, не лишним будет дать ему абсорбирующий препарат для профилактики кишечных расстройств.
Posobie.info рекомендует сделать такие меры профилактики своей каждодневной привычкой во время отпуска на море, тогда риск заражения кишечным заболеванием будет минимален. Помните, вирусные инфекции представляют повышенную опасность для детей раннего возраста! Отдельно стоит упомянуть о такой превентивной мере против «кишечного гриппа», как вакцинопрофилактика. Считается, что прививка от ротавируса в 70-80% случаев помогает предотвратить болезнь и в 95-100% случаев защищает от тяжелого протекания недуга.
Отпуск на море с ребенком может стать самым ярким событием лета. Но родителям не всегда по силам предугадать все ситуации, которые готовит поездка к солнечному югу. Заботьтесь о себе и своих близких и пусть непредвиденные сложности обходят вас стороной!

«Мой дом – моя крепость!» — все слышали эту фразу. Дом – это то место, где мы должны …

Когда ребенок болен, меняется его поведение, его режим, и, конечно, питание. Отсутств…
Источник
Предосторожность проста, а раскаяние многосложно.
Гете
Продукты питания и вода, потребляемые человеком, весьма далеки от стерильности. Миллиарды самых разнообразных бактерий ежедневно и ежечасно попадают к нам в организм, и совершенно ничего страшного от этого не происходит — уж слишком много способов нейтрализации микробов выдумала природа. Обладающая бактерицидными свойствами слюна, ядовитый желудочный сок, множество своих, «хороших» бактерий в кишечнике — все это не дает чужакам возможности прижиться и сделать свое черное дело.
Тем не менее человека, ни разу не болевшего кишечной инфекцией, просто не существует. Не существует хотя бы потому, что имеется множество способов нейтрализации всех многочисленных защитных сил — глотать, не пережевывая, чтобы слюна не успела до микробов добраться, переедать, нейтрализовать щелочными напитками кислый желудочный сок, убивать собственных микробов антибиотиками и т. д.
Но наиглавнейшей причиной кишечных инфекций было, есть и будет несоблюдение элементарных гигиенических норм — неправильное хранение пищевых продуктов, немытые руки, снующие между обеденным столом и туалетом мухи. В конце концов, какими бы замечательными защитными силами человеческий организм ни обладал, всегда найдется такое количество микробов, нейтрализовать которое просто невозможно.
Возбудителями кишечных инфекций могут быть бактерии (дизентерийная палочка, сальмонелла, стафилококк, палочка брюшного тифа, вибрион холеры) и некоторые вирусы.
Конкретное имя конкретного возбудителя конкретной кишечной инфекции интересует, прежде всего, медицинских работников. Объем, направленность и интенсивность противоэпидемических мероприятий во многом определяется именно видом возбудителя.
Одни бактерии распространяются через воду, другие — через продукты питания, причем продукты эти не какие угодно, а совершенно определенные. В одном случае — овощи, в другом — яйца, в третьем — молочные продукты и т. д.
Одни бактерии очень(!) заразны (например возбудитель холеры), другие — поменьше.
В одном случае заболевание развивается стремительно и представляет собой реальную угрозу человеческой жизни, в другом — симптомы развиваются медленно, а сама болезнь не особенно опасна.
Микробы, возбудители кишечных инфекций, могут (как правило, так оно и происходит) поражать не весь желудочно-кишечный тракт, а определенные его отделы. Воспалительный процесс в каждом таком отделе имеет свое медицинское название: воспаление желудка — ГАСТРИТ, двенадцатиперстной кишки — ДУОДЕНИТ, тонкого кишечника — ЭНТЕРИТ, толстого кишечника — КОЛИТ.
Помните — мы уже приводили похожие слова, когда писали о поражении органов дыхания: ринит, фарингит, ларингит, трахеит, бронхит… С желудочно-кишечным трактом ситуация аналогичная, а одновременное поражение нескольких его отделов порождает использование сложных и страшных слов: гастродуоденит, гастроэнтерит, энтероколит, гастроэнтероколит. Становится понятным, что медицинский термин «энтероколит» не является именем болезни — он лишь характеризует поражение определенного участка желудочно-кишечного тракта. Этот самый «определенный участок» врачи выявляют довольно легко — по симптомам болезни и по внешнему виду каловых масс. А вот установить точное имя болезни по симптомам довольно сложно. Хотя многие кишечные инфекции имеют весьма характерные симптомы. По крайней мере, дизентерию, брюшной тиф, холеру часто удается диагностировать без дополнительных анализов.
Тем не менее как бы очевидны ни были симптомы, окончательный диагноз ставится только после микробиологического обследования (исследуют кал, рвотные массы, воду, которую собирают после промывания желудка, кровь, «подозрительные» продукты питания и напитки). Обнаружили дизентерийную палочку — значит, точно дизентерия. Обнаружили сальмонеллу — значит, точно сальмонеллез и т. д.
Но все не так однозначно. Для того чтобы поставить диагноз, следует не просто обнаружить микроб. Необходимо, чтобы обнаружение микроба сопровождалось конкретными симптомами кишечной инфекции — рвотой, поносом и т. д. При самых разнообразных профилактических обследованиях (перед тем, например, как ребенок пойдет в детский сад или школу, перед поездкой в санаторий) сплошь и рядом в кале обнаруживают нечто плохое — опасную кишечную палочку, или сальмонеллу, или палочку дизентерии. Если микроб есть, а проявлений кишечной инфекции нет, такая ситуация свидетельствует о том, что данный человек (взрослый или ребенок, не принципиально) — «жертва бактериологического обследования» — является здоровым носителем определенной бактерии. Т. е. этот человек имеет к данному возбудителю иммунитет; иными словами, заболеть он не может, но все же для общества представляет угрозу, поскольку распространяет заразу. И таким человеком медики пренепременно займутся вплотную.
***
После проникновения в человеческий организм возбудители кишечных инфекций начинают активно размножаться, что приводит, во-первых, к нарушениям процесса пищеварения и, во-вторых, к воспалению клеток слизистой оболочки кишечника. Типичным и наиболее характерным следствием двух указанных процессов является основной симптом любой кишечной инфекции — понос[1]. Другие признаки болезни — тошнота, рвота, боли в животе, повышение температуры тела, отсутствие аппетита, общая слабость — встречаются часто, но обязательными спутниками кишечной инфекции не являются.
Кстати, следует отметить, что на бытовом и на медицинском уровне понятия кишечной инфекции весьма разнятся. Для обычного человека ясно: раз есть понос, значит, и кишечная инфекция есть, а для врача главное не симптомы, а путь заражения. С медицинских позиций, любая болезнь, передающаяся через рот (с пищей, водой, немытыми руками — так называемый фекально-оральный путь инфицирования), является типичной кишечной инфекцией. Наиболее показательный пример — вирусный гепатит А (болезнь Боткина). Заражение вирусом всегда происходит при его попадании в желудочно-кишечный тракт, но поражается печень, а никакого поноса в большинстве случаев нет.
Пути профилактики кишечных инфекций достаточно очевидны и сводятся к соблюдению элементарных гигиенических норм: мытью рук, особенно тщательно после посещения туалета, термической обработке пищи и воды, выполнению правил хранения пищевых продуктов, изоляции больных и, как минимум, обязательному выделению им отдельной посуды.
Всегда следует помнить, что наиболее страшным и опасным последствием любого поноса является потеря организмом жидкости и солей. Без пищи человеческий организм более или менее благополучно может просуществовать пару недель, но без адекватного обеспечения водой и солями калия, натрия, кальция человек жить не может: в этом случае счет идет на часы.
Запасы воды и солей особенно невелики в организме ребенка, и именно для детей кишечные инфекции представляют собой реальную угрозу здоровью и жизни.
Таким образом, истинная тяжесть кишечной инфекции зачастую определяется не частотой стула, не запахом и цветом испражнений, а именно степенью обезвоживания. Определить тяжесть кишечной инфекции может только врач, но вероятность того, что по поводу каждого поноса люди будут обращаться за медицинской помощью, очень невелика. Поэтому подчеркнем, что вне зависимости от того, как называется конкретная кишечная инфекция, существуют совершенно определенные правила поведения больного и его родственников.
- Всегда следует задуматься над тем, что это вы такое съели или чем накормили ребенка. Полбеды, если это ваш личный кулинарный шедевр, но если это пирожное из близлежащего магазина, то следует проявить сознательность и подумать о тех, кто может пойти по вашим следам. Узнать телефон районной санитарной станции совсем не трудно.
- Кишечная инфекция у любого члена семьи — сигнал тревоги для всех остальных. Больному — отдельная посуда, всем остальным — организовать идеальную чистоту, тщательно мыть руки, убрать от греха подальше подозрительные продукты, всю посуду перекипятить, не жалеть дезинфицирующих средств.
- И понос, и рвота являются способами защиты организма. В упрощенном варианте это выглядит так: в желудочно-кишечный тракт попало что-то не то, и организм всеми возможными способами пытается эту гадость удалить. Поэтому в первые часы кишечной инфекции мы вовсе не заинтересованы в том, чтобы понос и рвота прекратились. Наоборот, в обоих направлениях организму следует помогать — пить и рвать (а если не хочется — сознательно вызывать рвоту, промывая тем самым желудок), очистить толстый кишечник с помощью клизмы. Для клизмы используется обычная кипяченая вода, ни в коем случае не теплая (оптимальная температура около 20 °С), обязательно следить за тем, чтобы вышла вся введенная жидкость.
- Главный принцип помощи — восполнение потерь жидкости и солей. Для этой цели идеально подходят лекарственные средства, имеющиеся в любой аптеке и представляющие собой заранее приготовленную смесь различных солей, которую перед употреблением разводят кипяченой водой. Если же аптека далеко, вполне подойдут минеральные воды, отвары изюма, трав, шиповника, компот из сухофруктов, можно чай, лучше зеленый, чем черный. В конце концов, лучше пить то, что есть под рукой, чем не пить ничего.
- Температура напитков ориентировочно должна быть равна температуре тела — при этом всасывание жидкости из желудка в кровь будет максимально быстрым.
- При упорно повторяющейся рвоте помните, что надо пить чаще, но малыми порциями, чтобы не растягивался желудок, а использование любых противорвотных препаратов всегда согласовывать с врачом.
- По большому счету, существует лишь два абсолютно безопасных способа самостоятельного лечения кишечных инфекций — голод и обильное питье. Любые лекарственные препараты могут привести к самым неожиданным последствиям, ну разве что кишечные сорбенты[2] целесообразны и показаны практически всегда.
- Интенсивность ваших волнений должна быть теснейшим образом связана с общим состоянием ребенка, а не с тем, сколько раз он запачкал пеленки (попросился на горшок, сбегал в туалет). Следите за цветом мочи: если она светлая — дефицита жидкости нет.
- Обращение к врачу обязательно при поносе у детей первого года жизни и, вне зависимости от возраста, при отсутствии тенденции к улучшению в течение суток.
10. Немедленно обращайтесь за медицинской помощью, если:
- наиболее волнующим симптомом кишечной инфекции является боль в животе;
- из-за упорной рвоты вы не можете ребенка напоить;
- более 6 часов нет мочи;
- сухой язык, запавшие глаза, кожа приобрела сероватый оттенок;
- в кале имеется примесь крови;
- понос прекратился, но при этом усилилась рвота, и (или) резко поднялась температура тела, и (или) появились боли в животе.
11. При улучшении состояния не торопитесь скармливать детенышу все подряд. Чай с нежирным творожком, рисовая и овсяная кашки — пусть потерпит-поголодает сутки-двое, здоровее будет.
***
Следует отметить: современная терапия кишечных инфекций вовсе не предусматривает глотание всеми любимых фталазола и левомицетина хотя бы потому, что причиной каждого второго поноса являются вирусы[3], на которых упомянутые антибактериальные препараты не действуют вообще. Но даже если это бактерия, отношение к использованию антибактериальных препаратов неоднозначно. Так, при дизентерии антибиотики используются практически всегда, а при сальмонеллезе — значительно реже.
Парадоксальность лечения кишечных инфекций состоит прежде всего в том, что строгая диета, восполнение потерь жидкости и солей да плюс время и терпение — это почти всегда достаточные условия для выздоровления (соблюдение при этом правил гигиены подразумевается).
Что же здесь такого парадоксального? — спросите вы. Прежде всего то, что пить и голодать, в представлении наших соотечественников крайне недостаточно для «полноценного» лечения, надобно еще таблеточек, да побольше…
Потребность в вышеупомянутом «полноценном» лечении небезуспешно пытается удовлетворить медицинская наука, которая активно разрабатывает новые методы помощи кишечно пострадавшим.
Так, в качестве альтернативы антибиотикам предлагают использовать так называемые эубиотики — полезные кишечные бактерии, которых следует «запустить» в кишечник, рассчитывая на то, что они сами «выгонят» непрошеного гостя.
Еще один предлагаемый способ лечения кишечных инфекций основан на том, что почти у всех бактерий имеются естественные враги — особые вирусы, которые поражают именно бактерии. Такие вирусы называются бактериофагами, или просто фагами. Уже разработаны, активно выпускаются и используются препараты, содержащие в своем составе определенные фаги: «сальмонеллезный бактериофаг» — для лечения сальмонеллеза, «дизентерийный бактериофаг» для лечения дизентерии и т. д.
Тем не менее с грустью приходится признавать, что, несмотря на теоретическую логичность и привлекательность, практическое применение и эубиотиков, и бактериофагов вовсе не приводит к выздоровлению быстрее, нежели все те же диета да питье.
Неудивительно, что в подавляющем большинстве стран мира эти лекарственные средства не применяются (и не выпускаются, и не регистрируются), поскольку доказать их эффективность медицинская наука пока еще не в состоянии[4].
***
В стационаре основным способом оказания неотложной помощи при кишечных инфекциях является инфузионная терапия, т. е. внутривенное введение жидкости и солей для быстрого возмещения потерь.
При самой опасной кишечной инфекции — холере — инфузионная терапия вообще является наиглавнейшей. Возбудитель холеры вырабатывает экзотоксин (он называется холероген), который находится в просвете кишечника, и его в этой связи не удается нейтрализовать сывороткой. Под действием холерогена клетки слизистой оболочки кишечника как бы сморщиваются и теряют жидкость литрами! Вот и приходится в огромных количествах вводить препараты внутривенно и проводить очень активное лечение до тех пор, пока в организме не появятся антитела к токсину.
[1] Понос (синоним — диарея) — учащенная дефекация, при которой кал имеет жидкую консистенцию (определение из «Энциклопедического словаря медицинских терминов», М.: Советская энциклопедия, 1983).
[2] Кишечные сорбенты — многочисленная группа лекарственных препаратов, способных связывать (сорбировать) и обезвреживать яды (токсины), находящиеся в просвете кишечника. Самым известным кишечным сорбентом является знаменитый активированный уголь