Как вылечить дистрофию у ребенка
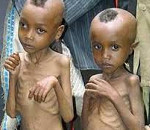
Дистрофия – это хроническое нарушение питания ребенка и трофики тканей, при котором возникает расстройство гармоничности развития. Клиническая картина напрямую зависит от формы патологии. Наиболее частые симптомы: адинамия, апатия, снижение эластичности и тургора кожи, истончение подкожной клетчатки, снижение тонуса скелетной мускулатуры и отставание в психофизическом развитии. Диагностика базируется на выявлении патологических изменений при непосредственном осмотре ребенка и определении характерных нарушений в лабораторных анализах. Принципы лечения – полноценное питание и, по возможности, исключение этиологических факторов.
Общие сведения
Дистрофия – это хроническое патологическое состояние в педиатрии, которое характеризуется нарушением питания ребенка, проявляется дефектами обмена веществ и отставанием в развитии. Это сборное понятие, включающее в себя сразу несколько нозологий: гипотрофию, гипостатуру и паратрофию. Данная группа заболеваний характерна для детей до 3 лет, однако может развиваться и в старшем возрасте. Дистрофия является социально-обусловленной патологией, поскольку в первую очередь ее возникновение зависит от рациональности питания ребенка и полноценности ухода за ним. Распространенность в странах Европы и СНГ – 2% от всего детского населения. Наибольшая заболеваемость регистрируется в странах Африки – 10-27%. У детей со сроком гестации до 37 недель дистрофии развиваются в 2-2,5 раза чаще, чем у доношенных.
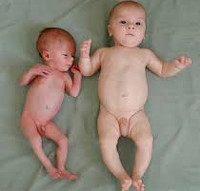
Дистрофии у детей
Причины дистрофий у детей
Дистрофии у детей могут быть спровоцированы патологическими изменениями, как со стороны матери, так и со стороны ребенка. Также можно выделить пренатальные и постнатальные причины. К первым относятся патологии беременности (гестозы, патологические прикрепления плаценты), инфекционные заболевания (ОРВИ), нерациональное питание, эмоциональные перегрузки, употребление алкоголя, табачных изделий и наркотических средств, возраст матери (моложе 18 и старше 40 лет). Большинство постнатальных причин возникают со стороны ребенка. В их число входят пороки развития ЖКТ («волчья пасть», «заячья губа», стеноз пилорического отдела желудка, мегаколон, болезнь Гиршпрунга), синдром мальабсорбции (при муковисцидозе, целиакии), заболевания пищеварительной системы (злокачественные новообразования, полипоз желудка и кишечника, гастрит, панкреатит, холецистит и другие). Нарушение трофики в послеродовом периоде может быть вызвано дефицитом материнского молока при грудном вскармливании, дефектами при уходе и нерациональным расчетом рациона ребенка.
Патогенетически пренатальные дистрофии обусловлены патологией маточно-плацентарного кровообращения и возникшей на фоне этого гипоксией плода. Данное состояние, свою очередь, приводит к нарушениям в ЦНС, из-за чего возникает дистрофия. Постнатальные формы развиваются вследствие патологий пищеварения и нарушений возбудимости коры головного мозга.
Классификация дистрофий у детей
Дистрофия включает в себя 3 основных клинических варианта:
- Гипотрофия. Недостаточность массы тела по отношению к росту. Имеет 3 степени тяжести: I ст. – дефицит массы тела от 10 до 20%; II ст. – от 20 до 30%; III ст. – 30% и более.
- Гипостатура. Равномерный дефицит массы и роста по сравнению с нормой для определенной возрастной категории.
- Паратрофия. Характеризуется чрезмерной массой тела для своего возраста. При этом рост ребенка может быть в пределах возрастной нормы.
В зависимости от периода развития выделяют следующие типы дистрофий:
- Врожденные (пренатальные). В этом случае ребенок с момента рождения уже имеет нарушение трофики, обусловленное внутриутробными пороками развития и патологиями беременности.
- Приобретенные (постнатальные). Ребенок рождается без дистрофий. Отклонения возникают на фоне развившихся заболеваний, неправильного питания или ухода.
- Комбинированные. Формируются под воздействием патологических факторов как до, так и после рождения.
С учетом механизма развития классифицируют:
- Первичные. В этом случае дистрофия возникает как самостоятельное заболевание.
- Вторичные. Являются осложнением других патологий: нарушений обмена веществ, недостаточности функции ЖКТ, дисбиоза кишечника.
Симптомы дистрофий у детей
Клиника дистрофий у детей зависит от формы заболевания. Первые признаки могу быть выявлены как на момент рождения (пренатальные формы), так и спустя некоторое время после родов (постнатальные) – от нескольких дней до месяцев или лет.
В зависимости от степени тяжести гипотрофии клиническая картина имеет свои особенности. При легкой форме (I ст.) отклонения от нормы выявляются только при прицельном исследовании. Общее состояние ребенка не страдает. Из возможных патологических изменений – снижение тургора кожи, истончение слоя подкожной жировой клетчатки в области передней брюшной стенки. Среднетяжелая форма (II ст.) характеризуется апатичностью ребенка, вялостью, уменьшением аппетита, умеренным отставанием в интеллектуальном развитии. Наблюдается уменьшение эластичности и тургора кожи, ее сухость, снижение температуры тела и тонуса скелетных мышц. Нормальное количество жировой клетчатки остается только на лице, на других участках она существенно истончена. Возможны увеличение ЧСС и ЧД, приглушение сердечных тонов, нарушение стула. Часто возникают сопутствующие заболевания (пневмонии, гаймориты, пиелонефрит и т. п.).
Тяжелая форма (III ст.) сопровождается сонливостью, повышенной раздражительностью, явлениями негативизма, отставанием в психофизическом развитии, потерей ранее освоенных навыков. Визуально определяются полное отсутствие подкожной жировой клетчатки на всех участках тела, бледность кожи, «свисание» кожных складок, «старческое» лицо. Также выявляются мышечная атрофия на фоне гипертонуса, полная утрата тургора, эксикоз, высыхание слизистых оболочек и роговицы. Температура тела снижается и приближается к показателям внешней среды. Возникают выраженная недостаточность дыхательной и сердечно-сосудистой систем, дисфункция ЖКТ. Для гипостатуры характерна клиника гипотрофии II или III ст., однако при конституционной низкорослости каких-либо патологических изменений (помимо антропометрических отклонений) не возникает.
Паратрофия чаще всего развивается при нерациональном питании ребенка. Наблюдаются умеренная адинамия и снижение мышечного тонуса. Возможно немотивированное беспокойство. Дети старшего возраста могут жаловаться на возникновение одышки, повышенной утомляемости и головных болей. Аппетит чаще снижен, реже нормальный. Кожа бледная, часто пастозная. Подкожный жировой слой развит чрезмерно (особенно в области бедер и передней брюшной стенки), однако тургор и эластичность кожи снижены. Антропометрические показатели могут соответствовать возрастной норме или превышать их. Часто наблюдается диспропорция телосложения.
Диагностика дистрофий у детей
Диагностика дистрофий у детей включает в себя сбор анамнестических данных, физикальное обследование, лабораторные и, по показаниям – инструментальные методы исследования. Анамнез позволяет педиатру установить способствующие развитию дистрофий факторы (иногда – точную этиологию), частые эпизоды воспалительных и инфекционных патологий, а также изменения общего состояния ребенка. Физикальное обследование заключается в оценке цвета, тургора и эластичности кожных покровов, степени выраженности подкожной жировой клетчатки на разных частях тела, мышечного тонуса, температуры тела, работы сердечно-сосудистой и дыхательной систем. Обязательно проводится антропометрия и сравнение полученных цифр с возрастной нормой.
В общем и биохимическом анализах крови в зависимости от тяжести дистрофии могут быть выявлены нарушение альбумин-глобулинового соотношения, гипохромная анемия, гипопротеинемия, снижение активности пищеварительных ферментов (АЛТ, АСТ, ЛДГ, щелочная фосфатаза, амилаза, липаза), метаболический ацидоз, полигиповитаминоз. В тяжелых случаях определяются повышение концентрации кетоновых тел, хлора, фосфатов и мочевины в плазме, явление сгущения крови (снижение СОЭ, концентрация гемоглобина и эритроцитов в 1 мл повышена). С целью подтверждения или исключения патологий внутренних органов могут использоваться УЗИ органов брюшной полости, рентгенография ОГК, ФГДС и т. п. Дифференциальная диагностика дистрофий у детей осуществляется с нанизмом и конституционной низкорослостью.
Лечение дистрофий у детей
Лечение дистрофий проводится в амбулаторных условиях под контролем педиатра, исключением являются тяжелые формы гипотрофии. Основные принципы – нормализация питания и ухода за ребенком и устранение этиологических факторов. При необходимости назначается медикаментозное лечение. Диетотерапия подразумевает определение переносимости пищи и постепенное наращивание ее объема до возрастных норм. При этом соблюдаются следующие принципы: питание небольшими порциями, «омоложение» принимаемой пищи (используются продукты, которыми питаются дети младшего возраста), полноценный расчет количества белков, жиров и углеводов для определенного возраста, регулярный мониторинг за показателями работы ЖКТ и состоянием ребенка.
Медикаментозная терапия применяется при тяжелом состоянии пациента (в том числе – недостаточном эффекте от нормализации диеты). Как правило, назначаются ферментные препараты и витамины с целью нормализации процессов пищеварения. При развитии интеркуррентных заболеваний проводится соответствующее лечение, в том числе антибактериальная терапия.
Прогноз и профилактика дистрофий у детей
Прогноз при дистрофиях у детей во многом зависит от возможности воздействия на этиологический фактор, наличия или отсутствия сопутствующих патологий. При полноценном своевременном лечении первичных алиментарных или вторичных форм прогноз благоприятный.
Специфической профилактики дистрофий не существует. Неспецифическая разделяется на антенатальную и постнатальную. Антенатальная включает в себя медико-генетическую консультацию и планирование беременности, полноценное лечение патологий матери во время гестации, отказ от вредных привычек, нормализацию диеты и режима дня для беременной. Постнатальная профилактика дистрофий подразумевает полноценное грудное вскармливание или рациональное питание в соответствии с возрастом, соответствующий уход за ребенком, контроль над динамикой изменений антропометрических показателей.
Источник
Дистрофия — это заболевание, при котором нарушаются процессы обмена веществ, что в свою очередь тормозит нормальный рост и развитие организма. Данное расстройство может быть выявлено у людей любого возраста, но чаще всего встречается среди детей первых трёх лет.
Дистрофия — социально-обусловленная патология, так как её возникновение в первую очередь зависит от рациональности питания и полноценности ухода за ребёнком.
Причины дистрофии у детей
Развитие врождённой дистрофии происходит под влиянием негативных факторов, нарушающих полноценное формирование и развитие плода:
- токсикозы беременных;
- возраст матери до 20 или старше 40 лет;
- отсутствие сбалансированного питания, курение и регулярные стрессы во время вынашивания ребёнка;
- работа будущей мамы на вредном производстве с повышенным уровнем шума, вибрациями, а также химическими веществами;
- болезни у беременной женщины (различные хронические инфекционные заболевания, патологии сердца и эндокринной системы);
- нарушения плацентарного кровообращения, патологическое прикрепление плаценты и другие отклонения в течение беременности.
Факторы, провоцирующие развитие приобретённой (постанатальной) дистрофии принято делить на внутренние и внешние.
К внутренним факторам относятся патологические состояния, в результате которых нарушается всасывание и переваривание пищи:
- хромосомные нарушения;
- различные отклонения в физическом развитии;
- патологии эндокринной или центральной нервной системы;
- синдром приобретённого иммунодефицита (СПИД);
- болезни желудочно-кишечного тракта;
- пищевая аллергия;
- наследственные заболевания: лактазная недостаточность (непереносимость белка, содержащегося в молоке и молочных продуктах), целиакия (нарушение усвоения белка, который содержится злаках), муковисцидоз (нарушенная работа внутренних органов, вырабатывающих слизь).
Группу внешних факторов развития дистрофии формируют те обстоятельства, в результате которых ребёнок не получает необходимого для формирования нормального веса объёма питательных веществ, а также которые тем или иным образом тормозят процессы переваривания и усвоения пищи.
1. Пищевой фактор является основной причиной данной формы дистрофии. В случае с маленькими детьми расстройство развивается из-за нехватки грудного молока, неправильного выбора смеси или позднего введения прикорма. У детей более старшего возраста её провоцирует несбалансированный рацион, а также недостаточное количество калорий, белков, жиров или углеводов.
2. Токсический фактор. К ним относятся пищевые интоксикации, неблагоприятное действие плохой экологии, длительный приём лекарств.
3. Социальный фактор. Недостаточное внимание со стороны взрослых или частые ссоры родителей провоцируют стресс и могут вызывать развитие дистрофии.
Следует помнить о том, что основной причиной дистрофии у детей является неполноценное питание, которое приводит к недостаточному поступлению питательных веществ и энергии в организм, так называемая алиментарная дистрофия.
Классификация дистрофий у детей
- Невропатическая:
- масса тела в норме или умеренно снижена;
- длина тела тоже нормальная;
- психомоторное развитие соответствует возрасту;
- негативное отношение ко всему;
- чрезмерное возбуждение;
- снижение аппетита;
- нарушения сна.
- Нейродистрофическая:
- масса тела и длина ниже нормы;
- умеренное отставание в психомоторном развитии;
- может наблюдаться анорексия.
- Нейроэндокринная:
- пропорциональное выраженное снижение массы тела и длины с самого рождения;
- ярко выраженное отставание в физическом и психомоторном развитии;
- врождённые стигмы эмбриогенеза (малые аномалии развития).
- Энцефалопатическая:
- локальное повреждение мозга (микроцефалия);
- сильное отставание в физическом и психомоторном развитии;
- недоразвитие костной системы;
- гиповитаминоз;
- полная анорексия.
Дистрофия у детей включает в себя три основных варианта:
1. Гипотрофия – это недостаточность веса по отношению к росту. Она имеет три степени тяжести: I — дефицит массы тела составляет от 10 до 20%, II — от 20 до 30%, III – более 30%.
2. Гипостатура – это равномерный дефицит массы тела и роста по сравнению с возрастной нормой.
3. Паратрофия характеризуется избыточной массой тела, при этом рост может быть в пределах нормы.
В зависимости от периода возникновения выделяют врождённые, приобретённые и комбинированные дистрофии.
1. Врождённые (пренатальные) — уже с момента рождения ребёнок имеет нарушение обмена веществ, обусловленное патологиями беременности и внутриутробными пороками развития.
2. Приобретённые (постнатальные) — отклонения формируются вследствие неправильного питания, ухода или на фоне других заболеваний.
3. Комбинированные — развиваются под воздействием комплекса патологических факторов до и после рождения.
По механизму развития классифицируют первичные дистрофии, возникающие как самостоятельная патология, и вторичные, которые являются осложнением других заболеваний: недостаточности функции желудочно-кишечного тракта, дисбиоза (изменения микрофлоры) кишечника, нарушений обменных процессов.
Симптомы дистрофии у детей
Клиническая картина имеет особенности в зависимости от формы и степени тяжести заболевания.
При лёгкой форме гипотрофии
I степень отклонения от нормы можно выявить лишь при тщательном исследовании. В данном случае общее состояние ребёнка никак не страдает. Возможны следующие патологические изменения: снижение тургора (эластичности) кожи, истончение подкожно-жирового слоя на передней брюшной стенке.
Среднетяжёлая форма гипотрофии
II степень характеризуется вялостью и апатичностью ребёнка, ухудшением аппетита, незначительным отставанием в умственном развитии. Также наблюдается уменьшение тургора и сухость кожи, снижение мышечного тонуса и общей температуры тела. Нормальное количество подкожной жировой клетчатки остаётся лишь на лице, на других же участках тела она значительно истончена. Кроме того, возможно увеличение частоты дыхания и сердцебиения, нарушение стула. При данной форме нередко возникают сопутствующие заболевания (гаймориты, пневмонии, пиелонефрит и др.).
Тяжёлая форма гипотрофии
III степень проявляется сонливостью, повышенной возбудимостью и раздражительностью, отставанием в физическом и психическом развитии. Визуально отмечается бледность кожи, отсутствие на всех участках тела подкожной жировой клетчатки, «свисание» кожных складок и «старческое» лицо. Выявляются также мышечная атрофия на фоне повышенного тонуса, высыхание слизистых оболочек и роговицы, полная утрата тургора кожи. Значительно снижается температура тела, возникает недостаточность сердечно-сосудистой и дыхательной системы, дисфункция желудочно-кишечного тракта.
При гипостатуре наблюдается равномерное отставание в массе тела и росте ребёнка. Единственное отличие в том, что кожа и подкожно-жировой слой не подвергаются выраженным изменениям. Она, как правило, возникает вторично на фоне хронических заболеваний. Её развитие также нередко связано с определёнными переходными периодами развития ребёнка. Одним из таких периодов является первое полугодие жизни малыша, когда вводится докорм. Появление на втором году жизни данной патологии, прежде всего, связано с врождёнными хроническими заболеваниями. Таким образом, устранение причины приводит к постепенной нормализации роста.
Алиментарный маразм. Такое истощение, как правило, встречается у детей школьного возраста. При этом отмечается недостаток белков и калорий.
К основным и постоянным симптомам относят:
- дефицит массы тела достигает 60% от возрастной нормы;
- истощение подкожно-жирового слоя;
- уменьшение мышечной массы;
- кожа обтягивает все кости, на лице появляются морщины, и оно похоже на лицо старика;
- конечности становятся очень тонкими.
Кроме того, отмечается ряд патологических нарушений, вызванных белково-калорийной недостаточностью: ухудшение памяти, снижение работоспособности и умственно-познавательных способностей, падение остроты зрения, особенно в сумеречное время, повышенная ломкость кровеносных сосудов, в результате чего можно заметить на коже мелкоточечные кровоизлияния даже после лёгкого щипка.
Паратрофия зачастую развивается вследствие нерационального питания ребёнка. При этом отмечается умеренная адинамия и снижение тонуса мышц. Возможно беспричинное беспокойство. Дети старшего возраста жалуются на головные боли, одышку и повышенную утомляемость. Аппетит чаще всего снижен. Кожа бледная, подкожный жировой слой чрезмерно развит (особенно в области передней брюшной стенки и бёдер), однако, тургор кожи снижен. Часто при паратрофии наблюдается диспропорциональное телосложение.
Лечение дистрофии
Лечение зависит от степени тяжести и формы заболевания, однако, оно в любом случае должно быть комплексным.
Основой лечения при первичной дистрофии является диетотерапия, а также профилактика вторичных инфекций, поскольку при данном заболевании зачастую снижается иммунная защита организма, вследствие чего он может быть подвержен различным инфекционным заболеваниям.
Если же больному поставлен такой диагноз, как вторичная дистрофия, то лечение направлено в первую очередь на то заболевание, которое привело к возникновению нарушения обменных процессов в тканях.
Основным методом лечения дистрофии является коррекция рациона, главная цель которой — восстановление недостатка необходимых организму ресурсов. Кроме того, усвоение пищи из-за нарушенной функции пищеварения у такого пациента затруднено. Поэтому быстрое увеличение объёмов пищи может вызвать ухудшение состояния больного. В связи с этим диетотерапия состоит из трёх этапов, при которых необходимо соблюдать строгие правила.
Общие правила диетотерапии
1. Сокращение промежутков между приёмами пищи. Частота приёмов пищи при первой степени должна быть не менее семи раз в день, при второй степени — не менее восьми, а при третьей — минимум 10. Данные рекомендации применимы для первого этапа диеты.
2. Контроль питания. При наличии дистрофии у ребёнка необходимо контролировать реакцию его организма на потребляемую пищу. С этой целью следует завести дневник, в котором нужно отмечать количественный и качественный состав еды и вносить данные о мочеиспусканиях и стуле больного.
3. Регулярное взвешивание. С целью оценки эффективности лечения необходимо проводить взвешивание не менее трёх-четырёх раз в неделю. Диетотерапия считается действенной в том случае, если вес начинает увеличиваться со второго этапа на 25 – 30 грамм в день.
4. Регулярный анализ. При 2-й и 3-й степени заболевания нужно регулярно сдавать анализ кала (копрограмму). Он позволит оценить работу желудочно-кишечного тракта и при необходимости откорректировать диетотерапию.
Этапы диетотерапии
Первый этап (адаптационный) направлен на определение влияния различных продуктов на пищеварительную систему. При дистрофии первой степени он продолжается два-три дня, при второй степени — от трёх до пяти дней, при третьей — примерно семь дней. Чтобы определить то, насколько качественно усваиваются и перерабатываются потребляемые продукты, необходимо сократить рацион пациента.
Правила сокращения рациона следующие: при начальной форме заболевания он уменьшается на 30% от ежедневной нормы, при второй степени дистрофии объём потребляемой пищи должен быть меньше на 50%, при 3-й степени его уменьшают на 60 – 70%.
Под ежедневной нормой понимают суточный объём пищи здорового ребёнка, который высчитывается в зависимости от возраста, пола и веса.
Необходимое для функционирования организма количество питательных веществ возмещают путём увеличения объёмов потребляемой жидкости. С этой целью могут использоваться натуральные травяные чаи или овощные отвары. При тяжёлых же формах назначается внутривенное введение раствора белка (альбумина) или других питательных жидкостей.
Второй этап (репарационный). Его целью является постепенный перевод организма ребёнка на нормальный режим питания. При этом медленно увеличивается калорийность и объём потребляемой пищи. Качественный и количественный состав рациона при дистрофии определяется врачом. Он определяет количество белков, жиров и углеводов, необходимое для организма, принимая к сведению возраст и дефицит массы тела. Продолжительность второго этапа составляет приблизительно три недели.
Третий этап диетотерапии длится до восстановления нормального веса пациента и нормализации процессов пищеварения. Он характеризуется усиленным приёмом пищи, число приёмов при этом сокращается по сравнению со вторым этапом, а калорийность и количество продуктов увеличивается.
Для детей первых трёх месяцев рекомендуется грудное вскармливание. При выраженном дефиците веса следует использовать белково-минеральные обогатители грудного молока. Если же оно отсутствует, то ребёнка необходимо кормить адаптированными смесями. Вводить «взрослые» продукты в некоторых случаях рекомендуется на более ранних сроках.
Заключение
О профилактике данного заболевания нужно задуматься ещё на этапе планирования беременности. Каждой будущей маме необходимо вылечить все имеющиеся острые и хронические заболевания и отказаться от любых вредных привычек.
Уже после рождения ребёнка обязательно соблюдать все правила кормления и ухода за ним, регулярно посещать педиатра и контролировать все антропометрические показатели, а также своевременно лечить заболевания.
По окончании университета прошла интернатуру по направлению «Неонатология» в СамГМУ. После завершения профессиональной подготовки, и по настоящее время, работаю врачом-неонатологом в ГУЗ Городская клиническая больница №1 (Перинатальный центр) г. Ульяновск.
Оценка статьи
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Загрузка…
Источник


