Как вылечить килевидную деформацию
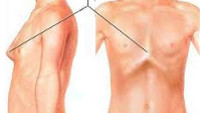
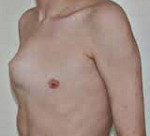
Килевидная грудная клетка – это патология, при которой передняя часть грудной клетки выступает, приобретая форму лодочного киля. Является врожденной аномалией, передается по наследству, проявляется по мере роста больного. Проявляется видимой деформацией передней части грудной клетки (ребер и грудины). Сама по себе не оказывает негативного влияния на работу внутренних органов, однако может сопровождаться сужением грудной клетки. Для уточнения диагноза, определения типа и степени деформации выполняют рентгенографию и КТ. Консервативное лечение малоэффективно. Для устранения косметического дефекта выполняются хирургические операции.
Общие сведения
Килевидная грудная клетка (килевидная деформация грудной клетки, куриная грудь, КГДК) – вторая по распространенности врожденная деформация грудной клетки после воронкообразной груди. Составляет около 7% от общего числа нарушений формы передней грудной стенки. Мужчины страдают в 4 раза чаще женщин. В 26% выявляется наследственная предрасположенность, в 15% отмечается сочетание с синдромом Марфана, врожденными пороками сердца, сколиозом и другими болезнями соединительной ткани. Лечение килевидной деформации грудной клетки осуществляют торакальные хирурги, а в небольших населенных пунктах, не имеющих торакальных центров – травматологи и ортопеды.

Килевидная грудная клетка
Причины
Килевидная грудная клетка – наследственный врожденный порок развития. В ряде случаев выявляется совместное наследование килевидной и воронкообразной груди, поэтому некоторые исследователи предполагают общую природу и механизм развития этих аномалий. Кроме того, достоверно установлена связь между наличием КДГК, телосложением пациентов и состоянием их соединительной ткани. В большинстве случаев больные с килевидной деформацией грудной клетки имеют высокий рост и астеническое телосложение.
У части пациентов патология грудной клетки сочетается с синдромом Марфана – системным заболеванием, обусловленным патологией соединительной ткани и включающим в себя долихостеномиелию (высокий рост), арахнодактилию (удлиненные паукообразные пальцы), недоразвитие жировой клетчатки, гипермобильность суставов, нарушения со стороны сердечно-сосудистой системы и органов зрения. Возможно также сочетание с врожденными пороками сердца и сколиотической деформацией позвоночника.
Патогенез
При рождении ребенка аномалия грудной клетки обычно малозаметна, однако по мере роста деформация прогрессирует, и со временем формируется косметический дефект, выраженность которого может сильно варьировать. Функциональные нарушения со стороны органов дыхания и кровообращения в первые годы жизни не выражены. Часть детей старшего возраста предъявляет жалобы на одышку, быструю утомляемость и сердцебиение при интенсивной физической нагрузке. При этом могут выявляться объективные нарушения: повышение минутного объема дыхания, снижение коэффициента потребления кислорода и жизненной емкости легких.
Перечисленные нарушения, как правило, обусловлены не самой деформацией, а сопутствующими особенностями (астеническим типом телосложения, суженной грудной клеткой, врожденными пороками сердца). В настоящее время большинство специалистов считают, что сама по себе килевидная грудь не влечет за собой негативных последствий в виде нарушения работы сердца и легких и является чисто косметическим дефектом.
Классификация
Существует большое количество классификаций КДГК, но самым полным и практически значимым является вариант Фокина и Баирова:
- Костальный тип. Искривление грудины отсутствует или слабо выражено и носит ротационный характер. Деформация формируется за счет изгиба реберных хрящей кпереди.
- Манубриокостальный тип. Рукоятка грудины вместе с 2-3 сочленяющимися реберными хрящами изогнута кпереди, а тело грудины с мечевидным отростком смещено кзади.
- Корпокостальный тип. Возможны два варианта. Первый – грудина дугообразно выгнута вперед в нижней и средней трети, реберные хрящи искривлены кнутри. Второй – грудина косо направлена вперед и книзу и максимально выпячена в нижней трети.
Может наблюдаться как симметричная, так и асимметричная деформация. Во втором случае из-за неправильного развития ребер грудина искривлена по оси.
Симптомы
Форма грудной клетки нарушена за счет выступающей вперед грудины, передняя часть груди выстоит вперед. У большинства больных хрящевые части IV-VIII ребер западают с одной или двух сторон. Обычно выявляется характерный разворот краев реберных дуг. Грудная клетка существенно увеличена в переднезаднем направлении, изменения переднезаднего размера при дыхательных экскурсиях уменьшены по сравнению с нормой или практически отсутствуют. Со стороны выглядит, как будто грудная клетка постоянно находится в состоянии вдоха.
Диагностика
Диагноз выставляется торакальным хирургом на основании данных осмотра, для уточнения типа деформации и выраженности изменений назначается рентгенография грудной клетки в боковой проекции и компьютерная томография. При подозрении на патологию со стороны сердца и легких проводятся необходимые исследования: спирография, ЭКГ, Эхо-КГ и т. д., назначаются консультации кардиолога и пульмонолога. При синдроме Марфана показано комплексное обследование, включающее в себя консультации ортопеда, кардиолога, пульмонолога, офтальмолога и невролога.
Лечение килевидной грудной клетки
Среди людей, далеких от медицины, распространено мнение, что килевидную деформацию грудной клетки можно исправить при помощи лечебной физкультуры, дыхательной гимнастики и физических упражнений. К сожалению, специалисты придерживаются другого мнения – восстановить нормальную форму грудной клетки можно только с использованием хирургических методик. Все остальные методы лишь улучшают физическую форму пациента (что также немаловажно, особенно при выраженной астении, наличии болезней соединительной ткани и патологии сердечно-сосудистой системы).
Исходя из вышесказанного, а также из того, что килевидная грудь является по большей части чисто косметическим дефектом, понятно, что оптимального результата при лечении данной патологии можно добиться, только определив приоритеты, имеющие наибольшее значение для конкретного больного. При одинаковом типе и степени деформации для одного пациента важнее будет восстановить нормальный психологический фон и самооценку, проведя операцию, для другого – улучшить общее состояние организма, назначив курс ЛФК и общеукрепляющего лечения.
Поскольку, в отличие от воронкообразной, килевидная деформация грудной клетки не оказывает явного негативного влияния на функционирование органов и систем больного, единственным показанием к хирургической коррекции является настоятельная потребность больного в устранении косметического дефекта. При этом врачи рекомендуют прибегать к оперативному лечению только в крайних случаях. Существует две основных хирургических методики лечения килевидной груди: малоинвазивное вмешательство по методу Абрамсона и операция по методу Марка Равича с открытым доступом.
При хирургическом вмешательстве по Равичу врач выполняет поперечный разрез под молочными железами/грудными мышцами и отсекает от мест прикрепления грудные мышцы и прямые мышцы живота. Затем резецирует реберные хрящи и сшивает оставшуюся надхрящницу, уменьшая межреберные промежутки и выводя грудину в физиологичное положение. При выраженной деформации дополнительно проводится клиновидная стернотомия.
Реже применяются открытые оперативные вмешательства по методу Кондрашина (поперечная стернотомия с резекцией области деформации и перемещением ребер), а также металлостернохондропластика по Тимощенко. В настоящее время, наряду с перечисленными традиционными методами все более популярной становится малоинвазивная операция по Абрамсону. При использовании этой методики врач производит два разреза длиной 3-4 см по бокам, подшивает к ребрам пластины и крепит к этим пластинам еще одну – выправляющую. Металлоконструкции удаляют через несколько лет, после полного исправления килевидной деформации и переформирования грудной клетки.
При наличии противопоказаний к операции, а также в случаях, когда пациент недоволен внешним видом своей грудной клетки, но не согласен на перечисленные хирургические вмешательства, предлагаются методы, позволяющие откорректировать эстетическое восприятие тела без исправления формы грудной клетки. Мужчинам рекомендуют накачать грудные мышцы, а женщинам – установить силиконовые импланты молочных желез. Это не устраняет деформацию, но делает ее менее заметной.
В последние годы ряд отечественных торакальных хирургов предлагает пациентам безоперационную коррекцию с использованием компрессионной системы Ферре. Эта методика может использоваться только в раннем возрасте, когда кости и хрящи еще достаточно гибкие, и предполагает ношение специального аппарата.
Стоит отметить, что данная система пока не сертифицирована в России, и аппараты приходится заказывать за рубежом. Еще одним недостатком этого метода является необходимость носить аппарат в течение нескольких лет. Дети достаточно тяжело переносят процедуру, и до завершения курса лечения «доходит» всего половина пациентов. К тому же, из-за длительного давления кожа в области грудины может истончаться и становиться излишне пигментированной.
Источник
В этой статье мы разберем причины возникновения килевидная деформация грудной клетки, степени патологии и методы лечения терапией и с помощью операции.
Что это такое
Эта патология представляет собой аномальное развитие костей грудной клетки. Очень редко заболевание нарушает работу внутренних органов, чаще представляет собой исключительно косметический дефект.
Из-за того, что грудина выступает вперед, эта болезнь также получила название «куриная грудь». Код по Международной классификации болезней [мкб 10]. Аномалия является врожденной, передается генетически. Ее проявления становятся более выраженными в период интенсивного роста человека, т.е. в подростковом возрасте. Окончательное формирование дефекта обычно заканчивается к совершеннолетию.
Согласно статистическим данным, болезнь чаще встречается у мужчин, чем у женщин. Совместно с ней у больных часто диагностируют синдром Марфана, искривление позвоночника, пороки сердца.
Этиология
Основной причинный фактор этой патологии – наследственная предрасположенность. Но не исключено, что заболевание связано также с рахитом в детском возрасте. Предполагается, что излишняя мягкость костной ткани не выдерживает нагрузки, когда тело пребывает в вертикальном положении, что и приводит к постепенной деформации. Куриная грудь при рахите встречается достаточно часто, поэтому лечение дефекта при этом диагнозе должно включать витаминотерапию.
Килевидная деформация у детей
Болезнь выявляется чаще всего в раннем детстве. Но в некоторых случаях симптомы малозаметны, поэтому она диагностируется в период интенсивного роста организма – в 11-13 лет.
Ухудшение работы дыхательной системы, кровообращения, сердца в первые годы ребенка отсутствуют. А вот деформация у подростков часто сопровождается:
- отдышкой;
- ишемией;
- потливостью;
- быстрой физической и умственной усталостью;
- тахикардией.
Все это проявляется при активной физической деятельности. Если симптомы беспокоят без физической нагрузки, то требуется срочное хирургическое вмешательство. Специалисты объясняют это не особенностями патологии, а тем, что больные имеют астенический тип телосложения: общая худощавость, узкая грудина, слабо развитая мускулатура.
Внешний дефект вызывает беспокойство и зачастую является преградой для нормальной социализации ребенка. В школе дети подвергаются насмешкам, что приводит к психическим нарушениям: замкнутости, стеснительности, робости, иногда агрессии.
Симптомы
Патология характеризуется существенным выдвижением передней поверхности грудины относительно нормы. Ее форма пребывает в приподнятом состоянии, как будто человек вдыхает воздух. Она практически не меняется при дыхательной экскурсии. Ее средняя часть выступает вперед, а ребра по краям западают, грудина приобретает вид киля водного судна. Отсюда и название деформации.
Поражаются в основном реберные дуги с 4 по 8 ряд, присутствует разворот их краев. Грудина увеличена в размерах.
Классификация
Болезнь классифицируется на 3 степени:
- Первая – косметический дефект слабо выражен. Дефект образуется за счет изгиба 2-3 реберных хрящей. Никаких нарушений со стороны сердечно-сосудистой, дыхательной систем нет.
- Вторая – сердце смещено до 3 см от нормального положения. Наибольший выступ грудины отмечается в средней и нижней трети. Сочетается с искривлениями реберных дуг.
- Третья – сердце смещено на более чем 3 см от нормального положения. Косметический дефект ярко выражен. Иногда сопровождается нарушением дыхательной функции и работы сердца, сосудов.
Диагностика
Диагностирование патологии осуществляется на основании визуального осмотра. Для уточнения особенностей деформации и степени ее выраженности дополнительно могут быть назначены:
- Рентгенография. Данные этого исследования помогают судить о степени и характере искривления. Осуществляется в двух проекциях: боковой и передне-задней. Позволяет определить, насколько увеличено загрудинное пространство, развернуто и смещено сердце, изогнуты реберные дуги, изменено положение легких. Метод не дает возможности оценить степень диспластических нарушений и особенности деформации хрящевой ткани.
- КТ. Высокоинформативный метод, который позволяет оценить соотношение передне-заднего размера деформации к фронтальному. Визуализирует внутренние органы, асимметрию деформации, костные патологии, повреждения грудной клетки, степень сдавливания легких, смещения сердца. Все эти данные помогают при проведении хирургического вмешательства.
Если присутствуют жалобы или подозрения на нарушение работы сердца, легких, то назначают дополнительные исследования: ЭхоКГ (УЗИ сердца), ЭКГ (исследование функции сердца), спирографию (исследование функции легких).
Лечение
Терапия назначается с учетом степени деформации. В начале болезни лечение возможно при помощи специальных ортопедических конструкций, в более запущенных формах необходимо оперативное вмешательство.
Лечение без операции
Физические упражнения
Деформация не поддается коррекции при помощи физических упражнений. Однако такое лечение поможет сделать грудную клетку более податливой и улучшит физическую форму пациента.
Т.к. при килевидной деформации очень часто наблюдается слабость мышц, ЛФК поможет избавиться от проблемы. Такой метод лечения является вспомогательным и проводить его рекомендуется на начальном этапе развития болезни, а также после хирургической коррекции грудной клетки.
Чтобы лечение было эффективным, его нужно согласовать со специалистом. Т.к. для каждого пациента подбираются индивидуальные методики, двигательный режим, дозировки, интенсивность физической нагрузки на основании общего состояния здоровья и сопутствующих симптомов.
Если деформация негативно влияет на работу внутренних органов и пациента беспокоит тахикардия, вегетативные расстройства, то проведение ЛФК необходимо проводить с осторожностью.
После того как пациенту будет подобран индивидуальный комплекс упражнений, для достижения выраженного терапевтического эффекта ЛФК рекомендуется сочетать с правильным питанием, различными дыхательными техниками, плаванием, массажем, физиотерапией.
Динамическая компрессионная система Ферре
Разработчиком компрессионной системы является детский хирург — Марсело Ферре, который имеет более 20 лет врачебной практики. Система разработана с целью устранения асимметрии грудины и коррекции искривления. Изготавливается по параметрам пациента. Состоит из:
- металлической пластины из сплава алюминия, которая подгоняется под выступающую часть грудины;
- поддерживающего механизма, который крепится сзади;
- устройства для измерения давления, которое регулирует силу фиксации и предотвращает повреждения кожи.
Система эффективна для применения в детском возрасте или в качестве комплексной терапии. Если пациенту более 20 лет, то добиться выраженного эффекта при помощи одной методики практически невозможно. Терапия хорошо переносится пациентами и не причиняет существенного дискомфорта.
В процессе коррекции искривления, требуется периодическая регулировка давления. Длительность лечения подбирается индивидуально. Если терапию начать в самом начале развития болезни, то есть возможность избежать операции.
Ортезы
Ортезы — это комплексное название медицинских приспособлений, предназначенных для коррекции анатомических особенностей опорно-двигательной системы. При килевидной деформации грудины это приспособление представляет собой корсет, фиксирующий в правильное анатомическое положение.
Терапевтическое действие достигается за счет сдавления выступающей части грудины. При постоянном ношении эти устройства постепенно устраняют искривление и улучшают внешний вид. Как и система Ферре, ортезы требует периодической корректировки давления и усиления фиксации.
Чтобы создаваемая компрессия не причиняла дискомфорт, в таких конструкциях предусмотрены эффективные расстегивающие системы, которые позволяют без труда осуществить регулировку натяжения самостоятельно без посторонней помощи.
Ортез на грудную клетку изготавливается индивидуально с учетом параметров выступающего участка и степени искривления. Для лечения килевидной деформации используются приборы в виде складного обруча, на котором зафиксированы металлические пластины, оказывающие терапевтическое действие. С другой стороны также имеется пластина, которая смягчает давление.
Ортопедические корсеты имеют противопоказания к ношению:
- систематический кашель, бронхиальная астма;
- контактные виды спорта;
- дерматиты, экземы, воспалительные процессы на коже;
- проблемы с кровотоком, сосудистой системой (например, варикозное расширение вен);
- первые дни послеоперационного периода и пр.
Лечение при помощи ортезов принесет результаты, если его начинать в раннем детстве или в подростковом возрасте, когда хрящевая и костная ткани гибкие и легко поддаются внешнему воздействию. Если искривления сильно выраженные, то добиться желаемого эффекта затруднительно. Носить приборы необходимо постоянно (минимум 12 часов в сутки) и, возможно, через полгода-год костные элементы грудины приобретут нормальную анатомическую форму.
Операция
Этот метод лечения остается самым действенным. Существует несколько способов коррекции искривлений, основные из которых: методы Равича, Абрамсона, Насса, Кондрашина, Тимощенко.
Метод Абрамсона
Считается малоинванзивной операцией. Практикуется часто, рекомендуется пациентам до 20 лет. Проводится под общей анестезией. На боковой поверхности грудной клетки хирург выполняет 2 небольших разреза (3-4 см). Затем через полихлорвиниловую трубку фиксирует на ребрах 2 небольшие металлические корректирующие пластины.
После чего крепит между ними пластину побольше, выпрямляющую, при помощи винтов с регулировкой (такое крепление дает возможность откорректировать силу давления). Она располагается перпендикулярно двум маленьким. Затем накладывает швы. Т.о. внутри грудной клетки создается давление, которое способствует правильному росту костной ткани.
Через несколько лет (2-4 года) после полной коррекции искривления металлоконструкции удаляют. Травматичность этой операции невысокая. Длительность стационарного пребывания в медицинском учреждении не превышает 5 дней. Через 2 недели пациент может вернуться к привычному образу жизни, но исключив некоторые физические нагрузки. Швы и шрамы после операции практически незаметны.
Метод Равича
Считается травматичным способом коррекции. Применяется редко. При оперативном вмешательстве хирург осуществляет поперечный разрез под молочными железами и отсекает от мест прикрепления мышечные ткани живота и груди. Затем проводится сегментарное иссечение реберных хрящей и сшивание оставшейся надхрящницы. Т.о. межреберные промежутки уменьшаются, грудная клетка выводится в нормальное физиологическое положение.
Если дефект сильно выражен, то дополнительно проводят корригирующую стернотомию. После операции требуется длительный восстановительный период, к тому же на коже остаются выраженные послеоперационные рубцы и шрамы.
Метод Кондрашина
Осуществляется через вертикальный разрез на передней поверхности грудины. Предусматривает клиновидную резекцию деформированных хрящей в месте перехода в костную ткань, парастернальную хондротомию. После чего осуществляется клиновидная стернотомия, пересекается мочевидный отросток. В конце реберные хрящи в области резекции сшивают, накладывают швы на грудину. Благодаря этой операции грудная клетка находится в состоянии гиперкоррекции.
Метод Тимощенко
У мальчиков выполняют один горизонтальный разрез под грудными мышцами, у девочек – 2, отслаивают кожу в области искривления. Затем разделяют грудные мышцы от искривленных реберных хрящей и удаляют последние, сохраняя надхрящницу. Т.о. ребро становится короче на несколько см.
Вверху искривления проводят стернотомию и крепят к ребрам металлическую изогнутую пластину, повторяющую нормальную форму грудной клетки. Через несколько месяцев металлическая конструкция удаляется.
Метод Насса
Т.к. килевидная деформация часто сочетается с воронкообразной, для лечения последней применяют метод Насса, он имеет сходства с методикой Абрамсона.
Процедура представляет собой малоинвазивное вмешательство. Проводится под общей анестезией. Была разработана Дональдом Нассом – детским торакальным хирургом в 1987 году. Результаты лечения этим методом имеют впечатляющие результаты – примерно 98 % пациентам удается устранить дефект, у остальных присутствует остаточное искривление, связанное с недостаточной эластичностью костной ткани.
Углубление при воронкообразной деформации компенсируется при помощи изогнутой металлической пластины, которую располагают вогнутой поверхностью вверх. Она фиксируется на ребрах при помощи длительно рассасывающихся шовных материалов, стальной проволоки или др. фиксаторов.
Операцию разрешено проводить пациентам любого возраста, но с учетом всех противопоказаний. Иногда возможны осложнения: гемоторакс, гидроторакс, отторжение пластины или ее смещение, пневмоторакс.
Лечение килевидной деформации — сложный и длительный процесс. На начальных этапах развития болезни допускается применение ортопедических конструкций, на более тяжелых стадиях эффективной будет только хирургическая операция.
Источник


