Как вылечить лимфому при вич

При ВИЧ лимфома — одно из самых частых злокачественных процессов и развивается буквально в 200 раз чаще, чем в прочих популяциях взрослых. При носительстве вируса иммунодефицита появление клинических признаков лимфомы свидетельствует о переходе инфекционного заболевания в терминальную стадию, когда значительно снижается численность иммунных клеток. Среди всех больных СПИД, страдающих злокачественными новообразованиями, пятая часть приходится на пациентов с лимфопролиферативным процессом.
Какие лимфомы развиваются при ВИЧ
Лимфомы многообразны, их десятки, но при вторичном иммунном дефиците возникают только несколько разновидностей.
Как правило, из десяти ВИЧ-пациентов с лимфопролиферативным процессом диагностируется:
- крупноклеточная В-лимфома — у половины;
- лимфома Беркитта — у трети;
- первичная лимфома ЦНС — головного мозга — только одна;
- болеет высоко агрессивной плазмобластной лимфомой тоже один.
По российской статистике на одного больного лимфомой Ходжкина приходится 13 страдающих другими неходжкинскими вариантами, не столь благоприятными по прогнозу.
На фоне нормального иммунитета — без признаков дефицита лимфома Беркитта чаще развивается в детском возрасте, взрослых пациентов с таким вариантом очень немного. Так же очень нечасто в клинической практике встречается и первичное поражение головного мозга.
При СПИД и Т-клеточные лимфомы — большая редкость, хотя именно Т-клетки становятся местом внедрения и воспроизводства вируса иммунодефицита.
Чем отличается течение лимфом при СПИД
Замечено, что СПИД-лимфомы агрессивнее аналогичных процессов у не инфицированных, ярче их клинические проявления и больше вероятность рецидива после успешной терапии.
Особенность лимфопролиферативных злокачественных процессов при ВИЧ и в преимущественно нетипичной локализации, когда опухолью поражена не только лимфатическая система, но и другие органы. У большинства пациентов скорость замещения опухолью нормальных тканей так высока, что болезнь диагностируется уже в продвинутой стадии.
Чаще всего при СПИД-лимфоме поражается желудочно-кишечный тракт, легкие, печень. Поражение лимфоидного аппарата кишечника, слизистая оболочка которого изобилует фолликулами, у больного без дефицита манифестирует переход давнего злокачественного процесса в стадию лейкоза, у ВИЧ-инфицированных с этого симптома может начинаться заболевание.
Для не компрометированных ВИЧ онкогематологических пациентов совсем не характерно изначальное поражение костного мозга или выстилающих внутренние полости серозных оболочек — плевры, брюшины и перикарда, что довольно часто отмечается у инфицированных в дебюте болезни.
У семи из десяти больных ВИЧ сосуществует с гепатитами В, С и D, что мешает полноценному лечению. Столь же часто в В-лимфоцитах «обитает» вызывающий мононуклеоз, рак носоглотки и желудка герпетический вирус Эпштейна-Барр, поддерживающий хроническое воспаление органов ЖКТ и ЦНС.

Как лечат лимфомы при ВИЧ
Тактику лечения злокачественной лимфомы определяет агрессивность процесса, который на раннем этапе может проявляться многообразием клинических симптомов с интоксикацией в виде высокой температуры, сильнейшей слабости и ночной потливости.
Все страдающие злокачественными новообразованиями ВИЧ-пациенты должны получать противовирусную терапию (ВААРТ), но у некоторых её приходится откладывать из-за необходимости спасения жизни, которой угрожает генерализованный злокачественный процесс, с помощью химиотерапии. Первый курс химиотерапии, как правило, оказывает позитивное действие, и тогда присоединяют ВААРТ.
Если состояние пациента и скорость прогрессии лимфопролиферативного заболевания позволяют, лечение начинается именно с ВААРТ, как минимум, двухнедельного курса до начала химиотерапии. Противовирусные препараты прописываются с перспективой пожизненного приёма.
При СПИД лимфомы лечатся также, как и у обычных пациентов, но не без особенностей. СПИД проявляется не только снижением иммунных клеток, но и развитием на этом фоне инфекций и воспалительных процессов, причиной которых становятся не патогенные для обычных людей микроорганизмы. Оппортунистические заболевания протекают тяжело, трудно лечатся и часто рецидивируют, что накладывает ограничения на схемы противоопухолевой терапии.
Какая химиотерапия проводится при СПИД-лимфоме
При злокачественных лимфомах рекомендуется проводить стандартную высокодозную химиотерапию с последующей пересадкой донорских стволовых клеток. Лучевая терапия не помощник химиотерапии, поскольку не повышает эффективность лечения ВИЧ-инфицированных.
Начать химиотерапию можно при наличии в миллилитре крови более двухсот CD4-лимфоцитов. Для применения в схемах химиотерапии ритуксимаба важно содержание CD4-лимфоцитов и отсутствие носительства хронического гепатита В.
Соблюдение стандартных доз цитостатиков и интервалов между инъекциями — залог успешности лечения. Недостаточность популяции клеток крови в процессе курсовой химиотерапии часто приводит к тяжёлой гематологической токсичности, поэтому невозможно обойтись без стимуляторов кроветворения и даже переливания компонентов крови.
Наличие оппортунистической инфекций не считается поводом для отмены химиотерапевтической программы, но в обязательном порядке для снижения побочных реакций учитывается взаимодействие лекарств друг с другом, и особенно входящих в ВААРТ противовирусных средств. Обязательны лекарственная «защита» от системного кандидоза, пневмоцистной пневмонии и регулярные обследования на туберкулез.
Всем пациентам проводится профилактика осложнений быстрого и массивного распада опухолевых очагов, в первую очередь — предотвращение «забивания» почечных канальцев разрушенными белками с развитием острой недостаточности, не избегают и диализа. Какие конкретно комбинации помогут пациенту, определяет морфологический вариант лимфомы.
Одному онкогематологу не справиться с таким объёмом медицинской помощи, с пациентом постоянно должен работать инфекционист и специалист по реабилитационным программам, диетолог и диагносты, вовремя выявляющие нежелательное и направляющие клинический вектор в правильную сторону.
Запись
на консультацию
круглосуточно
Список литературы:
- Барях Е.А., Кравченко С.К., Кременецкая А.М. /Лейкоз и лимфома Беркитта: клинические особенности, диагностические критерии, терапевтическая тактика// Онкогематология, 2010; № 2
- Пивник А.В., Туманова М.В., Серегин Н.В. с соавторами /Лимфомы у ВИЧ-инфицированных больных: обзор литературы// Клиническая онкогематология, 2014, № 7
- Покровский В.В., Ермак Т.Н., Беляева В.В./ ВИЧ-инфекция. Клиника, диагностика, лечение// М., 2003, Гэотар-Мед
- Ambinder R.F. /Epstein-Barr virus associated lymphoproliferations in the AIDS setting// EurJ. Cancer, 2010, № 37
- Boulanger E.,Gerard L., Gabarre J., et al./Prognostic factors and outcome of human herpesvirus 8-associated primary effusion lymphoma in patients with AIDS// J.ClinOncol, 2005, № 23
- Deeks S.G., Barré-Sinoussi F./Public health: Towards a cure for HIV// Nature, 2012; № 487
- Davis R. E., Ngo V.N., Lenz G., et al /Chronic active B-cell-receptor signalling in diffuse large B-cell lymphoma// Nature, 2008, № 463
Источник
студент ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский университет), РФ, г. Москва
Аннотация. Представлены обобщенные результаты изучения влияния вируса иммунодефицита человека на развитие у больного оппортунистических лимфом, отличий в патогенезе и клинической картине. Проанализированы современные исследования, особо значимые открытия в области клинической онкологии и инфекционных болезней.
Ключевые слова: ВИЧ-инфекция; лимфома; неходжкинские лимфомы; оппортунистические лимфомы; антиретровирусная терапия; онкология; инфекции; СПИД.
Введение. В ходе последних исследований учёные по всему миру пришли к выводу о влиянии вируса иммунодефицита человека на развитие у больного того или иного вида лимфомы. В случае возникновения данного заболевания у ВИЧ-инфицированной популяции было отмечено значительно более агрессивное течение болезни, чем в случае выявления патологии у ВИЧ-серонегативной популяции. Развитие заболевания происходит не под непосредственным влиянием вируса на организм, а в ходе угнетения противоопухолевого иммунитета, воздействия присоединяющихся оппортунистических инфекций, снижения реактивности всего организма в целом.
Типы лимфом. Согласно последним данным, по статистике у ВИЧ-инфицированных больных лимфома встречается в более чем 10% случаев, иногда болезнь протекает бессимптомно. Основные типы лимфом при ВИЧ:
· неходжкинские лимфомы, в том числе – низкой или высокой степени злокачественности;
· первичная лимфома ЦНС;
· иммунобластные лимфомы;
· не классифицируемые лимфомы;
· лимфома Беркитта;
· лимфома Ходжкина (болезнь Ходжкина, лимфогранулематоз);
· плазмоцитома.
Одними из наиболее часто диагностируемых лимфом у ВИЧ-инфицированных больных являются неходжкинские, которые в свою очередь подразделяются на судтипы и могут быть расположены по частоте встречаемости в следующем порядке:
1. В-клеточного происхождения (составляют 90% случаев);
2. Диффузные крупноклеточные (40-60%);
3. Беркитт-подобные (30-40%);
4. Первичная инфильтрация, полостные неходжкинские лимфомы (1-3%).
Патогенез. Как видно из диаграммы (Рисунок 1), основным фактором развития лимфомы при ВИЧ-инфекции является стимуляция В-клеточного компонента иммунитета на постоянном уровне как самим вирусом иммунодефицита человека, так и оппортунистическими инфекциями, которая непосредственно приводит к увеличению риска возникновения мутаций, приводящих к злокачественной трансформации клеток. Так же в развитии хронической стимуляции и пролиферации В-клеток определенное значение имеет нарушение регуляции синтеза цитокинов, в особенности – ИЛ-6 и ИЛ-10 (Рисунок 2).
Помимо хронической стимуляции, так же происходит нарушение апоптоза В‑клеток в результате разрушения дендритных клеток лимфатических узлов, что, в свою очередь, приводит к нарушению пролиферации В-клеток.
Немаловажное значение в развитии злокачественной опухоли лимфоидной ткани имеет либо активация протоонкогенов, либо угнетение генов опухолевой супрессии. Также данные процессы могут идти одновременно, что значительно ухудшает прогноз.
Клиническая картина. Различные авторы отмечают в своих работах явное агрессивное течение лимфом в сравнении с патогенезом данного заболевания у ВИЧ-серонегативной популяции, при этом заболевание развивается зачастую лишь на поздних стадиях инфекции и имеет свои отличительные особенности. Клинические же проявления обширны и многогранны, не имеют чёткой схемы развития. Приблизительно у 75-80% больных заболевание обнаруживается уже на IV стадии и имеет системные симптомы.
Основным симптомом, указывающим на развитие лимфомы, является увеличение лимфатических узлов, которые при этом будут безболезненными, неподвижными или малоподвижными и плотными.
Локализация очагов СПИД-ассоциированной лимфомы, согласно имеющимся данным [1] представлена в таблице 1.
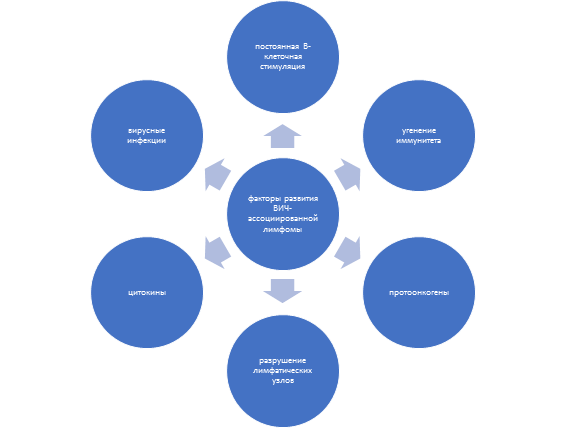
Рисунок 1. Основные факторы развития лимфомы при ВИЧ‑инфекции
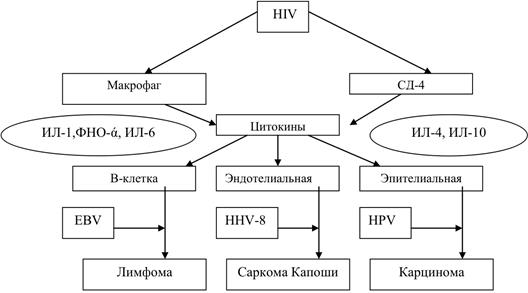
Рисунок 2. Схема патогенеза лимфом при ВИЧ-инфекции (Robert J. Biggar, Elaine S, 2006)
Таблица 1.
Локализация очагов СПИД-ассоциированной лимфомы
Локализация | Поражение, % |
Лимфатические узлы | 38 |
Лёгкие | 33 |
Печень | 33 |
Костный мозг | 30 |
Центральная нервная система | 27 |
Селезёнка | 23 |
Тонкая кишка | 22 |
Толстая кишка | 21 |
Прямая кишка | 21 |
При этом важно учитывать, что у некоторых пациентов наблюдаются мульфокальные поражения. Из данной таблицы можно сделать вывод, что наиболее частой локализацией поражений является именно желудочно-кишечный тракт, при этом у больных наблюдается потеря массы тела у 75% больных, зачастую заболевание осложняется перфорациями, кровотечениями, также возможно развитие непроходимости.
Диагностика. В случае подозрения на развитие лимфомы у ВИЧ-инфицированного пациента стоит прибегнуть к комплексу диагностических процедур, который включает:
· КТ, а именно – брюшной полости, шеи и грудной клетки, головного мозга;
· биопсия лимфатических узлов;
· костномозговая пункция, люмбальная пункция (если затронуты ЛОР-органы);
· поясничная пункция с цитологическим анализом СМЖ;
· анализ ликвора на содержание ДНК ВЭБ (ПЦР-диагностика);
· анализ крови на наличие антител к возбудителям различных инфекций (Toxo-, CMV, гепатиты В и С, туберкулёз, Lues-);
· общий анализ крови (лейкоцитарная формула, АСТ, АЛТ, билирубин, тромбоциты, ретикулоциты, ГГТ, ЛДГ);
· определение иммунного статуса и вирусной нагрузки.
Первым исследованием при подозрении на развитие данной онкологии является, безусловно, пункция увеличенных лимфатических узлов с гистологическим и иммунологическим исследованием, при этом болезнь зачастую диагностируется уже на поздних стадиях.
При прогнозировании течения заболевания важным критерием является уровень CD4+ лимфоцитов у больного: при уровне <100 клеток/мкл прогноз является неблагоприятным, так как пациенты с настолько выраженным иммунодефицитом имеют повышенный риск развития серьёзных оппортунистических инфекций. Помимо этого, прогноз ухудшает несвоевременная диагностика и, как следствие, назначение терапии.
Лечение. В лечении ВИЧ-ассоциированных лимфом особую роль играет именно высокоактивная антиретровирусная терапия (ВААРТ), благодаря которой удаётся эффективно увеличить число CD4-положительных лимфоцитов, что позволяет использовать полихимиотерапию в достаточной дозировке для грамотного лечения больных. До использования препаратов ВААРТ лечение больных СПИД-ассоциированными лимфомами было недостаточно эффективным вследствие невозможности применения полихимиотерапии в нужных дозах.
Именно применение ВААРТ вкупе с полихимиотерапией улучшает прогноз и повышает выживаемость вследствие грамотного взаимодействия препаратов нового поколения и их непосредственного влияния на организм.
Заключение. ВИЧ-инфекция по праву является одной из наиболее острых проблем современной медицины. Одним из доказательств данного факта является развитие у инфицированных больных такого онкологического заболевания, как лимфома. При этом, данный вид онкологии будет иметь отличный патогенез и прогноз в сравнении с лимфомами, возникающими у пациентов с ВИЧ-отрицательным статусом.
Несмотря на усовершенствование препаратов полихимиотерапии и высокоактивной антиретровирусной терапии, прогноз для пациентов до сих пор зачастую является неблагоприятным. Это связано, главным образом, с поздней диагностикой заболевания и возможным бессимптомным течением.
Список литературы:
1. ВИЧ-инфекция: пер. с англ. / Г. Либман; Харви Дж. Макадон. – М. : ГЭОТАР-Медиа, 2012. – 556 с.;
2. Бобкова М.Р. Иммунитет и ВИЧ-инфекция (популярные лекции). – М : Олимпия пресс, 2006. – 240 с.
3. Gerard L., Galicier L., Maillard A. et al Systemic non-Hodgkin’s lymphoma in HIV-infected patients with effective suppression of HIV replication: persistent occurrence but improved survival // J. Acquir. Immune Defic. Syndr. – 2002. – N 30 – P. 478 – 484.
4. Kaplan L.D. Current status of the treatment of HIV-associated lymphoma // Clin. Adv. Hematol. Oncol. – 2005. – N.3 – P. 28 – 29.
5. Straus D.J. HIV-associated lymphoma: promising new results, but with toxicity // Blood. – 2005. – N. 105. – P. 1842.
6. Покровский В.В., Ермак Т.Н., Беляева В.В. ВИЧ инфекция. Клиника, диагностика, лечение. – М. : ГЭОТАР-Медиа, 2003: 356–60.
7. ВИЧ-инфекция и СПИД: национальное руководство. Под. ред. В.В. Пок ровского. – М. : ГЭОТАР-Медиа, 2013. – 608 с.
8. Carbone A., Cesarman E., Spina M. HIV-associated lymphomas and gamma-herpesviruses. Blood 2009; 113(6): 1213–24.
9. Gisselbrecht C., Mounier N. Treatment of poor prognosis non-Hodgkin’s lymphoma. In: Education program of the 10th congress of the European hematology association, 2005: 160–5.
10. Mounier N., Spina M., Gabarre J. et al. AIDS-related non-Hodgkin lymphoma: final analysis of 485 patients treated with risk adapted intensive chemotherapy. Blood 2006; 107(10): 3832–40.
Источник
Лимфомы связанные с ВИЧ и с СПИД — клиника, лечениеВ настоящее время, развитие неходжкиновских лимфом (НХЛ) у ВИЧ-инфицированных лиц, рассматривается как одно из проявлений СПИДа. Введение в практику методов активной антиретровирусной терапии (ААРТ) привело к снижению частоты заболевания СПИДом и сопутствующими патологиями, включая некоторые виды НХЛ. Раньше риск развития лимфом у ВИЧ-инфицированных больных был в 60 раз выше, чем у неинфицированных. К этой категории относятся болезнь Ходжкина, лимфомы узлов, первичная лимфома ЦНС и первичная эффузионная лимфома. Обычно эти лимфомы представлены диффузными иммунобластными или мелкоклеточными лимфомами (похожими на лимфому Беркитта), а также другими диффузными крупноклеточными лимфомами. У больных также может развиваться Ki-1 анапластическая крупноклеточная лимфома, состоящая из В-клеток. В настоящее время иммунобластные лимфомы стали встречаться реже, в то время как число случаев лимфомы Беркитта и болезни Ходжкина не уменьшилось. Развитие первичной лимфомы ЦНС и эффузионной лимфомы связано с инфекцией ВЭБ. В клетках эффузионной лимфомы всегда обнаруживается геном ННV8. Обычно НХЛ развиваются у больных СПИД по прошествии 1-2 лет после заболевания, и при очень низком содержании в крови клеток, несущих маркер CD4. У большинства больных опухолевый процесс носит распространенный характер и сопровождается поражением внутренних структур. Поражение ЦНС наблюдается в 40% случаев, костного мозга — в 35%, желудочно-кишечного тракта — в 25%. Остальные органы и структуры поражаются реже. Мелкоклеточные лимфомы как правило развиваются в ЦНС и в костном могзе, а крупноклеточный тип — в органах желудочно-кишечного тракта. Опухоли, вызванные ВЭБ, особенно часто возникают в мозговых оболочках, костном мозге, носовых синусах и яичках. В этих случаях необходимо обследовать ЦНС. Показано, что по мере увеличения продолжительности жизни больных СПИДом (после лечения антибиотиками), у одной трети из них развиваются НХЛ. Все более важную роль, особенно у наркоманов, начинает играть сопутствующая инфекция HTLV-1. При лекарственном лечении выживаемость больных увеличивается. Гематологическую токсичность можно снизить при введении гранулоцитарного колониеобразующего фактора, но подавление иммунитета остается серьезной проблемой. У больных СПИДом эффективность лечения относительно невелика, и их средняя выживаемость составляет порядка 6 месяцев. К числу факторов неблагоприятного прогноза относятся заболевание СПИДом до диагносцирования НХЛ, плохое общее состояние больного, низкий уровень клеток, обладающих антигеном CD4, а также обширное распространение опухолевого процесса. Если лимфомы развиваются у незараженных СПИДом больных с нормальной иммунной системой, то назначение им химиотерапевтических препаратов в полной дозе, приводит к более продолжительной ремиссии заболевания. КТ органов грудной клетки при лимфоме у больного ВИЧ — Также рекомендуем «Неходжкинские лимфомы детей — частота, причины» Оглавление темы «Лимфомы»:
|
Источник


