Как вылечить морбидное ожирение

Согласно ВОЗ, избыточная масса тела классифицируется на 3 степени. Самой последней и, соответственно, наиболее опасной является морбидное ожирение. Человек с таким диагнозом очень ограничен в движении, имеет ряд сопутствующих заболеваний, среди которых могут оказаться смертельные. Патология тяжело поддаётся даже хирургическому лечению. Всем, кто попадает в группу риска, очень важно понимать, что это такое и как избежать подобного недуга, своевременно занимаясь его профилактикой.
Сущность заболевания

Согласно медицинским данным, морбидное ожирение — это заболевание, при котором масса тела превышает свой нормальный показатель более чем на 45 кг. Абсолютное значение — ИМТ > 40. Это уже далеко не эстетический недостаток, а серьёзная, угрожающая не только здоровью, но и жизни человека патология.
При этом в организме наблюдается разрастание подкожного слоя за счёт увеличения жировой ткани в самых разных частях тела. Его форма может напоминать грушу или яблоко с неприятными на вид складками.
По данным статистики, ожирения морбидного типа диагностируются более чем у 5% взрослых в развитых странах. Лидером по показателям является США.
Происхождение названия. Термин «морбидный» восходит к латинскому слову «morbus», которое переводится как «болезнь». Этот факт лишний раз доказывает, что данная патология не относится к эстетическим проблемам, а является серьёзным заболеванием.
Причины
Не так давно морбидная форма ожирения считалась генетическим заболеванием. Однако в последнее время всё чаще отсутствует привязка к наследственности. На первый план выходит образ жизни без двигательной активности и неправильное питание. И это далеко не все причины патологического набора веса. К ним также могут относиться:
- количество потребляемых калорий во много раз превышает количество расходуемых;
- заболевания поджелудочной железы или печени;
- употребление в больших количествах легкоусвояемых углеводов, которые содержатся в сладостях, выпечке, газировке, фастфудах;
- минимум физической активности или полное её отсутствие;
- постоянные стрессы, привычка «заедать» каждую проблему;
- хроническая усталость;
- недосыпания;
- наследственность.
В большинстве случаев ожирение является следствием сразу нескольких таких факторов, которые тесно взаимосвязаны между собой.
Симптомы
Врачи ставят диагноз морбидного ожирения преимущественно по показателям ИМТ и результатам различных лабораторных диагностик (липидограмма, анализы на гормоны и т. д.). О данном заболевании говорят при наличии следующих симптомов и признаков:
- патологическое увеличение веса и ИМТ по сравнению с нормальными показателями в несколько раз;
- отказ от физической активности из-за проблем с передвижением;
- повышенное потоотделение;
- одышка;
- диагностирование различных проблем, связанных с функционированием внутренних органов;
- психологические проблемы, продиктованные внутренними комплексами из-за внешнего вида, ограничение в общении;
- нездоровая зависимость от еды, постоянное увеличение частоты приёмов и объёма пищи;
- заболевания, связанные с репродуктивной сферой.
Чтобы самостоятельно контролировать вес, нужно уметь высчитывать индекс массы по формуле: I (индекс) = m (вес в кг) / h2 (рост в м). Если получившийся результат превышает 40, это и есть главный симптом морбидного ожирения. Хотя и из этого правила могут быть исключения. Такой показатель может быть у спортсменов-бодибилдеров. Однако он свидетельствует не об избытке жира в организме, а о нарощенной мышечной массе.
Лечение
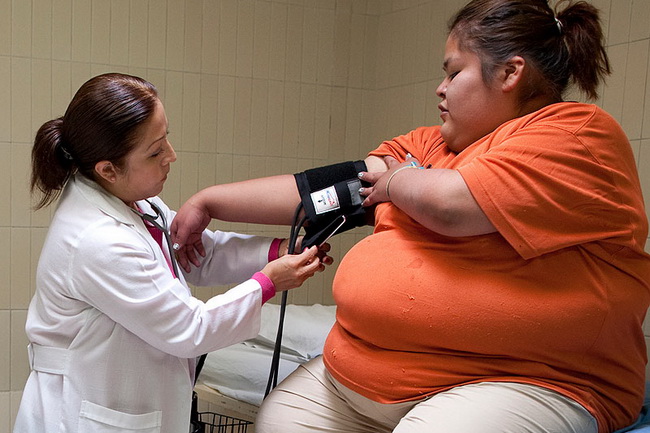
Есть мнение, что единственное эффективное лечение морбидного ожирения — хирургическое вмешательство. Действительно, на первый взгляд может показаться, что при весе в 150 кг и больше, никакие диеты и тренажёры не помогут. Однако это в корне неверный подход. Грамотный врач порекомендует именно комплексное решение проблемы и, если нет явной угрозы для жизни, постарается обойтись на первых порах без операции. Вопрос в том, как часто это срабатывает.
Питание
Без нормализации питания любая операция даст лишь временный эффект. С пациентом должен работать профессиональный диетолог, который поможет расписать меню на каждый день в соответствии с его индивидуальными особенностями. Общие рекомендации давать сложно, потому что рацион людей, которые весят 130 и 200 кг, будет в корне отличаться. Но основные принципы здорового питания должны стать нормой для всех:
- исключение вредных продуктов из рациона: жирного, сладкого, кетчупа, майонеза, копчёностей, чипсов, алкоголя, газировки, сахара, мучного, очень солёного;
- меню должно быть сбалансированным, т. е. в нём должны присутствовать и белки, и жиры, и углеводы;
- приёмов пищи должно быть 5-6 в день;
- на завтрак лучше есть углеводные продукты (каши, макароны), во второй половине дня — белковые (нежирное мясо, рыбу, яйца);
- в рационе обязательно должны присутствовать свежие фрукты и овощи в достаточном количестве;
- обильное питьё;
- из напитков отдать предпочтение зелёному чаю без сахара, свежевыжатым фруктовым и овощным сокам;
- суточное потребление калорий не должно превышать 1 600;
- 2 раза в месяц (а кому-то и 1 раз в неделю) рекомендуется устраивать разгрузочные дни.
Меню для строгой диеты
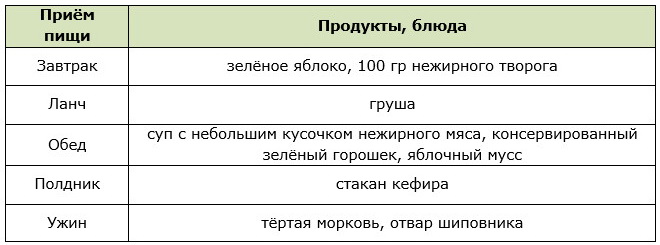
Меню для щадящей диеты

Варианты разгрузочных дней:
- молочный — разрешается съесть за день до 1,5 кг молочных продуктов, жирность которых не превышает 1,5%;
- яблочный — 1,5 кг фруктов;
- овощной — 1 кг однотипных овощей.
Без остальных способов лечения диеты могут оказаться совершенно бесполезными.
Дополнительные мероприятия
Людям, страдающим морбидным ожирением, очень трудно изменить свой образ жизни. Это связано, прежде всего, с их внутренними комплексами. Раньше большую часть свободного времени они провели, сидя на любимом диване, а тут им надо вставать и выходить в люди. А в обществе, как известно, осуждается такая конституция тела. И всё-таки без спорта и элементарных прогулок не обойтись. Надо хотя бы постараться встать на путь изменений:
- по утрам делать зарядку;
- заниматься плаванием с постоянным контролем пульса и давления;
- как можно больше ходить, отказавшись от автомобиля;
- спать не менее 8 часов;
- постоянно проветривать помещения;
- лечить стрессовые состояния;
- отказаться от вредных привычек.
На данном этапе пациентам приходится много работать с психологами. Регулярные консультации позволяют избавиться от внутренних комплексов и не обращать внимания не людей, которые любят поиздеваться над теми, кто страдает от избыточного веса.
Читайте также: Психосоматика ожирения
Медикаментозные препараты
Настоящим спасением зачастую становится медикаментозное лечение. Все назначаемые при таком диагнозе препараты можно разделить на 2 большие группы.
- Периферического действия
Основное назначение — снижение активности желудочно-кишечных липаз. Результат — уменьшение количества жиров и плохого холестерина. Такие лекарства обеспечивают организму нехватку энергии, и для её восполнения ему приходится перерабатывать жировую ткань, что ведёт к потере веса.
Преимущества препаратов: назначаются независимо от возраста, безвредны для других органов, так как работают только в кишечнике.
Недостатки: побочные эффекты — неприятные выделения из ануса, метеоризм, частые испражнения, недержание каловых масс.
Названия: Орлистат, Ксеникал.
- Центрального действия
Такие препараты блокируют ингибиторы коры головного мозга, отвечающие за голод. Человек его просто не будет испытывать, что сделает процесс похудения естественным. Он сможет отказаться от вредных продуктов без сожаления и всякого дискомфорта.
Преимущество: высокая эффективность в сочетании с другими методиками лечения.
Недостатки: многочисленные противопоказания, среди которых — заболевания, сопровождающие ожирение.
Названия: Фентермин, Сибутрамин, Фепранон, Регенон, Флуоксетин, Мирапонт, Дезопимон.
Народные средства
В некоторых источниках предлагают лечить данное заболевание народными средствами:
- для очищения кишечника и улучшения его моторики, снижения аппетита — отвары и настои из ромашки аптечной, берёзовых почек, бессмертника, зверобоя;
- в качестве слабительных — сенна, чернослив, курага;
- для снижения аппетита — эфирные масла розмарина, фенхеля, имбиря и лимона.
Принимать все эти настои и отвары можно только с разрешения врача в качестве дополнительной терапии к основной. Вопрос лишь в том, будет ли от этого толк. При такой массе тела все эти травы зачастую оказываются неэффективными.
Хирургическое вмешательство
Хирургическая коррекция веса предполагает проведение следующих операций:
- бандажирование желудка — его разделение на 2 части (в виде песочных часов), что позволяет контролировать собственный аппетит;
- баллонное уменьшение объёма желудка — в ЖКТ встраивается баллон, позволяющий потреблять меньшие порции;
- шунтирование желудка — непредсказуемая операция, предполагающая существенное сокращение его объёма;
- билиопанкреатическое шунтирование — самая сложная операция, удаление значительной части тонкого кишечника.
Именно хирургические методы лечения считаются наиболее эффективными при морбидном ожирении.
Осложнения
Ускоренное увеличение жировой ткани приводит к серьёзным осложнениям в плане здоровья. Врачам приходится заниматься устранением основной патологии и попутно назначать лечение последствий морбидного ожирения, потому что некоторые из них опасны для жизни и в любой момент могут закончиться летальным исходом.
Метаболические осложнения:
- атеросклероз;
- гипертония;
- заболевания поджелудочной железы;
- нарушение гормонального фона;
- онкология;
- почечная недостаточность;
- сахарный диабет II типа.
Механические осложнения:
- апноэ;
- бесплодие;
- боли в суставах;
- депрессия;
- импотенция;
- проблемы психологического характера;
- риск внезапной смерти;
- самоизоляция;
- трудности с дыханием.
Профилактика

В связи с тем, что и само ожирение, и его последствия лечатся с большим трудом и никто не может гарантировать эффективность того или иного терапевтического метода, огромное значение приобретает профилактика. Для её проведения нужно предпринимать следующие меры.
- Рацион должен быть сбалансированным, питание — здоровым.
- Подвижный образ жизни.
- Регулярные занятия спортом.
- Положительный настрой, бодрость духа.
- Постоянный контроль собственного веса.
- Ежегодные медицинские обследования.
- Лечение любых возникающих заболеваний.
Профилактику нужно проводить при диагностировании ожирения I и II степеней, а также при наличии наследственной предрасположенности.
Особые случаи
Особого внимания морбидная степень ожирения требует в следующих случаях.
- Беременность
Очень опасное сочетание — морбидное ожирение и беременность. Чудо уже то, что женщина с таким избыточным весом смогла зачать ребёнка. Выносить его шансов не так уж и много, потому что заболевание может спровоцировать и остановку сердца, и гипертонический криз, и дыхательный спазм, и многие другие состояния, опасные для жизни мамы и малыша. Поэтому таким пациенткам нередко рекомендуют прервать беременность на ранних сроках. В ином случае придётся все 9 месяцев находиться под неусыпным наблюдением врачей, соблюдать диету и выполнять посильные упражнения.
Вам может быть интересно: Ожирение и беременность
- Различия у мужчин и женщин
Чаще всего патология диагностируется у женщин, что продиктовано особенностями организма и образом жизни. Во-первых, им приходится испытать несколько гормональных всплесков (половое созревание, беременность, лактация, менопауза, климакс). Во-вторых, представительницы прекрасного пола больше подвержены стрессам и депрессиям, заедая их вкусными, но очень вредными продуктами. Оба этих фактора приводят к такому опасному заболеванию.
- У детей
Что касается морбидного ожирения у детей, здесь вина возлагается на родителей, которые должны следить за весом ребёнка, начиная с самого рождения. Если у взрослых проблему всё-таки можно решить хирургическим вмешательством, то подросткам подобные операции чаще всего противопоказаны.
В детском возрасте развивается синдром дефицита удовольствия, который ведёт к компульсивному перееданию. В школе такой ребёнок становится объектом насмешек и издевательств. Результат — формирование внутренних комплексов, осознанная изоляция от общества, развитие тревожности, появление фобий. Заниженная самооценка негативно сказывается на усвоении учебного материала. Всё это в итоге приводит к депрессии.
Морбидное ожирение — очень серьёзное заболевание, чреватое не только осложнениями в плане здоровья. Оно уменьшает продолжительность жизни и настолько сильно сбивает работу внутренних органов и систем, что в любой момент может закончиться летальным исходом. При этом лечению поддаётся с трудом даже при использовании самых инновационных и эффективных методик. Поэтому так важно своевременно предупредить патологию.
Источник
Над статьей доктора
Хитарьян А. Г.
работали
литературный редактор
Елена Бережная,
научный редактор
Сергей Федосов
Дата публикации 13 февраля 2018 г.Обновлено 17 октября 2019 г.
Определение болезни. Причины заболевания
Ожирение является одной из величайших проблем общественного здравоохранения в XXI веке. Оно является причиной более 5% всех смертей в год во всем мире. Его глобальный экономический ущерб составляет примерно 2 триллиона долларов в год, что соответствует 2,8% мирового внутреннего валового продукта (ВВП). В настоящее время более 2,1 миллиарда человек, что составляет примерно 30% мирового населения, страдают избыточным весом или ожирением. [1]Более тревожным является тот факт, что если распространение ожирения будет продолжаться по текущей траектории, то почти половина взрослого населения мира к 2030 году будет иметь избыточный вес или ожирение.
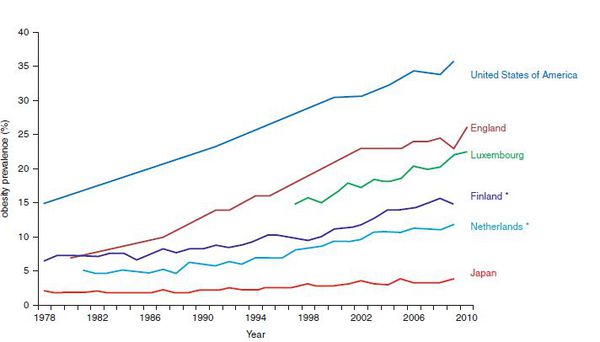
Ожирение определяется как избыток жира в организме (увеличение размера и/или количества жировых клеток) относительно массы тела.[2] Клинически, ожирение определяется на основе индекса массы тела (ИМТ). ИМТ от 25 до 29,9 кг/м2 называется избыточным весом, ИМТ 30 кг/м2 или более классифицируется как ожирение (см. таблицу).[3] Тяжелое, или ожирение III степени, определяется как ИМТ 40 кг/м2 или более с/или без значимой сопутствующей патологии. Этот термин также используется для лиц с ИМТ от 30 до 39,9 кг/м2, которые имеют значимые сопутствующие заболевания.[4] ИМТ, равное или превышающее 50 кг/м2, называется суперожирением.[5]
На основании ИМТ ожирение делится на 3 степени, а риск сопутствующих заболеваний увеличивается от I до III степени.
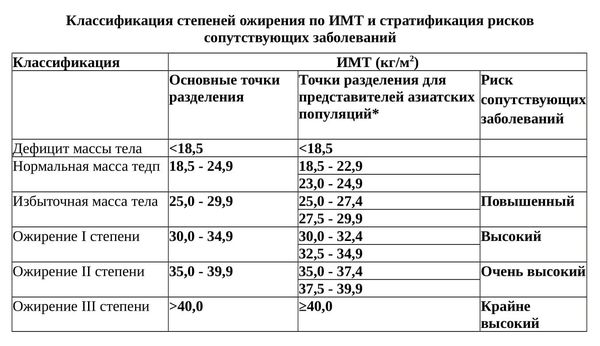
*Классификация для представителей азиатских популяций остается такой же, как и международная классификация, но с позиции мероприятий общественного здравоохранения точками разделения для осуществления оперативных вмешательств являются 23, 27,5, 32,5 и 37,5.[6]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы морбидного ожирения
Наиболее частыми ассоциированными с ожирением заболеваниями являются:
- сахарный диабет 2 типа;
- гипертоническая болезнь;
- синдром ночного апноэ;
- острое нарушение мозгового кровообращения;
- дислипидемия;
- рак щитовидной железы;
- неалкогольный жировой гепатоз и др.
По данным всемирной организации здравоохранения (ВОЗ), избыточный вес увеличивает риск развития некоторых неинфекционных заболеваний: диабета, рака, болезней опорно-двигательной и сердечно-сосудистой систем.[7] В большинстве европейских стран в 80% случаев сахарного диабета 2 типа, 35% ишемической болезни сердца и 55% гипертонической болезни среди взрослого населения так или иначе связаны с ожирением. Помимо указанных, лечение и других связанных с ожирением заболеваний (остеоартроз, синдром ночного апноэ, бесплодие, депрессия, желчнокаменная болезнь и др.) требует существенных финансовых затрат.[8]
Патогенез морбидного ожирения
Если получаемая от еды и питья энергия превышает затрачиваемую организмом путем обмена веществ и физической активности, избыток хранится в виде жира; если дисбаланс сохраняется в течение долгого времени, то в конечном итоге это может привести к ожирению. Сложное взаимодействие генетических и экологических факторов определяет возраст начала и тяжесть ожирения. Знание регуляции энергетического баланса имеет огромное значение для понимания патогенеза ожирения.
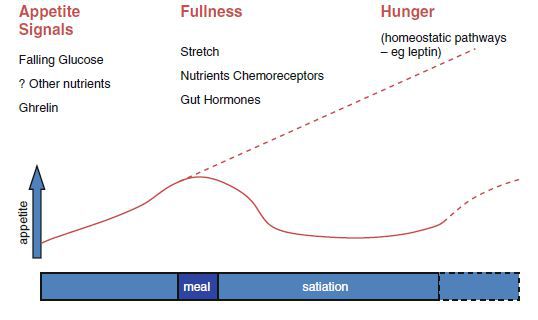
У людей существует жесткая регуляция энергетического баланса; однако имеющаяся тенденция набирать вес в течение всей взрослой жизни, порядка 1 кг в год, подтверждает тот факт, что механизмы баланса энергетического обмена развивались в первую очередь для защиты от потери веса. Потребление пищи и затраты энергии находятся под контролем центральной нервной системы. Существуют афферентные сигналы, возникающие из желудочно-кишечного тракта, печени и жировой ткани, которые регулируют потребление энергии, а также эфферентные нейрогуморальные сигналы, влияющие на пищеварение и метаболизм пищи. Центральная нервная система (ЦНС) регулирует энергетический обмен, определяя метаболический статус от различных нейрогуморальных сигналов и тем самым контролируя потребление энергии. Однако вид, запах, осязание и память о продуктах, а также социальная ситуация также влияют на эти системы. В ЦНС имеется по меньшей мере 50 различных нейротрансмиттеров, реагирующих на циркулирующие в крови питательные и нейрогуморальные сигналы. Они определяют чувство голода и сытости, а также влияют на скорость обмена веществ. В общем, сигналы, которые увеличивают потребление пищи, имеют тенденцию к снижению скорости метаболизма и наоборот.
Голод развивается частично в ответ на снижение концентрации определённых питательных веществ, таких как глюкоза, жирные кислоты и аминокислоты, а также изменения циркулирующих концентраций гормонов. Грелин, выделяемый преимущественно желудком между приемами пищи, стимулирует пищевое поведение. Грелин был идентифицирован в желудке крысы как фактор, стимулирующий секрецию гормона роста (ГР).[2] После еды концентрация питательных веществ и определённых гормонов насыщения, таких как холецистокинин, глюкагоноподобный пептид-1 (ГПП-1), панкреатический полипептид (ПП), оксинтомодулин и пептид YY, увеличивается, в то время как голодные сигналы от блуждающего нерва уменьшаются, что приводит к отключению чувства голода и стимулированию чувства насыщения. Эти нейроэндокринные сигналы из кишечника образуют часть цепи кишечник-мозг, которая играет ведущую роль в регуляции аппетита.
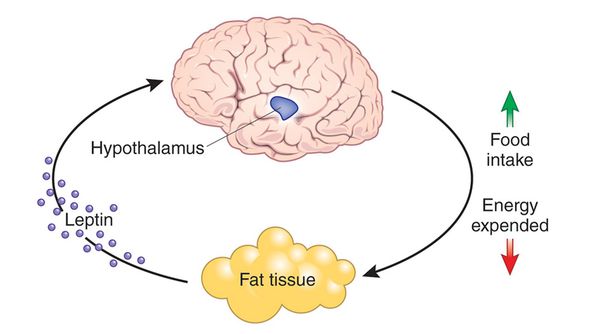
Следующим гормоном, играющим важную роль в регуляции энергетического обмена, является лептин. Лептин был обнаружен у мышей с унаследованным синдромом тяжелого ожирения; эти мыши имели дефект в гене, кодирующем лептин, поэтому не были способны синтезировать гормон в жировой ткани.[13] Лептин активно переносится в ЦНС, где он связывается с рецептором OB-Rb, преимущественно в дугообразном ядре гипоталамуса.[14] Когда масса жировой ткани уменьшается и концентрация лептина снижается, увеличивается секреция нейропептида Y (пептид с 36 аминокислотами, который в высоких концентрациях находится в гипоталамусе).[15] Это приводит к стимуляции приёма пищи и снижению термогенеза. Хотя в ответ на избыток энергии организм отключает некоторые сигналы голода и увеличивает термогенез, обратные механизмы относительно слабы.
Инсулин и глюкокортикоиды могут также действовать как модулирующие факторы в энергетическом обмене. Применение глюкокортикоидов стимулирует аппетит, в то время как их недостаток снижает аппетит и вызывает потерю веса. Было установлено, что инсулин снижает аппетит при инъекции непосредственно в ЦНС у подопытных животных, но является анаболическим в периферических тканях, что приводит к увеличению веса. Глюкагоноподобный пептид-1 (ГПП-1) является одним из инкретиновых гормонов, секретируемых кишечником в ответ на прием пищи. Доказано, что применение различных аналогов ГПП-1 для лечения сахарного диабета 2 типа достоверно приводит к значительной потере веса у этих пациентов.
Существуют мощные механизмы гомеостаза энергии, которые способствуют увеличению веса тела; в то время как эволюционных механизмов снижения потребления пищи или сжигания лишних калорий в виде тепла практически нет.
Классификация и стадии развития морбидного ожирения
Первичное (экзогенно-конституциональное ожирение, алиментарно-конституциональное):
- по женскому типу, или гиноидное (ягодично-бедренное, нижний тип);
- по мужскому типу, или андроидное (абдоминальное, висцеральное, верхний тип).
Вторичное (симптоматическое) ожирение:
- с установленным генетическим нарушением (в том числе в составе известных генетических синдромов с полиорганным поражением);
- церебральное (адипозогенитальная дистрофия, синдром Пехкранца–Бабинского–Фрелиха):
а) опухоли головного мозга;
б) инфекционные заболевания, диссеминация системных поражений;
в) на фоне психических заболеваний;
- эндокринное:
- ятрогенное (обусловленное приемом ряда лекарственных средств).
Осложнения морбидного ожирения
Продолжительность жизни людей, страдающих ожирением, укорачивается на 5-20 лет в зависимости от пола, возраста и национальности.[9]
Диагностика морбидного ожирения
Как уже говорилось ранее в нашей статье, основным методом диагностики ожирения является определение индекса массы тела. Наряду с определением ИМТ существует множество не менее интересных и заслуживающих внимания способов диагностики ожирения.
Окружность талии (ОТ) и соотношение талии и бедер (Т/Б) являются простыми и наиболее часто используемыми индикаторами распределения жира. ОТ является показателем массы висцерального жира и риска заболеваний у лиц с ИМТ менее 35 кг/м2. Если ИМТ составляет 35 кг/м2 и более, ОТ незначительно добавляет к абсолютной мере риска осложнений, определяемого ИМТ. Таким образом, ОТ и соотношение Т/Б обычно не измеряются у пациентов с ИМТ более 35 кг/м2. Увеличение окружности талии более 102 см у мужчин и более 88 см у женщин коррелируют с факторами риска сердечно-сосудистых заболеваний, гипергликемии и гиперлипидемии.[16] Таким образом, благодаря своей большей простоте определение ОТ было признано полезным критерием для оценки ожирения.
Калиперометрия представляет собой измерение толщины кожно-жировой складки на определённых участках тела с помощью специальных устройств — калиперов. Измерение толщины кожно-жировой складки является недорогим и простым в использовании методом. Однако результаты, зависящие от умений и техники врача, а также от правильно выбранного и измеренного участка, являются субъективными. Кроме того, этот метод имеет присущие недостатки, поскольку он основан на двух предположениях; одно из них заключается в том, что толщина подкожного жира отражает постоянную долю общего жира в организме, а второе заключается в том, что участок, выбранный для измерения, представляет собой среднюю толщину измеряемого жира. Для большей точности результатов калипер должен быть точно калиброван, а рабочие поверхности должны иметь определенное постоянное давление на кожно-жировую складку.
Биоэлектрический импедансный анализ измеряет импеданс (сопротивление) потока электрического тока через жидкости организма. Сопротивление низкое в тощей массе, где содержится внутри- и внеклеточная жидкость и электролиты, и высокое в жировой ткани. Следовательно, импеданс пропорционален объему воды тела. Биоимпедансометрия — хорошая альтернатива для измерения процентного содержания жира в организме, когда жировая ткань находится в пределах нормальных отложений. Тем не менее, биоимпедансометрия имеет тенденцию переоценивать процент жировой ткани у худых людей и недооценивать процент жира у пациентов с ожирением.[17]
Сканирование с использованием двухэнергетической рентгеновской абсорбциометрии (DEXA) является полезным и точным методом оценки состава тела. В настоящее время DEXA-сканирование занимает приблизительно 5-20 минут.[18] Его способность исследовать состав тела во всем организме и отдельных сегментах тела также полезна для определения распределения жира и региональной минеральной плотности костей.
Лечение морбидного ожирения
Оптимальным считается постепенное снижение массы тела (не более чем 0,5–1 кг в неделю), направленное в большей степени на компенсацию сопутствующих метаболических и гормональных нарушений, чем на улучшение антропометрических показателей. Клинически значимым считают снижение массы тела более 10% от исходной. Целевые уровни показателей метаболизма:
- уровень глюкозы в плазме натощак — не более 5,5 ммоль/л;
- АД — не более 140/90 мм рт.ст.;
- ХС ЛПВП — более 1,03 ммоль/л у мужчин и более 1,29 ммоль/л у женщин;
- общий ХС — не более 5,2 ммоль/л;
- триглицериды — не более 1,7 ммоль/л.
Весь период лечения делится на два этапа: снижения (3–6 мес.) и стабилизации (6–12 мес.) массы тела.
Немедикаментозное лечение
Включает диетотерапию, физические нагрузки и психотерапию. Рекомендуемая ВОЗ система питания предполагает снижение общей калорийности и ограничение потребления жира до 25–30% общей калорийности рациона.
Физиологическая суточная потребность энергии (в ккал) для женщин/мужчин:
• 18–30 лет:
(0,0621 × массу тела, кг + 2,0357) × 240/(0,0630 × массу тела, кг + 2,8957) × 240;
• 31–60 лет:
(0,0342 × массу тела, кг + 3,5377) × 240/(0,0484 × массу тела, кг + 3,6534) × 240;
• старше 60 лет:
(0,0377 × массу тела, кг + 2,7545) × 240/(0,0491 × массу тела, кг + 2,4587) × 240.
При низком уровне физической активности полученный результат умножают на коэффициент 1,1; умеренном — на 1,3; высоком — на 1,5.
Для снижения избыточной массы тела полученное значение рекомендуется уменьшить на 20%. В случае исходного потребления больным более 3000 ккал в сутки проводится постепенное снижение калорийности суточного рациона на 300–500 ккал в неделю до достижения рассчитанной индивидуальной нормы суточного потребления калорий. Не рекомендуется сокращение калорийности суточного рациона у женщин менее 1200 ккал, а у мужчин — менее 1500 ккал в сутки.
Упрощенная методика расчета энергоемкости суточного рациона: 22 ккал на 1 кг массы тела. Рекомендуется частое (4-5 раз) дробное питание — 3 основных и 1-2 дополнительных приема пищи. Последний прием пищи необходимо осуществлять за 4 часа до отхода ко сну, при этом калорийность ужина не должна превышать 20% общей суточной нормы калорий. Необходимо сбалансировать питание по содержанию белков (15%), жиров (25–30%) и углеводов (55–60%).
Обязательной составляющей лечения ожирения является увеличение физической нагрузки. Предусмотрено включение аэробных физических упражнений (быстрая ходьба, легкий бег) как для снижения массы тела, так и для его дальнейшего поддержания. Всем больным рекомендуется выполнять упражнения не менее 40 минут в день, 5 раз в неделю, пульс во время нагрузки должен быть 100–120 ударов в минуту, при появлении одышки темп упражнения необходимо замедлить.
Медикаментозное лечение
Показано при неэффективности немедикаментозных методов лечения, либо снижении массы тела менее чем на 5% в течение трех месяцев лечения. Лекарственные средства, снижающие массу тела, не назначают беременным и в период лактации, детям и больным старше 65 лет. Наиболее распространенными препаратами являются сибутрамин и орлистат.
Орлистат назначают по 1 капсуле 3 раз в день, с основными приемами пищи. Длительность приема — более 3 мес. Доказана безопасность применения в течение 4 лет.
Сибутрамин (запрещен в США и ряде Европейских стран) принимают по 1 капсуле в первой половине дня. Длительность приема — не менее трех месяцев. Безопасность применения доказана в течение 2 лет.[19]
Однако, несмотря на проведенное лечение, консервативная терапия, включающая немедикаментозные и медикаментозные методы лечения, не может гарантировать долгосрочного снижения массы тела. В среднем только 10% больных с ожирением достигают целевых уровней показателей метаболизма и могут сохранить полученный результат более 24 мес. Существует четкая корреляционная связь между степенью ожирения и возможностью достичь целевого уровня метаболических показателей. Так, при ожирении 1 степени, 32,5% населения могут достичь и сохранить целевые уровни обмена веществ в течение 24 мес., при ИМТ более 50 кг/м2 этот показатель без применения хирургических методик равен 0,5-0,7%.
Хирургическое лечение
Хирургическое лечение ожирения является единственной мерой, доказавшей свою эффективность в снижении избыточной массы тела у больных морбидным ожирением на длительный промежуток времени (более 15 лет). Такое снижение массы тела хорошо сочетается с прекрасным положительным эффектом в лечении различного рода метаболических нарушений и в частности сахарного диабета 2 типа.
В последнее десятилетие количество выполняемых бариатрических операций увеличилось в разы. Это в первую очередь связано с увеличением числа больных, страдающих ожирением, с другой стороны, хирургические методы лечения ожирения нашли свое признание среди врачей нехирургического профиля. Бариатрическая/метаболическая хирургия с недавних пор входит в национальные клинические рекомендации по лечению сахарного диабета 2 типа. Хирургические методы лечения эффективны, позволяют добиться программированной потери избыточной массы тела и стойкой ремиссии сопутствующих коморбидных заболеваний.
Наиболее популярными методами в бариатрической/метаболической хирургии являются:
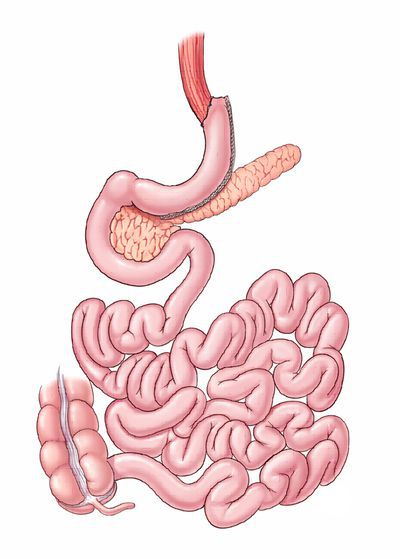
- лапароскопическое гастрошунтирование по Ру
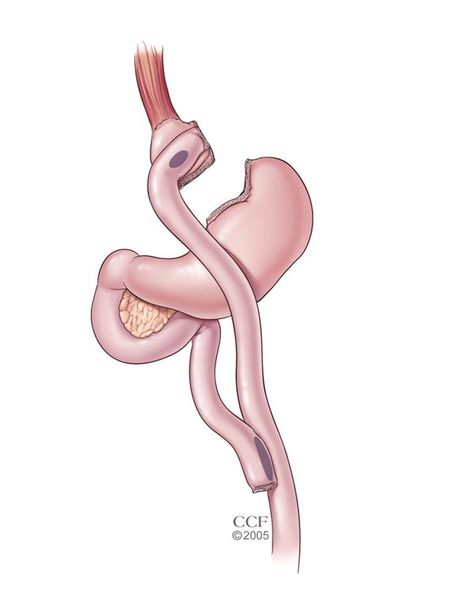
- продольная резекция желудка
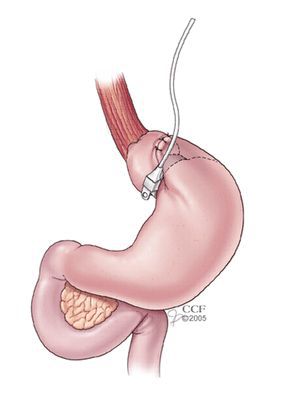
- бандажирование желудка
- билиопанкреатическое шунтирование
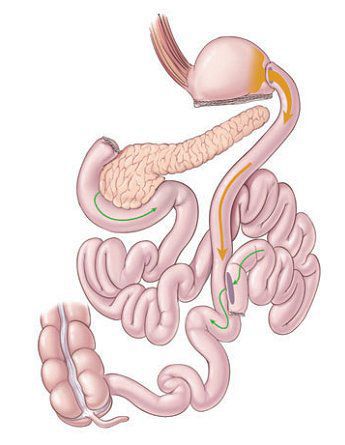
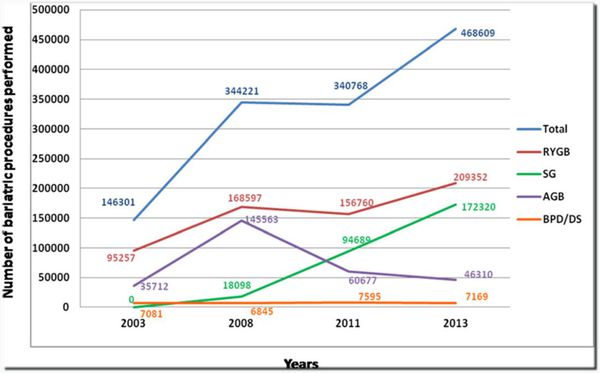
Показания к выполнению бариатрических операций:
- Бариатрическая/метаболическая хирургия является обоснованным методом лечения пациентов с ожирением III класса (ИМТ ≥40 кг/м2) независимо от качества контроля сопутствующих патологий, а также у тех пациентов с ожирением II класса (ИМТ 35,0-39,9 кг/м2), у которых не удается добиться адекватного контроля гликемии за счет коррекции образа жизни и применения оптимальной медикаментозной терапии.
- Бариатрическую/метаболическую хирургию также следует рассматривать в качестве способа лечения СД2 у пациентов с ожирением I класса (ИМТ 30,0-34,9 кг/м2) и с недостаточным контролем гликемии, несмотря на медикаментозное лечение с помощью пероральных или инъекционных лекарственных средств (включая инсулин).
- Все пороговые значения ИМТ следует пересматривать с учетом генеалогии пациента. Например, у пациентов, которые являются выходцами из Азии, верхние значения показателей ИМТ следует уменьшать на 2,5 кг/м2.
- Возраст пациента от 18 до 60 лет
- Стабильное/устойчивое ожирение в течение более пяти лет.
- Неудовлетворительные результаты после пищевой или лекарственной диеты в течение одного года.
- Отсутствие иной эндокринной патологии.
- Понимание и удовлетворительный настрой пациента.
- Отсутствие алкогольной или наркотической зависимости.
- Допустимый риск оперативного вмешательства.
Многие бариатрические хирургические процедуры являются эффективным способом снижения массы тела. Применение тех из них, которые включают более расширенные хирургические вмешательства, такие как RYGB, обычно ведет к более значительному снижению массы тела и к более глубоким изменениям метаболизма (по крайней мере, в начальных стадиях), чем применение менее инвазивных процедур, таких как LAGB. RYGB оказывает влияние на гормональную среду внутренних органов и вызывает ранние, не связанные с изменением массы, улучшения контроля гликемии при сахарном диабете 2 типа. Не до конца ясно, насколько устойчивы данные изменения и насколько фундаментальный эффект они оказывают на движущие механизмы, лежащие в основе сахарного диабета 2 типа. В более длительные сроки основным благоприятным эффектом может быть снижение массы тела.[20]
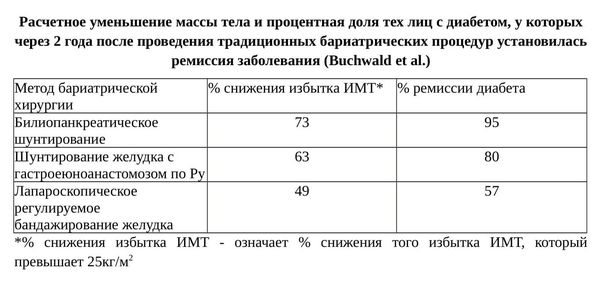
Прогноз. Профилактика
По результатам систематического обзора литературы, проведенного Buchwald et al., сообщалось, что у большинства пациентов, перенесших бариатрическое хирургическое вмешательство, течение сахарного диабета улучшается или наступает его ремиссия. Те процедуры, применение которых вело к большему уменьшению избыточной массы тела, характеризовались и большей частотой наступления ремиссии.
Источник


