Как вылечить наджелудочковую тахикардию
Наджелудочковая (суправентрикулярная) тахикардия – это повышение частоты сердечных сокращений более 120-150 ударов в минуту, при котором источником сердечного ритма служит не синусовый узел, а любой другой участок миокарда, располагающийся выше желудочков. Среди всех пароксизмальных тахикардий такой вариант аритмии наиболее благоприятный.
Приступ наджелудочковой тахикардии обычно не превышает нескольких суток и часто купируется самостоятельно. Постоянная наджелудочковая форма встречается крайне редко, поэтому правильнее такую патологию расценивать в качестве пароксизма.
Классификация
Наджелудочковая тахикардия в зависимости от источника ритма делится на предсердную и предсердно-желудочковую (атриовентрикулярную) формы. Во втором случае регулярные нервные импульсы, распространяющиеся по всему сердцу, генерируются в предсердно-желудочковом узле.
Согласно международной классификации выделяют тахикардии с узким комплексом QRS и широким QRS. Наджелудочковые формы делятся на 2 вида по такому же принципу.
Узкий QRS-комплекс на ЭКГ формируется при нормальном прохождении нервного импульса от предсердия к желудочкам через атриовентрикулярный (АВ) узел. Все тахикардии с широким QRS подразумевают возникновение и функционирование патологического предсердно-желудочкового очага проведения. Нервный сигнал проходит минуя АВ-соединение. Из-за расширенного QRS-комплекса такие аритмии на электрокардиограмме довольно тяжело отличить от желудочкового ритма с увеличенной частотой сердечных сокращений (ЧСС), поэтому купирование приступа проводится точно так же, как при желудочковой тахикардии.
Распространенность патологии
Согласно мировым наблюдениям, наджелудочковая тахикардия встречается у 0,2-0,3 % населения. Женщины в два раза чаще страдают этой патологией.
В 80 % случаев пароксизмы возникают у людей старше 60-65 лет. У 20 человек из ста заболевших диагностируются предсердные формы. Остальные 80 % страдают предсердно-желудочковыми пароксизмальными тахикардиями.
Причины наджелудочковой тахикардии
Ведущими этиологическими факторами патологии выступают органические повреждения миокарда. К ним относятся различные склеротические, воспалительные и дистрофические изменения ткани. Данные состояния чаще возникают при хронической ишемической болезни сердца (ИБС), некоторых пороках и иных кардиопатиях.
Развитие суправентрикулярной тахикардии возможно при наличии аномальных путей проведения нервного сигнала к желудочкам от предсердий (к примеру, WPW-синдром).
По всей вероятности, несмотря на отрицания многих авторов, существуют нейрогенные формы пароксизмальной наджелудочковой тахикардии. Такая форма нарушения ритма может возникнуть при повышенной активации симпатической нервной системы во время избыточной психоэмоциональной нагрузки.
Механические воздействия на сердечную мышцу в некоторых случаях также являются виновниками возникновения тахиаритмий. Это встречается при наличии в полостях сердца спаек или дополнительных хорд.
В молодом возрасте часто невозможно определение причины наджелудочковых пароксизмов. Вероятно, это связано с изменениями в сердечной мышце, которые не изучены, либо не определены инструментальными методами исследования. Однако, такие случаи расцениваются как идиопатические (эссенциальные) тахикардии.
В редких случаях основной причиной наджелудочковой тахикардии является тиреотоксикоз (реакция организма на повышенный уровень гормонов щитовидной железы). Ввиду того, что это заболевание может создать некоторые препятствия в назначении противоаритмического лечения, анализ на гормоны необходимо выполнить в любом случае.
Механизм возникновения тахикардий
В основе патогенеза наджелудочковой тахикардии лежит изменение структурных элементов миокарда и активация пусковых факторов. К последним относятся нарушения электролитного состава, изменение растяжимости миокарда, ишемия и действие некоторых лекарственных препаратов.
Ведущие механизмы развития пароксизмальных наджелудочковых тахикардий:
- Повышение автоматизма отдельных клеток, расположенных на всем пути проводящей системы сердца с триггерным механизмом. Такой вариант патогенеза встречается редко.
- Механизм re-entry. В этом случае происходит круговое распространение волны возбуждения с повторным входом (основной механизм развития наджелудочковой тахикардии).
Два вышеописанных механизма могут существовать при нарушении электрической однородности (гомогенности) мышечных клеток сердца и клеток проводящей системы. В подавляющем большинстве случаев межпредсердный пучок Бахмана и элементы АВ-узла способствуют возникновению аномального проведения нервного импульса. Гетерогенность вышеописанных клеток обусловлена генетически и объясняется различием работы ионных каналов.
Клинические проявления и возможные осложнения
Субъективные ощущения человека с наджелудочковой тахикардией весьма разнообразны и зависят от степени выраженности заболевания. При частоте сердечных сокращений до 130 — 140 ударов в минуту и короткой продолжительности приступа пациенты могут вообще не ощущать никаких нарушений и не знать о пароксизме. Если ЧСС достигает 180-200 ударов в минуту, больные в основном жалуются на тошноту, головокружение или общую слабость. В отличие от синусовой тахикардии, при данной патологии вегетативные симптомы в виде озноба или потливости выражены в меньшей степени.
Все клинические проявления напрямую зависят от вида суправентрикулярной тахикардии, реакции организма на нее и сопутствующих заболеваний (особенно болезни сердца). Однако, общим симптомом практически всех пароксизмальных наджелудочковых тахикардий является ощущение учащенного или усиленного сердцебиения.
Возможные клинические проявления у больных с поражением сердечно-сосудистой системы:
- обмороки (примерно в 15 % случаев);
- боли в области сердца (чаще у больных с ИБС);
- одышка и острая недостаточность кровообращения со всевозможными осложнениями;
- сердечно сосудистая недостаточность (при длительном течении приступа);
- кардиогенный шок (в случае возникновения пароксизма на фоне инфаркта миокарда или застойной кардиомиопатии).
Пароксизмальная наджелудочковая тахикардия может проявляться абсолютно по-разному даже у людей одного и того же возраста, пола и состояния здоровья организма. У одного больного кратковременные приступы случаются ежемесячно/ежегодно. Другой же пациент может лишь единожды в жизни перенести длительный пароксизмальный приступ без вреда для здоровья. Существует много промежуточных вариантов заболевания относительно вышеописанных примеров.
Диагностика
Заподозрить у себя такое заболевание должен человек, у которого без особых на то причин резко начинается и точно так же резко заканчивается либо ощущение учащенного сердцебиения, либо приступы головокружения или одышки. Для подтверждения диагноза достаточно изучить жалобы пациента, выслушать работу сердца и снять ЭКГ.
При выслушивании работы сердца обычным фонендоскопом можно определить ритмичное учащенное сердцебиение. При ЧСС, превышающей 150 ударов в минуту, сразу же исключается вариант синусовой тахикардии. Если же частота сокращений сердца более 200 ударов, то и желудочковая тахикардия также маловероятна. Но таких данных недостаточно, т.к. в вышеописанный диапазон ЧСС может входить и трепетание предсердий, и правильная форма мерцательной аритмии.
Косвенными признаками наджелудочковой тахикардии являются:
- частый слабый пульс, неподдающийся точному подсчету;
- снижение артериального давления;
- затрудненное дыхание.
Основу диагностики всех пароксизмальных наджелудочковых тахикардий составляет ЭКГ-исследование и Холтеровское мониторирование. Иногда приходится прибегать к таким методам, как ЧПСС (чреспищеводная стимуляция сердца) и нагрузочные ЭКГ-пробы. Реже, при крайней необходимости, проводят ЭФИ (внутрисердечное электрофизиологическое исследование).
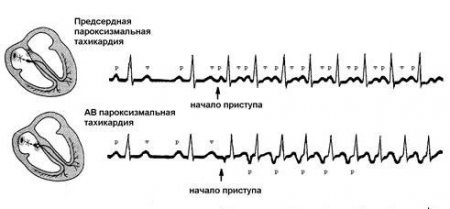
 Результаты ЭКГ исследования при разных видах наджелудочковой тахикардии
Результаты ЭКГ исследования при разных видах наджелудочковой тахикардии
Основными признаками наджелудочковой тахикардии на ЭКГ является повышение ЧСС больше нормы с отсутствием зубцов P. Иногда зубцы могут быть двухфазными или деформированными, однако, из-за частых желудочковых QRS-комплексов их обнаружить не удается.
Существует 3 основные патологии, с которыми важно провести дифференциальную диагностику классической наджелудочковой аритмии:
- Синдром слабости синусового узла (СССУ). В случае не обнаружения существующего заболевания купирование и дальнейшее лечение пароксизмальной тахикардии может быть опасным.
- Желудочковая тахикардия (при ней желудочковые комплексы очень похожи на таковые при QRS-расширенной наджелудочковой тахикардии).
- Синдромы предвозбуждения желудочков. (в т.ч. WPW-синдром).
Лечение наджелудочковой тахикардии
Лечение полностью зависит от формы тахикардии, длительности приступов, их частоты, осложнений заболевания и сопутствующей патологии. Наджелудочковый пароксизм должен быть купирован на месте. Для этого обязателен вызов скорой медицинской помощи. При отсутствии эффекта или развитии осложнений в виде сердечно-сосудистой недостаточности или острого нарушения сердечного кровообращения показана срочная госпитализация.
Направление на стационарное лечение в плановом порядке получают пациенты с часто рецидивирующими пароксизмами. Таким больным проводится углубленное обследование и решение вопроса о хирургическом лечении.
Купирование пароксизма наджелудочковой тахикардии
При данном варианте тахикардии достаточно эффективны вагусные пробы:
- проба Вальсальвы — натуживание с одновременной задержкой дыхания (самая эффективная);
- проба Ашнера – надавливание на глазные яблоки в течение короткого промежутка времени, не превышающего 5-10 секунд;
- массаж каротидного синуса (область сонной артерии на шее);
- опускание лица в холодную воду;
- глубокое дыхание;
- приседание на корточки.
Эти способы купирования приступа нужно применять с осторожностью, т.к. при перенесенном инсульте, тяжелой форме сердечной недостаточности, глаукоме или СССУ данные манипуляции могут нанести вред здоровью.
Часто вышеописанные действия неэффективны, поэтому приходиться прибегать к восстановлению нормального сердцебиения при помощи лекарственных препаратов, электроимпульсной терапии (ЭИТ) или чреспищеводной стимуляции сердца. Последний вариант применяют при непереносимости антиаритмических препаратов или при тахикардии с водителем ритма из АВ-соединения.
Для правильного выбора способа лечения желательно определить конкретную форму наджелудочковой тахикардии. В связи с тем, что на практике довольно часто существует экстренная необходимость в купировании приступа «сию минуту» и нет времени для дифдиагностики, ритм восстанавливается согласно алгоритмам, разработанным Министерством Здравоохранения.
Для предупреждения рецидивов пароксизмальной суправентрикулярной тахикардии применяют сердечные гликозиды и антиаритмические препараты. Дозировку подбирают индивидуально. Нередко в качестве противорецидивного препарата применяют то же лекарственное вещество, которым удачно купировался пароксизм.
Основу лечения составляют бета-блокаторы. К ним относятся: анаприлин, метопролол, бисопролол, атенолол. Для лучшего эффекта и с целью снижения дозировки эти лекарственные вещества используют совместно с антиаритмическими препаратами. Исключение составляет верапамил (данный препарат высокоэффективен для купирования пароксизмов, однако, его необоснованное сочетание с вышеописанными препаратами крайне опасно).
С осторожностью нужно подходить и к лечению тахикардии при наличии WPW-синдрома. В этом случае в большинстве вариантов также запрещено применять верапамил, а сердечные гликозиды стоит использовать с особой осторожностью.
Помимо этого, доказана эффективность и других противоаритмических препаратов, которые назначают последовательно в зависимости от тяжести и купируемости пароксизмов:
- соталол,
- пропафенон,
- этацизин,
- дизопирамид,
- хинидин,
- амиодарон,
- новокаинамид.
Параллельно приему противорецидивных препаратов исключается применение любых лекарственных веществ, способных вызвать тахикардию. Нежелательно также употреблять крепкий чай, кофе, алкоголь.
В тяжелых случаях и при частых рецидивах показано хирургическое лечение. Существует два подхода:
- Разрушение дополнительных проводящих путей химическим, электрическим, лазерным или другим способом.
- Имплантация кардиостимуляторов или мини-дефибрилляторов.
Прогноз
При эссенциальной пароксизмальной наджелудочковой тахикардии прогноз чаще благоприятный, хотя полное излечение случается довольно редко. Суправентрикулярные тахикардии, возникающие на фоне сердечной патологии, более опасны для организма. При правильном лечении высока вероятность его эффективности. Полное излечение также невозможно.
Профилактика
Специфического предупреждения возникновения наджелудочковой тахикардии не существует. Первичная профилактика – недопущение основного заболевания, вызывающего пароксизмы. К вторичной профилактике можно отнести адекватную терапию патологии, провоцирующей приступы наджелудочковой тахикардии.
Таким образом, наджелудочковая тахикардия в большинстве случаев представляет собой неотложное состояние, при котором требуется экстренная помощь медицинских специалистов.
Источник
Цели лечения
Лечение наджелудочковых тахикардий преследует две основные цели — купирование пароксизма наджелудочковой тахикардии и предупреждение возникновения последующих пароксизмов.
Показания к госпитализации
Возникновение пароксизма наджелудочковой тахикардии, сопровождающегося потерей сознания, нарушениями гемодинамики, симптомами ишемии миокарда. Госпитализация нужна также в случае проведения внутрисердечного электрофизиологического исследования для решения о проведении хирургического лечения или радиочастотной аблации (РЧА).
Немедикаментозное лечение
Какие-либо специфические диетические рекомендации в отношении пациентов с наджелудочковыми тахикардиями отсутствуют. Однако, если пароксизмы наджелудочковой тахикардии возникают на фоне употребления алкоголя, чая, кофе или курения, эти факторы рекомендуют исключить или существенно ограничить. То же самое применимо к физическим нагрузкам. Если последние провоцируют пароксизмы наджелудочковой тахикардии, следует избегать чрезмерных физических усилий и интенсивных занятий спортом.
Медикаментозное лечение
В большинстве случаев лечение наджелудочковой тахикардии направлено на основное заболевание. Так, при синусовой тахикардии необходима коррекция анемии, тиреотоксикоза, сердечной или дыхательной недостаточности. Кроме того, показана отмена или снижение дозы препаратов, вызывающих тахикардию (бета-адреномиметики, холинолитики, эуфиллин). В том случае, когда синусовая тахикардия возникает вследствие панических атак или невротических расстройств, нужны консультация психиатра и назначение соответствующей психотропной терапии. Назначение препаратов, урежающих синусовый ритм, без коррекции основной патологии может ухудшить состояние пациента (например, при анемии). При предсердной тахикардии, обусловленной передозировкой сердечных гликозидов, показана их отмена.
При упорном характере синусовой тахикардии (например, при тиреотоксикозе или в случае непароксизмальной синусовой тахикардии) показано назначение бета-адреноблокаторов, недигидропиридиновых антагонистов кальция (верапамила и дилтиазема) или селективного ингибитора тока синусового узла ивабрадина.
При тахикардиях, связанных с передозировкой сердечных гликозидов, показаны назначение постельного режима (для уменьшения симпатической стимуляции), коррекция электролитных нарушений, назначение дифенилгидантоина.
В большинстве случаев наджелудочковых тахикардии лечение можно разделить на две части — купирование пароксизма наджелудочковой тахикардии и предупреждение их дальнейшего возникновения.
Купирование пароксизма наджелудочковой тахикардии следует начинать с проведения вагусных проб. Кроме того, методике проведения этих проб стоит обучить пациента. В случае выраженных расстройств гемодинамики или коронарного кровотока следует немедленно провести электрическую кардиоверсию или купировать пароксизм с помощью чреспищеводной стимуляции сердца, если наджелудочковая тахикардия носит реципрокный характер. Проведение чреспищеводной стимуляции сердца можно рекомендовать в качестве метода выбора при условии доступности необходимого оборудования (электрод, кардиостимулятор) и достаточном навыке врача в проведении этой процедуры.
При неэффективности вагусных проб следует попытаться купировать пароксизм с помощью внутривенного введения следующих препаратов.
Трифосаденин (натрия аденозинтрифосфат). Введение трифосаденина помогает купировать пароксизм реципрокной атриовентрикулярной узловой тахикардии, либо реципрокной атриовентрикулярной тахикардии с участием дополнительного проводящего пути в 90% случаев, а в случае его продолжения может помочь в дифференциальной диагностике наджелудочковой тахикардии (рис. 1).

Рис. 1. Введение АТФ при наджелудочковых тахикардиях
Препарат вводят внутривенно струйно за 1-2 с в дозе 10-30 мг (1-3 мл 1% раствора) и сразу промывают внутривенную линию 10 мл 0,9% раствора натрия хлорида или 5% раствора глюкозы. При отсутствии эффекта через 2 мин введение препарата можно повторить в удвоенной дозе.
На фонне введения возможно развитие транзиторной полной атриовентрикулярной, головной боли, гиперемии лица, бронхоспазма, однако указанные явления быстро проходят.
Верапамил. Введение верапамила позволяет купировать пароксизм реципрокной атриовентрикулярной узловой тахикардии либо реципрокной атриовентрикулярной тахикардии с участием дополнительного проводящего пути в 90% случаев. Препарат вводят струйно медленно в дозе 5-10 мг, разведя его в 20 мл 0,9% раствора натрия хлорида или 5% раствора глюкозы. При неэффективности через 15-30 мин препарат можно ввести повторно в той же дозе.
Верапамил эффективен не только при реципрокных, но и при эктопических наджелудочковых тахикардиях, в частности при мультифокусной предсердной тахикардии.
Препарат противопоказан при возникновении фибрилляции предсердий у больных с манифестирующим синдромом Вольфа-Паркинсона-Уайта, так как в этом случае он может увеличить степень преждевременности и частоту возбуждения желудочков и спровоцировать возникновение фибрилляции предсердии.
Прокаинамид. Препарат вводят внутривенно струйно медленно в дозе 1000 мг 10 л 10% раствора) со скоростью 20-50 г/мин (предпочтительно использование дозатора лекарственных средств) во избежание развития гипотонии.
Пропранолол. Препарат вводят в дозе 5-10 мг (5-10 мл 0,1% раствора). Пропранолол эффективен как при реципрокных, так и при эктопических наджелудочковых тахикардиях (в последнем случае может не купировать пароксизм, но привести к урежению ЧСС).
Эсмолол. Ультракороткий бета-адреноблокатор. Вводят изначально в нагрузочной дозе 250-500 мкг/(кг х мин) в течение 1 мин. Затем в течение 4 мин осуществляют инфузию со скоростью 50 мг/(кг х мин). Если эффект не достигнут через 5 мин, введение нагрузочной дозы повторяют. В дальнейшем возможна длительная инфузия со скоростью 25 мкг/(кг х мин) под контролем ЧСС.
При развитии тахикардии с широкими комплексами и невозможности однозначно распознать наджелудочковую тахикардию её следует расценивать как желудочковую тахикардию. Рекомендовано введение новокаинамида, как было описано выше, или амиодарона в дозе 300 мг внутривенно струйно на 20 мл 5% раствора глюкозы (изотонический раствор натрия хлорида для разведения препарата использовать нельзя).
Рекомендации Американского общества сердца и Европейского общества кардиологов по купированию пароксизмов наджелудочковой тахикардии приведены в табл. 1.
Медикаментозную профилактику рецидивов наджелудочковой тахикардии проводят в случае неэффективности радиочастотной аблации, в случае невозможности ее проведения или отказа пациента от проведения процедуры. Рекомендации по назначению профилактической антиаритмической терапии и проведению радиочастотной аблации суммированы в табл. 2.
Таблица 1
Методы купирования наджелудочковой тахикардии (адаптировано из ACC/AHA/ESC)
| ЭКГ | Метод | Класс рекомендаций |
| Наджелудочковая тахикардия с узкими комплексами QRS Наджелудочковая тахикардия или фибрилляция предсердий при синдроме предвозбуждения желудочков Неуточненная тахикардия с широкими комплексами QRS Неуточненная тахикардия с широкими комплексами QRS при наличии систолической дисфункции левого желудочка | Вагусные пробы Трифосаденин Верапамил β-Адреноблокаторы Амиодарон Дигоксин Флекаинид Ибутилид Прокаинамид ЭИТ Прокаинамид Соталол Амиодарон ЭИТ Лидокаин Трифосаденин β-Адреноблокаторы Верапамил Амиодарон ЭИТ Лидокаин | I I I IIb IIb III |
Таблица 2
Рекомендации по назначению профилактической антиаритмической терапии при наджелудочковой тахикардии (адаптировано из ACC/AHA/ESC)
| Вид наджелудочковой тахикардии | Метод лечения | Класс рекомендаций |
| Очаговая предсердная, пароксизмальная реципрокная атриовентрикулярная узловая, синдром Вольфа-Паркинсона-Уайта Асимптоматическая тахикардия при синдроме Вольфз-Паркинсона-Уайта Эктопическая атриовентрикулярная узловая Неустойчивая и асимптоматическая предсердная Пароксизмальная реципрокная атриовентрикулярная узловая СВТ при синдроме Вольфа-Паркинсона-Уайта Редкая, хорошо переносимая пароксизмальная реципрокная атриовентрикулярная узловая Симптоматическая пароксизмальная реципрокная атриовентрикулярная узловая, предсердная Эктопическая атриовентрикулярная узловая, тахикардия при синдроме Вольфа-Паркинсона-Уайта Плохо переносимая тахикардия при синдроме Вольфа-Паркинсона-Уайта Симптоматическая пароксизмальная реципрокная атриовентрикулярная узловая Тахикардия при синдроме Вольфа-Паркинсона-Уайта Пароксизмальная реципрокная атриовентрикулярная узловая Пароксизмальная реципрокная атриовентрикулярная узловая, устойчивая к β-адреноблокаторам и верапамилу Тахикардия при синдроме Вольфа-Паркинсона-Уайта, предсердная тахикардия, эктопическая атриовентрикулярная узловая Пароксизмальная реципрокная атриовентрикулярная узловая, устойчивая к β-адреноблокаторам и верапамилу Тахикардия при синдроме Вольфа-Паркинсона-Уайта, предсердная, эктопическая атриовентрикулярная узловая Тахикардия при синдроме Вольфа-Паркинсона-Уайта, предсердная, эктопическая атриовентрикулярная узловая Пароксизмальная реципрокная атриовентрикулярная узловая, | РЧА Верапамил, дилтиазем β-Адреноблокаторы Дигоксин Пропафенон Соталол Амиодарон | I IIa IIa III I III I I IIa IIb IIb III I IIa IIa IIa IIa IIa IIb |
Гиляров М.Ю.
Наджелудочковые тахикардии
Опубликовал Константин Моканов
Источник


