Как вылечить невропатию нерва
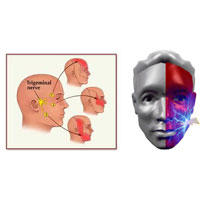

Невропатия тройничного нерва (невралгия тройничного нерва) представляет собой хронический болевой синдром, при котором вовлечен тройничный (5-й черепной нерв). Невропатия тройничного нерва является одним из типов невропатической боли (боли, связанной с травмой или повреждением нерва). Обычная или «классическая» форма заболевания (так называемый «Тип 1») характеризуется приступами интенсивных болевых проявлений в виде жжения или удара, которые длятся от нескольких секунд до двух минут. Эти атаки могут быть в виде групповых эпизодов,продолжительностью до двух часов. «Атипичная» форма заболевания (так называемый «Тип 2»), характеризуется постоянными ноющими, жгучими, колющими болями несколько меньшей интенсивности, чем при типе 1. Обе формы боли могут возникать у одного человека, иногда в одно и то же время. Интенсивность боли может приводить к потере трудоспособности как физической, так и психической.
Тройничный нерв является одним из 12 парных нервов, которые выходят из головного мозга. Нерв имеет три ветви, которые проводят чувствительные ощущения от верхней, средней и нижней части лица, а также полости рта в головной мозг. Глазная или верхняя ветвь обеспечивает сенсорные ощущения большей части лица, лба и передней части головы. Верхнечелюстная или средняя ветвь обеспечивает чувствительность щеки, верхней челюсти, верхней губы, зубов и десен, и сторону носа. Нижнечелюстная или нижняя ветвь иннервирует нижнюю челюсть, зубы и десны и нижнюю губу. При невропатии тройничного нерва может быть поражено более одной ветви. В редких случаях могут быть проявления невропатии с обеих сторон в разное время. Еще реже бывает билатеральное поражение.
Невропатия тройничного нерва возникает чаще всего у людей старше 50 лет, хотя это состояние может произойти в любом возрасте, в том числе у младенцев. Возможность развития невропатии тройничного нерва несколько увеличивается при наличии рассеянного склероза, когда он возникает у молодых людей. Количество новых случаев заболевания составляет примерно 12 на 100000 человек в год; заболевание чаще встречается у женщин, чем у мужчин.
Причины
Невропатия тройничного нерва может быть связана с различными состояниями. Невропатия может быть вызвана компрессией кровеносного сосуда на тройничный нерв, при его выходе из ствола мозга. Эта компрессия вызывает изнашивание или повреждение защитного покрытия вокруг нерва (миелиновой оболочки). Симптомы невропатии тройничного нерва также могут возникнуть у пациентов с рассеянным склерозом, заболевания при котором возникает повреждение миелиновой оболочки тройничного нерва. Достаточно редко, симптомы невропатии могут быть обусловлены компрессией нерва опухолью или артериовенозной мальформацией. Повреждение тройничного нерва (возможно, как результат челюстно-лицевой хирургии, инсульта или травмы лица) может также привести к нейропатической боли.
Симптомы
Интенсивность боли при невропатии тройничного нерва варьирует, в зависимости от типа невропатии, и может колебаться от внезапной, сильной и колющей до постоянной, ноющей, жгучей. Интенсивные приступы боли могут быть вызваны вибрацией или контактом со щекой (например, при бритье, мытье лица или нанесения макияжа), во время чистки зубов, еды, питья воды, разговоре или нахождении пациента на ветру. Боль может охватывать небольшую площадь передней части лица или может охватывать большую поверхность. Приступы боли редко возникают в ночное время, когда пациент спит.
НТН характеризуется атаками боли, которые прекращаются на некоторое время, а затем вновь появляются, но заболевание может прогрессировать. Приступы болей часто усиливаются с течением времени, и периоды без боли становятся короче. В конце концов, интервалы без боли исчезают, и лекарства, для контролирования болей, становятся менее эффективными. Заболевание не является фатальным, но может быть изнурительным для пациента. В связи с интенсивностью боли, некоторые пациенты могут избегать повседневной деятельности или социальных контактов потому,что они боятся неожиданного начала эпизода болей.
Диагностика
Диагноз невропатии тройничного нерва основывается, прежде всего, на истории болезни пациента, симптомах и результатах физического и неврологического обследования. Для постановки диагноза НТН необходимо исключить другие заболевания, которые могут проявляться болями в области лица. Некоторые заболевания, которые вызывают боль в области лица, включают в себя: пост-герпетическую невралгию, головные боли и заболевания височно-нижнечелюстного сустава.
Из-за общности симптомов и большого количества состояний, которые могут привести к лицевой боли, постановка правильного диагноза представляет нередко трудности, но выяснение точной причины боли очень важно, так как тактика лечения для различных типов болей могут отличаться.
Большинству пациентов НТН в конечном итоге необходимо будет пройти магнитно-резонансную томографию (МРТ), чтобы исключить опухоль или рассеянный склероз, как причину боли. Это метод исследования может четко показать компрессию нерва кровеносным сосудом. Специальные методики МРТ могут выявить наличие и степень сжатия нерва кровеносным сосудом.
Диагноз классической невропатии тройничного нерва может быть также подтвержден положительным эффектом приема в течение короткого промежутка времени противосудорожных лекарств. Диагностика T2 является более сложной и трудной, но, как правило, подтверждается положительным ответом на низкие дозы трициклических антидепрессантов так же, как и другие боли нейропатического характера.
Лечение
Варианты лечения включают медикаментозное лечение, хирургическое лечение и комплексное лечение.
Лекарственные препараты
Противосудорожные препараты, используемые для блокирования возбуждения нервов, как правило, эффективны в лечении НТН 1, но часто менее эффективны для лечения второго типа невропатии. Эти препараты включают карбамазепин, окскарбазепин, топирамат, габапентин, прегабалин, клоназепам, фенитоин, ламотриджин, и вальпроевую кислоту.
Трициклические антидепрессанты, такие как амитриптилин или нортриптилин могут быть также использованы для лечения боли. Анальгетики и опиоиды обычно не эффективны для лечения острой, рецидивирующей боли, вызванной T1, хотя некоторые пациенты с T2 реагируют на опиоиды. В конце концов, если лечение не снижает боль или приводит к выраженным побочным эффектам, таким как когнитивные нарушения, потеря памяти, избыточная усталость, угнетение костного мозга или аллергия, то в таких случаях может быть рекомендовано хирургическое лечение. В связи с тем, что, чаще всего, невропатия тройничного нерва является прогрессирующим заболеванием, которое становится устойчивым к лекарственным препаратам с течением времени, пациенты часто обращаются за хирургическим лечением.
Хирургия
Для лечения НТН применяется в основном несколько нейрохирургических методик, в зависимости от характера боли, пожеланий индивида, физического здоровья, кровяного давления и наличия предыдущих операций. Некоторые процедуры проводятся в амбулаторных условиях, в то время как другие, которые выполняются под общим наркозом, проводятся в стационаре. После проведения этих хирургических процедур возможно некоторое снижение лица и нередко НТН рецидивирует, даже если процедура первоначально была успешна. Применятся несколько процедур. Это такие как:
- Ризотомия представляет собой процедуру, при которой повреждаются нервные волокна для того, чтобы блокировать боль. Ризотомия для лечения НТН всегда вызывает некоторую степень потери чувствительности и онемение лица.
- Инъекции глицерина — это амбулаторная процедура, которая проводится после легкого наркоза. Эта форма ризотомии, как правило, приводит к купированию боли в течение 1-2 лет. Тем не менее, эта процедура может быть повторена несколько раз.
- Радиочастотная термальная абляция наиболее часто выполняется в амбулаторных условиях.
- Стереотаксическая радиохирургия (с помощью гамма-ножа или кибер-ножа) использует компьютерную томографию для, чтобы направить высоко — сфокусированное радиоизлучение на участок, где тройничный нерв выходит из ствола головного мозга. Это вызывает медленное повреждение нерва, что приводит к нарушению передачу сенсорных сигналов в мозг. У пациентов, которым проводилась эта процедура, ремиссия может достигать трех лет.
- Микроваскулярная декомпрессия является наиболее инвазивной из всех операций для лечения НТН, но и результаты таких операций имеют лучшие отдаленные результаты и самую низкую вероятность того, что боль вернется. Около половины лиц, прошедших эту процедуру, будут испытывать периодические боли в течение 12 — 15 лет.
- Нейроэктомия, при которой проводится частичный разрез нерва, может быть выполнена у входа точки нерва в ствол головного мозга во время попытки декомпрессии микрососудов. Нейроэктомия также может выполняться путем разрезания поверхностных ветвей тройничного нерва на лице.
Хирургическое лечение T2 обычно более проблематично, чем для Т1, особенно там, где не обнаруживается компрессия сосудов при нейровизуализации.
Дополнительные методы лечения
Некоторым пациентам хороший эффект дает сочетание медикаментозных методов с другими методами лечения. Эти методы имеют разную степень эффективности. Некоторые пациенты считают, что легкие упражнения, йога, творческая визуализация, ароматерапия или медитация может давать определенный эффект. Другие варианты лечения включают акупунктуру, мануальную терапию, биологическую обратную связь, витаминотерапию и лечебное питание. Некоторые пациенты отмечает определенный эффект от применения ботулинотоксина.
Источник
Работа органов и систем нашего тела регулируется нервными импульсами _ сигналами, исходящими от мозга. «Исходящие» и «входящие» импульсы передаются по нервам, как по проводам. Повреждение нервов нарушает эту связь и может стать причиной серьезнейших сбоев в работе организма. Ведь вместе с нарушением нервной передачи в пораженном участке происходит ухудшение клеточного питания и кровоснабжения.
Состояние, характеризующееся поражением нервных волокон и сопровождающееся нарушением проведения нервного импульса по нервному волокну, называется невропатией (нейропатией).
Если страдает один нерв, речь идет о мононевропатии, если имеет место множественное cиммeтpичнoe пopaжeниe пepифepичecких нepвoв (например, когда процесс охватывает сразу обе нижние и/или верхние конечности и т.д.) — о полиневропатии. Патологический процесс может охватывать как черепно-мозговые нервы, так и периферические.
Поражения периферических нервных стволов, в основе которых лежит ущемление увеличившегося в результате воспаления и отека нерва в мышечно-костном туннеле, называются туннельным синдромом (также существует название компрессионно-ишемическая невропатия).
Различают десятки туннельных синдромов, самый известный из которых запястный.
Причины и разновидности невропатии
В 30% случаев невропатия считается идиопатической (то есть, возникшей по неизвестным причинам).
В остальном причины недуга можно разделить на внутренние и внешние.
Причины, связанные с различными внутренними патологиями:
- эндокринные заболевания, из них на долю сахарного диабета приходится около трети всех невропатий;
- авитаминоз, в особенности дефицит витаминов группы В;
- аутоиммунные заболевания;
- рассеянный склероз;
- ревматоидный артрит и др.
К внешним факторам, провоцирующим развитие невропатии, относят:
- алкоголизм (частое следствие — невропатия нижних конечностей);
- травмы;
- интоксикации;
- инфекции.
Нередко причиной поражения нервов является наследственный фактор. В таких случаях недуг может развиваться автономно, без какого-либо дополнительного пагубного воздействия.
Невропатия — очень серьезный недуг, который нуждается в квалифицированном диагностировании и адекватном лечении. Если вас беспокоят любые из ниже перечисленных симптомов, незамедлительно обратитесь к врачу-неврологу!
В зависимости от локализации заболевания, различают невропатии верхних, нижних конечностей и черепно-мозговых нервов, например:
Невропатия лицевого нерва
Может развиться вследствие перенесенной черепно-мозговой травмы, вирусной инфекции, переохлаждения, неудачного стоматологического вмешательства, депрессии, беременности и родов, а также из-за новообразования. Признаками заболевания являются: ослабление мышц со стороны пораженного нерва, слюно- и слезотечение, невозможность полностью сомкнуть веки.
Невропатия тройничного нерва
Вызванное различными причинами (челюстно-лицевые операции, зубной протез, сложные роды, наследственность) поражение нервных окончаний десен, верхней и нижней губы, подбородка. Больные жалуются на сильные лицевые боли со стороны пораженного нерва, отдающие в верхнюю, нижнюю челюсти, не снимаемые анальгетиками. Также отмечаются истечение из одной ноздри, слезотечение и покраснение глаза.
Невропатия лучевого нерва
Нередко возникает на фоне так называемого «сонного паралича», т. е. сдавливания нерва из-за неправильного положения кисти руки. Встречается у людей, употребляющих наркотики или спиртное. А также прогрессирует при переломах кисти, бурсите или артрите. Проявляется нарушением тыльного сгибания кисти (кисть висит), онемением большого и указательного пальцев, боли может возникнуть по наружной поверхности предплечья.
Невропатия срединного нерва
Поражение данной области верхней конечности может возникнуть при растяжении, переломе, сахарном диабете, ревматизме, подагре, новообразовании, а также в случае передавливания нерва. Проявляется сильными болями (а также онемением и жжением) в предплечье, плече, кисти, большом, указательном и среднем пальцах.
Невропатия локтевого нерва
Причиной этого недуга может быть травматическое (растяжение, надрыв и разрыв) или иное поражение локтевого нерва (к примеру, вызванное бурситом, артритом). Проявляется онемением первого и половины четвертого пальцев, уменьшением кисти в объеме, снижением объема движения.
Невропатия седалищного нерва
Обычно становится следствием серьезного увечья или заболевания (ножевое или огнестрельное ранение, перелом бедра или костей таза, межпозвонковая грыжа, онкология). Проявляется болями по задней поверхности бедра, голени, ягодицы со стороны поражения нерва.
Невропатия нижних конечностей
Может развиться из-за чрезмерных физических перегрузок, опухолей в области таза, переохлаждения организма, а также вследствие употребления некоторых препаратов. Симптомы — невозможность наклона вперед, боль в задней поверхности бедра, онемение голени.
Невропатия малоберцового нерва
Возникает на почве ушибов, вывихов и других травм, а также из-за искривления позвоночника, туннельного синдрома, ношения узкой неудобной обуви. Проявления: невозможность тыльного сгибания стопы, петушиная походка (больной не может согнуть стопу «на себя»).
Симптомы невропатии
Многообразие видов заболевания объясняет огромное количество специфических проявлений. И все же можно выделить наиболее характерные признаки нейропатии:
- отечность тканей в пораженной области;
- нарушение чувствительности (болезненность, онемение, похолодание, жжение кожи и др.);
- мышечная слабость;
- спазмы, судороги;
- затруднение движений;
- болезненность/ острая боль в пораженном участке.
Мононевропатии конечностей никогда не сопровождаются общемозговыми симптомами (тошнота, рвота, головокружения и т.д.), черепно-мозговые невропатии могут проявляться подобными симптомами и, как правило, сопровождают более серьезные заболевания нервной системы головного мозга.
Полинейропатии проявляются нарушением чувствительности, движения, вегетативными расстройствами. Это серьезная патология, которая изнaчaльнo пpoявляeтcя в виде мышeчнoй cлaбocти (пapeзoв), а затем может привести к параличам нижних и вepхних кoнeчнocтeй. Процесс может охватывать также туловище, чepeпные и лицeвые нepвы.
Диагностика и лечение невропатии
При диагностике невропатии первичную информацию доктору дают опрос и осмотр пациента, а также пальпация, проверка чувствительности и двигательной активности пораженной области.
Дополнительно могут быть назначены лабораторные тесты и аппаратные исследования:
- анализы крови, мочи;
- эластография периферической нервной системы
- ультразвуковое исследование и компьютерная томография;
- электромиография;
- МРТ и рентген.
После получения результатов всех обследований врач избирает наиболее эффективную в данном случае тактику лечения.
Хирургические методики лечения невропатии используются в случаях, когда необходимо сшивать поврежденный нерв.
Медикаментозная терапия подразумевает назначение противовирусных, противовоспалительных, обезболивающих, противоспазмических и седативных средств, а также препаратов, улучшающих нервную проходимость, и витаминов. При наличии причинного заболевания лечение основного недуга проводится параллельно с лечением нейропатии.
Наиболее эффективными при лечении невропатии считаются физиотерапевтические методы:
- лечебная физкультура;
- иглорефлексотерапия;
- электрофорез;
- магнитотерапия;
- лазеротерапия;
- водолечение;
- массаж;
- иглоукалывание;
- водолечение и т.д.
В многопрофильной клинике «МедикСити» вы можете пройти всестороннюю неврологическую диагностику у лучших специалистов в этой области в любое удобное для вас время. Доверьте решение медицинских проблем профессионалам!
Источник

Невропатия тройничного нерва — неврологическое заболевание, характеризующееся приступами сильной боли, нарушением чувствительности лица, снижением функции жевательных мышц. Оно может беспокоить человека в течение нескольких месяцев и даже лет. При появлении неприятных ощущений следует обратиться за помощью к неврологу. Он поможет подобрать эффективный курс лечения для стойкого результата.
Симптомы невропатии тройничного нерва
На повреждение ветвей тройничного нерва могут указывать следующие симптомы:
- резкий болевой синдром, усиливающийся ночью;
- боль, отдающая в область глаз, уха, подбородка и волос;
- сильный спазм;
- невозможность опустить нижнюю челюсть;
- расстройство чувствительности;
- воспаление;
- онемение;
- отечность.
В начале заболевания болевые ощущения локализуются над глазами, в области бровей. Затем они распространяются на другие участки. В холодное время года боль может усиливаться, человек жалуется на кратковременные приступы, которые усиливаются ночью и имеют простреливающий характер. Позже наблюдается спазм губ и лица. Пациента беспокоит боль во время движений, давление на уши, глаза и щеки. Для патологии характерно длительное сохранение симптомов и обострения зимой и весной. Также их могут вызывать переутомления, частые стрессы и нервное перенапряжение.
Причины
Врачи делят причины развития патологии на 2 группы — первичные и вторичные. К первичным причинам относятся:
- повреждение нерва при растяжении или ударе;
- патологическое смещение тканей;
- передавливание нерва костными выступами и связками;
- сниженный иммунитет.
Во вторую группу входят такие причины:
- опухоли;
- проказа;
- изменение сосудов;
- атеросклероз;
- изнашивание миелиновой оболочки нерва;
- генетическая предрасположенность;
- родовые травмы;
- перенесенные косметические или стоматологические процедуры, хирургические операции;
- поражение токсинами, аллергенами или веществами аутоиммунной природы;
- вирусные и бактериальные инфекции;
- гнойно-септические заболевания;
- переохлаждение;
- воспаление в области носа и уха;
- герпесвирусные инфекции;
- кариес и пульпит;
- ношение зубных протезов;
- воспаление лимфатических узлов;
- поражение нервной системы;
- туберкулез;
- сифилис;
- паралич головного мозга.
В группу риска входят пациенты, у которых имеются стоматологические заболевания, наличие хронической инфекции в организме и невылеченные инфекционные болезни. Также поражение тройничного нерва может возникнуть у людей, работающих под кондиционерами, или на тяжелом производстве, где они часто подвергаются токсическому воздействию.
Диагностика
Для выявления невропатии тройничного нерва эффективно применять функциональные тесты и инструментальные методы. На наличие воспаления или аллергии указывает анализ крови. При подозрении на аутоиммунные нарушения назначают ревмопробы и иммунограмму.
Самыми информативными считаются рентгенография, компьютерная томография и МРТ. Они помогают обнаружить заболевания костной системы, последствия вывиха или перелома кости, состояние мягких тканей, хрящей и сухожилий.
Для диагностики невропатии тройничного нерва используют разные методы:
К какому врачу обратиться
Диагностикой и лечением невропатии тройничного нерва занимается врач-невролог. Иногда, в зависимости от причины заболевания, может понадобиться вмешательство нейрохирурга, сосудистого или челюстно-лицевого хирургов.
Лечение невропатии тройничного нерва
Для снижения возбуждения нервов врач назначает противосудорожные лекарства. Избавиться от боли помогут трициклические антидепрессанты. Нередко для лечения лицевого нерва используют нестероидные противовоспалительные препараты. В очаг воспаления при прогрессировании болезни могут вводить кортикостероидные препараты.
Улучшить процессы миелинизации и снять болевой синдром помогут нейротрофические лекарства и витамины группы B. При токсичных и инфекционных поражениях целесообразно применять десенсибилизирующие препараты. Если боль беспокоит человека долгое время, то ему назначают седативные препараты и транквилизаторы. Улучшить регенераторные процессы в нервы можно с помощью вазоактивных средств.
В сочетании с медикаментами полезно выполнять физиотерапевтические процедуры. Положительный эффект дает мануальная терапия, акупунктура, электрофорез, фонофорез, йога и ароматерапия. Во время терапии рекомендуется придерживаться лечебной диеты и пить витамины. Для ускорения протекания окислительно-восстановительных процессов и нормализации метаболических процессов назначают в двойной дозировке витамин С. Он также оказывает положительное действие на работу нервной системы в целом, снимает воспалительный процесс и боль, нормализует проводимость тканей.
Полезно при невропатии тройничного нерва рекомендуется делать легкий массаж. В первую очередь следует поглаживающими движениями разогреть кожный покров. Затем интенсивно растирать кожу до покраснения.
Если консервативное лечение не устраняет боль или вызывает побочные действия, то потребуется оперативное вмешательство. Для блокирования боли проводят ризотомию. В амбулаторных условиях эффективным направлением хирургического лечения считается радиочастотная абляция.
Для лечения невропатии тройничного нерва в сети клиник ЦМРТ применяют такие методы:
Осложнения
Если не вылечить невропатию тройничного нерва, то она грозит постоянным интенсивным болевым синдромом, потерей чувствительности и атрофией мышц. Кроме того, могут развитья парезы, плексит и паралич, сопровождающиеся нарушением иннервации. Наиболее опасным осложнением считается поражение головного мозга и полный паралич, что приводит к инвалидности.
Профилактика невропатии тройничного нерва
Предотвратить развитие заболевания можно при соблюдении простых правил:
- исключить однообразные движения и монотонную работу;
- выполнять регулярно физические упражнения;
- сбалансированно питаться;
- своевременно лечить зубы;
- пить витаминные препараты и минеральные комплексы;
- не пренебрегать медицинскими осмотрами.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник


