Как вылечить острый гломерулонефрит

Прежде чем приступить к лечению гломерулонефрита, необходимо продифференцировать разные варианты заболевания, а если существует такая возможность, то провести больному биопсию почечной ткани. Если врач знает точную морфологическую картину процессов, происходящих в почках у пациента, то он сможет выбрать наиболее рациональную схему терапии.
Лечение гломерулонефрита в острую и хроническую фазу процесса имеет свои особенности. Подход к терапии больных всегда комбинированный. Главным принципом лечения является устранение основной причины болезни (если это возможно), а также воздействие на все звенья патогенеза.
При появлении первых симптомов заболевания (внезапные отеки на лице, беспричинное повышение цифр давления, тянущие боли в пояснице с одной или с двух сторон, изменения в мочевом осадке и т.д.), немедленно обращайтесь к врачу, а не занимайтесь самолечением. Только опытный специалист знает, как лечить гломерулонефрит, и какие дозы препаратов необходимо употреблять.
Существуют варианты болезни, которые невозможно вылечить навсегда, однако благодаря современным подходам к терапии процесса, удается добиться стойкой ремиссии у больных и остановить прогрессирование заболевания.
Лечение острого диффузного гломерулонефрита
Режим ведения больного
Любой пациент с данной формой процесса нуждается в госпитализации в отделение соответствующего профиля (терапевтического или нефрологического). До полного устранения отеков и высоких цифр артериального давления, он нуждается в постельном режиме (примерно на 1,5-2 недели). Благодаря этому улучшается работа клубочкового аппарата почек, восстанавливается диурез, устраняются явления недостаточности в работе сердца.
После выписки таким больным противопоказан любой физический труд в течение двух лет, а также пребывание в местах с высокой температурой (бани, сауны).
Лечебное питание
В принципы питания входят следующие требования, только соблюдая которые можно ускорить процесс выздоровления:
- ограничить употребление в пищу, продуктов, содержащих в большом количестве простые углеводы и белок;
- полностью исключается вся пища, содержащая приправы, пряности и любые другие экстрактивные компоненты;
- калорийность питания должна не превышать суточной потребности организма в энергии, при этом ее витаминный и минеральный состав должен быть максимально сбалансированным;
- объем рекомендуемой жидкости в сутки высчитывается исходя из суточного выделения мочи пациентом (к этой цифре прибавляют 400-500 мл, но не больше, чтобы не перегрузить работу почек).
Необходимо ограничить ежедневное употребление соли, всю еду необходимо лишь слегка подсаливать (в первую неделю лечения лучше полностью отказаться от соли)
Этиологическое лечение
Если в возникновении процесса доказана роль стрептококкового агента, то адекватное лечение заболевания начинается с назначения антибиотиков из группы пенициллинов. Их назначают внутримышечно, курс терапии продолжается не менее 10-14 дней. Когда ситуация того требует, лечение продолжается дольше.
Схема введения препаратов следующая:
- Пенициллин по 500 000 ЕД внутримышечно 6 раз в сутки (каждые 4 часа);
- Оксациллин по 500 мг внутримышечно 4 раза в сутки (каждые 6 часов).
Патогенетическая терапия
Данный раздел лечения включает в себя применение препаратов из самых разных фармакологических групп, благодаря которым происходит угнетение отдельных патогенетических звеньев болезни.
Лечение больных с гломерулонефритом будет эффективно, только при назначении ему сразу нескольких групп медикаментов
Иммунодепрессивная терапия гормональными средствами необходима для подавления аутоиммунных процессов, устранения выраженного воспалительного компонента и стабилизации протеолитической активности разных ферментных систем в организме больного.
К данной группе лекарственных средств прибегают в случае нефротической формы процесса, когда отсутствует выраженный гипертонический синдром и стойкое повышение эритроцитов в моче больного. Также показанием для их назначения служит начало острой почечной недостаточности на фоне гломерулонефрита.
Применяют Преднизолон, дозировка которого рассчитывается исходя из начальной массы больного (1 мг/кг в сутки). В такой дозе препарат принимается 1,5-2 месяца, после чего оценивается состояние больного и решается вопрос о постепенном снижении дозы, вплоть до полной отмены (каждые 5-7 дней снижают на 2,5-5 мг).
Иммунодепрессивная терапия негормональными средствами (цитостатиками) является альтернативой предыдущей группе препаратов. Показанием для ее назначения служит нефротический синдром, который устойчив к действию гормонов, или его сочетание с высокими цифрами давления.
Наиболее часто больным назначают Азатиоприн в дозировке 2-3 мг/кг или Циклофосфамид 1,5-2 мг/кг в сутки на срок от 4 до 8 недель. Далее переходят на поддерживающую терапию, которая составляет половину от принимаемой ранее дозы. Ее продолжительность не менее полугода.
Антикоагулянты и дезагреганты снижают проницаемость клубочкового аппарата почек, тормозят слипание тромбоцитов между собой и подавляют свертывание крови. Кроме того, они уменьшают воспалительный компонент патологического процесса и улучшают диурез больного.
При гломерулонефрите имеется тенденция к патологическому свертыванию крови
Лечение пациента начинаю с подкожного введения Гепарина 25000-30000 в сутки. Курс терапии продолжается в среднем 6-8 недель, при необходимости его продлевают до 4 месяцев.
Среди дезагрегантов наибольшее распространение получил Курантил, который улучшает скорость клубочковой фильтрации, и уменьшает цифры артериального давления.
Его назначают в дозе 225-400 мг в сутки (на протяжении 6-8 недель), далее переходят на поддерживающее лечение 50-75 мг/сутки (от 6 месяцев и более).
Нестероидные противовоспалительные средства оказывают свой положительный эффект в борьбе с медиаторами воспалительной реакции, оказывают умеренное противосвертывающее и иммунодепрессивное действие.
Показанием для назначения препаратов из данной группы является длительно существующая протеинурия, при отсутствии у больного другой клиники болезни (отеки, давление, снижения объема выделяемой суточной мочи и т. д.).
Целесообразным считается употребление Ортофена в дозе 75-150 мг/сутки 4-8 недель. Нужно помнить, что назначать этот препарат можно только пациентам, у которых отсутствуют проблемы с ЖКТ (гастрит, язвенная болезнь и другие).
Симптоматическая терапия
Чтобы купировать патологические симптомы острого диффузного гломерулонефрита, проводят комбинированное лечение следующими препаратами.
Устраняют явление артериальной гипертензии средствами из разных фармакологических групп, наиболее часто используют Нифедипин в дозе 0,001-0,002 г 2-3 раза в сутки (до стабилизации состояния). Если у больного имеет место стойкое повышение давления, то используют Капотен под язык в дозе 25-75 мг/сутки.
Важная роль в лечении больных принадлежит стабилизации цифр артериального давления
В борьбе с отеками применяются мочегонные средства. Широко назначают Гипотиазид 50-100 мг/сутки или Фуросемид по 40-80 мг/сутки. Курс лечения этими медикаментами короткий (3-5 дней), как правило, этого достаточно, чтобы полностью устранить отечный синдром. Если этого не произошло, то решается вопрос о том продолжать терапию или нет.
Патологическую потерю эритроцитов с мочой устраняют, назначая больному средства, способные остановить кровотечение. Для этих целей применяется Аминокапроновая кислота в дозе 3 г 4 раза в сутки на протяжении 5-7 дней. В тяжелых случаях прибегают к внутривенному ее введению.
Лечение быстропрогрессирующего гломерулонефрита
Данная форма процесса считается самой неблагоприятной, а эффективность от проводимой терапии невысока. Лечится такое состояние высокими дозами глюкокортикоидных гормонов в сочетании с цитостатиками (используют пульс – терапию, нередко с ее повторением через 2-3 дня).
Широко применяется такие методы немедикаментозной терапии, как плазмаферез и гемодиализ, основной задачей которых является максимальное очищение организма больного от скопившихся в нем токсических веществ и выведение иммунных комплексов.
В ряде случаев прибегают к трансплантации органа, однако смертность среди таких больных остается крайне высокой
Лечение хронического гломерулонефрита
Режим ведения больного
В период ремиссии всем пациентам необходимо избегать любых переохлаждений или перегреваний организма, интенсивных физических нагрузок и перенапряжений. Запрещена работа в ночное время суток или в горячих цехах.
Если появились первые симптомы простудного заболевания, рекомендован постельный режим и адекватное медикаментозное лечение соответствующими препаратами. В этот период больной должен находиться под наблюдением врача, чтобы не допустить обострение гломерулонефрита.
Если процесс все же обострился, то пациента немедленно госпитализируют в стационар, где ему прописывается наиболее щадящий режим (до момента улучшения самочувствия).
Лечебное питание
Основные принципы питания у больных с хронической формой гломерулонефрита в период обострения аналогичны таковым у пациентов с острым процессом (описаны выше).
Если имеет место изолированный мочевой синдром (отсутствуют явления гипертонии и отеки), то разрешается умеренное употребление соли и приправ, которые улучшают вкус пищи (чеснок, перец и другие).
Этиологическая терапия
Как правило, такое лечение возможно лишь у небольшого процента больных, так как оно эффективно только на ранних этапах развития процесса. Основным принципом терапии является своевременная санация всех очагов хронической инфекции у пациентов с хроническим тонзиллитом или эндокардитом. Для этого применяются антибиотики пенициллинового ряда.
Лечение хронической формы процесса препаратами пожизненное, то есть их полная отмена приводит к рецидиву заболевания и ухудшению самочувствия пациента
Патогенетическая терапия
Стандарты лечения хронического гломерулонефрита заключаются в следующем.
Назначение глюкокортикоидных гормонов при нефротической или латентной форме процесса, длительность которой не превышает двух лет от дебюта заболевания.
Наибольшая эффективность данной группы лекарственных средств доказана при гломерулонефрите с минимальными изменениями, мембранозной и мезангиопролиферативной формах болезни.
Оптимальным считается назначение Преднизолона в дозе 1 мг/кг веса больного на срок от 4 до 8 недель. Постепенно дозировку снижают (по 2,5-5 мг раз в 2-3 дня), достигая оптимальной поддерживающей дозы (она индивидуальная для каждого больного).
Если имеет место высокая активность заболевания, то проводят пульс-терапию высокими дозами гормонов, которые вводят внутривенно на протяжении 3-х дней (Метилпреднизолон в дозе 1000 мг однократно)
Данная группа препаратов противопоказана при гипертоническом форме болезни и ее смешанном варианте, а также при начавшейся почечной недостаточности.
Цитостатическая терапия показана всем больным, у которых имеется устойчивость к гормонам или их непереносимость, а также гипертонический и смешанный вариант гломерулонефрита. В таких случаях их назначают изолированно, без применения глюкокортикоидов.
Если у больного нет противопоказаний для комбинированной схемы лечения (Преднизолон + цитостатик), то проводят терапию Азатиоприном в дозе 2-3 мг/кг веса больного или Циклофосфамидом 1,5-2 мг/кг на протяжении 8-10 недель. Далее переходят на поддерживающие дозы (1/2 о или 1/3 от начальных).
Антикоагулянты и дезагреганты необходимы для улучшения процессов почечной фильтрации и исключения процессов патологического тромбообразования (имеется такая наклонность).
В стационаре больным начинают подкожное введение Гепарина по 5000-10000 ЕД каждые 6 часов на протяжении 6-8 недель, после этого постепенно снижают дозировку и отменяют препарат.
В дальнейшем в терапии используют Курантил по 225-400 мг ежедневно (10-12 месяцев и более).
Данные медикаменты противопоказаны больным с гематурической формой болезни и патологическими процессами в ЖКТ, а также если уровень клубочковой фильтрации у пациента меньше 35 мл/минуту.
НПВС показаны пациентам с латентной формой гломерулонефрита или при нефротическом варианте заболевания, когда у больного имеется умеренная протеинурия и эритроцитурия.
Назначают Индометацин по 50 мг/сутки, доза которого постепенно увеличивается до 150 мг ежедневно. Длительность лечение в среднем составляет 3-6 недель, после чего его отменяют (медленно снижают дозировку).
При тяжелом течении процесса, больным проводят плазмаферез (1-2 раза в неделю), что в значительной мере уменьшает концентрацию иммунных комплексов и медиаторов воспалительной реакции в их крови
Симптоматическая терапия
Для купирования тех или иных симптомов болезни используют медикаменты из разных фармакологических групп (гипотензивные средства, мочегонные и другие). Выбор каждого из них определяется состоянием больного и наличием у него определенных симптомов.
Фитотерапия
Правильно выбранные фитосборы способны оказывать хороший противовоспалительный, гипотензивный, мочегонный, противосвертывающий и дезинтоксикационный эффект.
В лечении травами используют:
- настой на березовых листьях (2 ч. л. сухого субстрата заливают 250-300 мл кипятка, настаивают и употребляют 4-5 раз в сутки);
- отвар брусничных листьев (2 столовые ложки измельченных листьев помещают в специальную эмалированную посуду, добавляю 200-250 мл, доводят до кипения при помощи водяной бани, убирают с плиты и дают настояться, после чего употребляют по полстакана 3 раза в сутки);
- отвар из корня лопуха (10 г размельченного корня заливают 200 мл кипятка, дальнейшее его приготовление и применение аналогично предыдущему).
Современная схема терапии гломерулонефрита
Согласно клиническим рекомендациям терапия больных с гломерулонефритом должна быть комбинированной и включать в себя сразу несколько препаратов из разных фармакологических групп. Существует много вариантов таких схем, выбор каждой из них определяется состоянием больного. Ниже рассмотрим наиболее рациональную.
Четырехкомпонентное лечение включает:
- Преднизолон в дозе 1 мг/кг веса больного в сутки.
- Циклофосфамид в дозе 2-3 мг/кг в сутки.
- Гепарин в дозе 20000 ЕД в сутки.
- Курантил в дозе 400-600 мг в сутки.
Все вышеописанные препараты принимаются на протяжении 6-8 недель (при необходимости дольше), после чего происходит их снижение до поддерживающих дозировок.
Санаторно-курортное лечение
Показанием для направления больного на санаторно-курортное лечение является наличие у него остаточных явлений острого гломерулонефрита (например, микроскопическая гематурия), а также хроническая форма болезни в стадии ремиссии.
Пациентам подходят курорты с сухим и жарким климатом, благодаря которым ускоряется процесс потоотделения и выведения продуктов азотистого обмена, улучшается работа почек. К таким курортным зонам относятся: Ялта, Байрам-Али и другие.
Никогда нельзя отправлять больного на такое лечение, если у него имеются симптомы острого процесса или выраженная гематурия.
Лечение в условиях санатория не только помогает в борьбе с болезнью, но и улучшает психоэмоциональное состояние пациента
Заключение
К сожалению, многие формы гломерулонефрита очень плохо поддаются терапии, что становится причиной инвалидности у работоспособных слоев населения. Как правильно лечить гломерулонефрит знают не только нефрологи, но также специалисты терапевтического профиля, которые наблюдают таких больных, после их выписки из стационара (участковые терапевты). Особая роль уделяется дальнейшей реабилитации всех пациентов с гломерулонефритом и диспансерному наблюдению за ними.
Источник
Здоровье человека очень хрупкое, и часто одни заболевания становятся причиной других, более сложных и серьезных. Одной из таких болезней является гломерулонефрит — поражение почек, вызванное банальными инфекционными патологиями и часто являющееся причиной почечной недостаточности и инвалидности у детей и взрослых.
Суть заболевания
Гломерулонефритом именуют специфическое воспалительное заболевание почек иммунной природы. Преимущественно при этом поражаются почечные клубочки, однако часто болезнь затрагивает также почечные канальцы и интерстициальную ткань.
Патология может возникать как самостоятельно, так и на фоне системных заболеваний типа васкулита, красной волчанки, инфекционного эндокардита. Основой развития гломерулонефрита в большинстве случаев является активная реакция иммунитета на наличие в организме антигенов инфекционного происхождения. В некоторых случаях гломерулонефрит развивается в аутоиммунной форме, и тогда разрушительное воздействие на почки обусловлено выработкой организмом антител не к собственным клеткам.
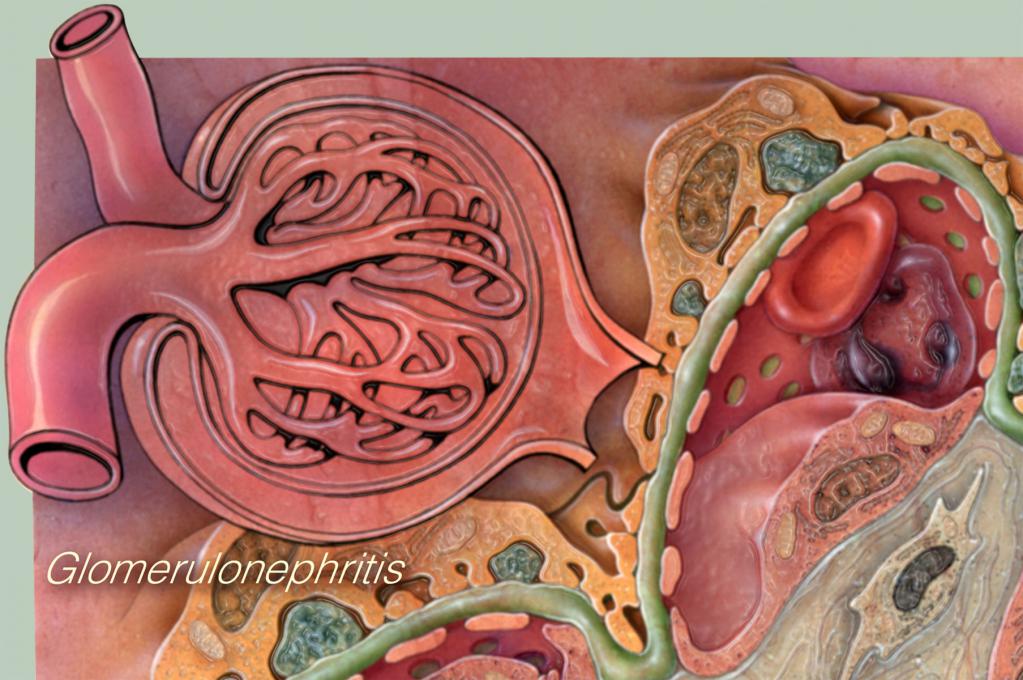
Клиника гломерулонефрита, лечение которого — весьма сложный и длительный процесс, описывается как отложение в капиллярах клубочков почек антигенных антител, которые затрудняют процесс кровотока и выработки первичной мочи. На фоне заболевания вода, соли и продукты обмена задерживаются в организме, постепенно приводя к развитию почечной недостаточности и артериальной гипертензии.
Гломерулонефрит занимает по распространенности второе место среди приобретенных заболеваний почек, причем как у взрослых пациентов, так и у детей (на первом месте инфекционные заболевания мочевыводящих путей). Часто болезнь становится причиной хронической почечной недостаточности и ранней инвалидности.
Симптомы
Гломерулонефрит, лечение которого начинают только тогда, когда уже заметны явные симптомы болезни, часто вызван стрептококками и возникает на фоне инфекционных заболеваний (тонзиллит, ангина, пиодермия) спустя 1-3 недели. Паразитарные, вирусные и бактериальные инфекции, а также антигенное воздействие типа введения сывороток, вакцин и прочих лекарственных средств также могут спровоцировать развитие болезни. Симптомы и лечение гломерулонефрита у детей часто зависят от клиники первичного заболевания, вызвавшего нарушение работы почек.
К симптомам заболевания относят:
- наличие в моче крови, изменение цвета мочи до темного, коричневого;
- повышенная отечность, особенно лица, век, голеней и стоп;
- повышение давления;
- резкое сокращение объема выделяемой мочи;
- постоянная жажда;
- слабость;
- снижение аппетита;
- головные боли;
- рвота и тошнота;
- увеличение массы тела;
- одышка;
- повышение температуры тела.
Начало заболевания может сопровождаться повышением температуры, небольшим ознобом, слабостью, тошнотой, головными болями и болями в пояснице, снижением аппетита. Внешними признаками заболевания являются бледность кожи лица и отечность век. В первые 3-5 дней от начала болезни количество уретральных выделений резко сокращается, затем возможно увеличение объема выделяемой мочи, но при этом существенное снижение ее плотности.
Гематурия (наличие крови в моче) — один из основных симптомов болезни, встречающийся в 85 % случаев, моча при этом может иметь также цвет «мясных помоев», интенсивный черный и коричневый оттенки. При полноте и избыточном весе отечность, являющаяся основным признаком заболевания, может быть незаметной и проявляться лишь уплотнением подкожной клетчатки.
В более чем 60 % случаев на фоне заболевания развивается гипертония (резкое повышение давления), которая может сохраняться до нескольких недель при тяжелых формах болезни. У детей такое состояние может поражать сердечно-сосудистую систему, приводить к нарушениям функции центральной нервной системы и увеличению печени.
Острая форма гломерулонефрита у детей, несмотря на бурное течение, заканчивается в большинстве случаев выздоровлением. Симптомы и лечение гломерулонефрита у взрослых могут отличаться, так как заболевание часто протекает в смазанной форме, постепенно переходя в хроническое состояние.
Независимо от формы заболевания гломерулонефриту характерны рецидивы, обострения болезни, течением и симптомами напоминающие первый случай. Рецидивы наиболее вероятны весной и осенью и могут развиваться спустя несколько суток после воздействия на организм раздражителя, чаще всего стрептококковой инфекции. Хронический гломерулонефрит, симптомы и лечение которого усложняются с каждым новым обострением болезни, может стать причиной развития различного рода осложнений и инвалидности.
Причины
Основной причиной развития гломерулонефрита является наличие в организме стрептококковой инфекции. Чаще всего болезнь развивается на фоне перенесенных ранее заболеваний:
- ангины;
- пневмонии;
- тонзиллита;
- скарлатины;
- стрептодермии;
- кори;
- ветряной оспы;
- ОРВИ.
Повысить вероятность развития болезни может длительное пребывание на холоде и в условиях повышенной влажности, так как эти факторы изменяют течение иммунных реакций и приводят к нарушению снабжения кровью почек.
Гломерулонефрит может быть также связан с вирусами, в числе которых:
- токсоплазма;
- менингит;
- стафилококк и стрептококк.
Чаще всего причиной болезни становятся нефритогенные штаммы гемолитического стрептококка группы А, что подтверждается клиническими исследованиями. После скарлатины гормеруорнефрит в острой форме наблюдается у 3-5 % детей. К развитию болезни часто приводит ОРВИ при сопутствующем хроническом тонзиллите, и если ребенок является носителем кожного стрептококка.
Осложнения
Гломерулонефрит в острой форме часто становится причиной более серьезных и даже опасных для жизни осложнений, в числе которых:
- почечная недостаточность;
- сердечная недостаточность;
- почечная энцефалопатия в гипертензивной форме (эклампсия и преэклампсия);
- кровоизлияние в мозг;
- нарушение зрения;
- почечные колики;
- геморрагический инсульт;
- переход болезни в хроническую форму с регулярными рецидивами.
Повышает вероятность перехода болезни в хроническое состояние дисплазия почек, при которой развитие тканей отстает от нормы, положенной по возрасту ребенка. Гломерулонефрит является острым процессом злокачественной формы, приводящим к острой почечной недостаточности и инвалидности.
При хронической форме болезни с прогрессирующим течением и устойчивостью к иммунодепрессивной терапии может возникать состояние вторично сморщенной почки. Вероятность выздоровления напрямую зависит от своевременности лечения гломерулонефрита. Как лечить заболевание, зависит от формы и результатов лабораторного диагностирования.
Диагностика
Гломерулонефрит, диагностика и лечение которого зависят от анамнеза и клинической картины, является тяжелым почечным заболеванием с высоким риском развития осложнений. Для точной постановки диагноза требуются данные лабораторных исследований. Для гломерулонефрита характерны следующие изменения в анализах:
- Гематурия (микро и макро). Изменение мочи до темно-коричневого и черного цветов, цвета мясных помоев (макрогематурия). При микрогематурии моча не изменяет естественного оттенка. В анализе мочи, проведенном в первые дни заболевания, могут содержаться свежие эритроциты, далее в анализах они будут выщелоченными.
- Альбуминурия. В течение 2-3 недель в моче в умеренном количестве (до 6 %) обнаруживается белок.
- В результатах микроскопического исследования мочевого осадка наблюдаются гиалиновые и зернистые цилиндры (микрогематурия) или эритроцитарные цилиндры (макрогематурия).
- Никтурия. При проведении пробы Зимницкого наблюдается резкое снижение диуреза (выделения мочи). Подтвердить сохранение концентрационной функции почек может высокая плотность мочевой жидкости.
- Исследование клиренса креатинина свидетельствует о снижении фильтрующей функции почек.

В процессе диагностики гломерулонефрита проводится также и общий анализ крови, в котором при наличии заболевания обнаруживается существенное повышение СОЭ и лейкоцитов.
В биохимическом анализе крови наблюдается увеличение объема мочевины, креатинина, холестерина. Свидетельствовать о заболевании могут повышенные титры АСТ и АСЛ-О, повышение количества остаточного азота (острая форма азотемии). Лабораторные анализы при гломерулонефрите проводят регулярно, контролируя основные показатели и корректируя в соответствии с ними схему терапии.
Острый гломерулонефрит
Лечение острого гломерулонефрита зависит от формы его течения. Выделяют:
- Циклический гломерулонефрит (типичный). Отличается бурным началом и явной выраженностью клиники и основных симптомов болезни.
- Ациклический гломерулонефрит (латентный). Имеет стертую форму течения с постепенным началом и маловыраженными симптомами.
Лечение острого гломерулонефрита в латентной форме значительно усложняется ввиду поздней диагностики, связанной с отсутствием выраженных симптомов. Часто болезнь переходит в хроническую форму. При благоприятном протекании и своевременном лечении гломерулонефрита острой формы симптомы заболевания начинают исчезать спустя 2-3 недели активной терапии. Длительность лечения зависит от своевременности диагностики, в среднем полное выздоровление пациента наблюдается спустя 2-3 месяца после возникновения заболевания.
Хроническая форма
Хроническая форма гломерулонефрита в большинстве случаев развивается как следствие болезни в острой форме, однако может возникнуть и в качестве самостоятельного заболевания. Диагноз «хронический гломерулонефрит» устанавливается в случае, когда острая форма заболевания не была устранена в течение года.
Лечение хронического гломерулонефрита зависит от формы его течения:
- Нефритическая форма. Воспалительные процессы в почках сочетаются с нефротическим синдромом (отеки, гематурия, протеинурия) и являются первичными. Симптомы почечной недостаточности и гипертензии проявляются позже.
- Гипертоническая форма. Первичным симптомом заболевания является повышение давления (гипертензия) и колебания показателей АД в течение дня. Мочевые отклонения выражены слабо. Такая форма заболевания часто проявляется как следствие латентной формы острого гломерулонефрита.
- Смешанная форма. Нефротические и гипертонические симптомы во время болезни сочетаются в равной степени.
- Гематурическая форма. Основным симптомом болезни является наличие в моче примесей крови, при этом белок в выделениях отсутствует либо присутствует в малых количествах.
- Латентная форма. Симптомы болезни выражены слабо, отсутствуют отеки и нарушения артериального давления. Течение болезни в такой форме может быть очень длительным (до 20 лет), а результатом почти всегда становится почечная недостаточность.
Независимо от формы течения хронического гломерулонефрита возможны регулярные обострения заболевания с клиническими признаками, характерными для острой формы болезни. В связи с этим лечение хронического гломерулонефрита часто совпадает с терапией острой формы этого заболевания. С течением времени хронический гломерулонефрит (независимо от формы) вызывает развитие хронической почечной недостаточности и синдрома вторично сморщенной почки.
Медикаментозное лечение
Независимо от формы болезни лечение осуществляется по определенной схеме. Рекомендации по лечению гломерулонефрита:
- Постельный режим (в особенности при наличии повышенной температуры, общей слабости и сильных головных болей).
- Диетическое питание с ограниченным употреблением жидкости, соли, продуктов, содержащих белок. Такая диета помогает снизить нагрузку на пораженные почки.
- Прием препаратов группы антикоагулянтов (снижают свертываемость крови) и ангиагрегантов (улучшают текучесть крови).
- Прием нестероидных препаратов против воспаления (назначают с особой осторожностью под контролем врача во время приема).
- Иммуносупрессионная терапия. Препараты направлены на подавление иммунитета, чтобы снизить выработку антител. Как правило, это цитостатики и глюкокортикостероиды.
- Гипотензивная терапия. Препараты для снижения давления при наличии симптомов артериальной гипертензии.
- Мочегонные медикаментозные средства. Назначаются для устранения отеков и активизации выделения жидкости.
- Антибактериальные лекарственные средства (антибиотики). Назначаются для устранения инфекционных процессов, а также при приеме имуносупрессивных препаратов для предотвращения проникновения в организм бактериальной инфекции.
- Общеукрепляющая терапия.
Препараты для лечения гломерулонефрита подбираются урологом индивидуально в зависимости от клинического течения заболевания, выраженности тех или иных симптомов, текущего состояния пациента. Терапию проводят в условиях стационара до тех пор, пока не наступит лабораторная ремиссия болезни. После болезни проводится амбулаторное наблюдение за пациентом и симптоматическое лечение в случае необходимости.
Народное лечение гломерулонефрита
В некоторых случаях лечить болезнь пациенты решают с помощью «бабушкиных» рецептов. Лечение гломерулонефрита народными средствами не сможет полностью избавить от болезни, однако способно ослабить большинство ее симптомов и частично восстановить почечную функцию
В большинстве случаев для терапии применяются травяные отвары и настойки. Такие средства помогают повысить иммунитет, поэтому не должны приниматься в комбинации с иммуносупрессивной терапией. Во время лечения гломерулонефрита суточный объем принимаемой внутрь жидкости строго ограничен, и лечение травами способно приносить большую пользу, оказывая мочегонное, противовирусное и противовоспалительное действие.
Также лечение гломерулонефрита народными средствами оправдано при артериальной гипертензии, так как нормализовать давление и понижать его до допустимых норм возможно без приема специфических препаратов. Для снижения давления принимают настой боярышника, который также обладает мочегонным действием, или едят черноплодную рябину (до 10 ягод в сутки).

В качестве противовоспалительного средства хорошо зарекомендовали себя отвар из коры дуба и настойка из шиповника. Для приготовления отваров можно использовать готовые почечные сборы. Либо комбинировать травы самостоятельно, однако приобретать препараты для фитотерапии лучше всего в аптеках, а не с рук на рынках.
Свежевыжатые соки, особенно морковный и огуречный, при гломерулонефрите также очень полезны, но только в ограниченных количествах. Одним из самых знаменитых народных средств при болезнях почек является сок тыквы, который готовят из мякоти плода и принимают внутрь по столовой ложке трижды в сутки. Можно также употреблять в пищу тыкву и каши на ее основе.
Фитопрепараты народной медицины способствуют восстановлению мочевыводящей функции почек, однако такое лечение является исключительно симптоматическим и не устраняет причин гломерулонефрита. Тем не менее народными средствами можно справиться с переизбытком жидкости и солей в организме, избавиться от отеков, снизить давление и нагрузку на почки. Лечить гломерулонефрит народными средствами стоит только после консультации с врачом и с его разрешения, причем комбинируя такое лечение с адекватной медикаментозной терапией.
Профилактика
Как и любое другое заболевание, гломерулонефрит проще не допустить, чем лечить. Основной профилактикой гломерулонефрита является адекватная антибактериальная терапия болезней, вызванных стрептококком (тонзиллит, стрептодермия и другие заболевания). При иных инфекционных процессах качественное лечение одновременно снижает риск развития отклонений в работе почек. При своевременном и верном лечении любых болезней они не успевают поражать почечные структуры, а значит, гломерулонефрит становится не страшен.
Наибольшую опасность патология представляет для беременных женщин, так как способна стать причиной преждевременных родов.
Коварно и опасно заболевание гломерулонефрит. Лечение у взрослых затрудняется смазанностью клинических симптомов, а у детей — риском необратимых осложнений. Но патология вполне излечима, если обращаться за помощью к врачам своевременно и не допускать развития болезни и проявления ее осложнений. Гломерулонефрит — болезнь, требующая срочной госпитализации, строгой диеты и постоянного постельного режима. Лечение является комплексным и помимо медикаментозных препаратов включает в себя физиотерапевтические и инструментальные мероприятия, а также разработку индивидуальных мер по профилактике рецидивов болезни и перехода ее в хроническое состояние.
Источник