Как вылечить персистирующий хламидиоз
Персистирующий хламидиоз возникает при неправильном или несвоевременном лечении. Сначала заболевание переходит в острую форму, а затем вместо хронической начинается персистирующая стадия. Постановка такого диагноза означает, что хламидиоз принял латентную форму.
Особенности персистирующего хламидиоза
Попадая в организм человека хламидии начинают приспосабливаться к нему. Этот процесс занимает 2 месяца. Микроорганизмы адаптируются к носителю и начинают паразитировать. На данном этапе появляются первые симптомы хламидиоза. Если человек игнорирует или не замечает их, то паразиты переходят в L-форму.
Перечислим изменения, происходящие с хламидиями:
- паразиты приобретают прочную оболочку, она защищает их от иммунной системы, антибиотиков и других лекарств;
- хламидии становятся элементарными тельцами;
- микроорганизмы не пытаются размножаться и проникать в слизистые оболочки, они выжидают ослабление иммунитета и защитных функций человека;
- при ухудшении состояния здоровья появится обострившаяся форма хламидиоза.
Персистирующий хламидиоз имеет латентную форму, а значит симптомы болезни будет сложно обнаружить.
Отсутствие признаков хламидиоза не указывает на то, что человек здоров. Паразиты остаются в организме комплексно влияя на его состояние. Со временем они становятся все сильнее, а защитные функции при этом ослабляются. Запущенная форма болезни практически неизличима. Паразиты становятся не чувствительны к медикаментам, поэтому врачи подбирают длительную комплексную терапию, чтобы персистентный хламидиоз прошел.
Признаки и симптомы заболевания
Начинать лечить хламидиоз следует сразу после того, как были обнаружены симптомы. Длительность протекания скрытой формы заболевания зависит от состояния здоровья больного. При наличии паразитов в организме люди могут хорошо себя чувствовать, без дискомфорта заниматься сексом и вести привычный образ жизни. Половой партнер также может заразиться хламидиозом.
При обострении заболевания проявляются следующие симптомы:
- Увеличение температуры тела до 38 градусов. При этом человек может чувствовать недомогание или не испытывать дискомфорта.
- Боль и дискомфорт во время мочеиспускания. По мере прогрессирования воспаления паразиты влияют на состояние мочеиспускательного канала. Поэтому возникают симптомы цистита.
- Белые выделения из половых органов. При воспалении периодически появляются выделения с неприятным запахом.
- Острая или ноющая боль. Локализуется дискомфорт в нижней части живота или пояснице. Степень интенсивности зависит от наличия сопутствующих болезней и состояния иммунитета.
- Зуд и жжение. Когда персистенция вируса завершается, пациенты испытывают дискомфорт даже во время хождения.
Одновременно с персистирующим хламидиозом могут появляться сопутствующие болезни. К ним относится простатит, цистит, цервит, эндоцервит. Часто к венерологам и гинекологам обращаются с подозрениями на эти болезни, а в ходе обследования становится ясно, что они появились на фоне хламидиоза.
Диагностика
Методика подтверждения хламидиоза подбирается на основе состояния пациента.
Самым простым методом является домашний мини-тест. Он продается в любой аптеке и не требует специальных условий для проведения. При обнаружении хламидий полоска окрасится в другой цвет. Следует учитывать, что точность этого метода диагностики достигает всего 30%, поэтому исследование малоэффективно.
Диагностическое обследование предполагает взятие общего мазка из половых органов. Во всех государственных учреждениях он осуществляется бесплатно, поэтому имеет широкое распространение. Точность данного метода составляет около 40%. Мазок позволяет врачу определить наличие воспаления, но для определения хламидий потребуются дополнительные исследования.
Высокой точностью обладают такие исследования, как реакция иммунофлюоресценции, иимуноферментный анализ и полимерная цепная реакция. Точность этих методов варьируется от 60 до 99%. Последний из перечисленных методов диагностики является самым достоверным, в сложных случаях персистирования паразитов он становится необходимым. Его недостаток заключается в стоимости и времени готовности результата. Пациентам придется подождать 2-3 дня, чтобы специалисты получили достоверную информацию.
Последствия и осложнения
При игнорировании симптомов хламидиоза возникает риск развития серьезных осложнений. Последствия персистирующего хламидиоза:
- появление рубцов на внутренних органах, если они возникнут в половой системе, то это приведет к бесплодию;
- развитие злокачественных новообразований на фоне множественных воспалительных процессов;
- отсутствие сексуального влечения или импотенция, этому способствует воспаление предстательной железы, придатков или яичек;
- беременность на фоне хламидиоза заканчивается выкидышем или рождением больного ребенка.
Со временем хламидии распространятся по всему организму и негативно скажутся на состоянии жизненно важных органов. При развитии осложнений пациентка кладут в больницу для постоянного наблюдения и оказания первой помощи при необходимости.
Лечение персистирующей формы хламидиоза
Терапия по устранению паразитов подбирается лечащим врачом. Специалист назначает комплекс медикаментов после того, как получит результаты анализов. Лабораторные исследования позволяют определить, к каким антибиотикам паразиты имеют наименьшую устойчивость.
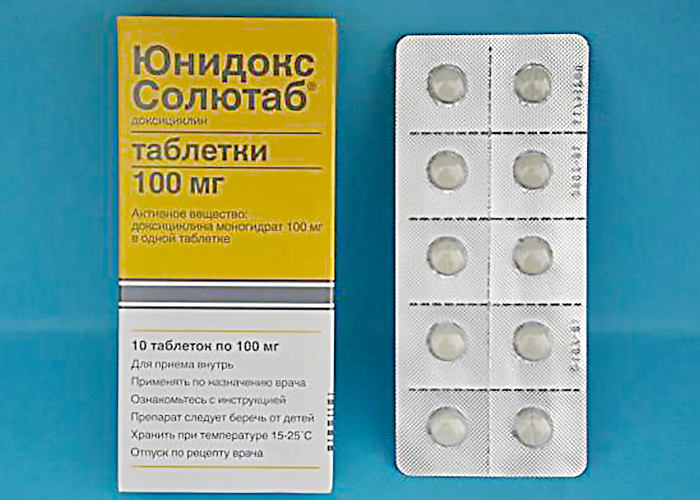
Изначально используются слабые противохламидиозные препараты. Если они не способствуют улучшению состояния пациента, то назначаются более сильные лекарства. В крайнем случае рекомендуются медикаменты относящиеся к фторхинолонам. Это может быть офлоксацин, спарфлоксацин или норфлоксацин. Среди тетрациклинов и макролидов большой популярностью пользуется эритромицин, дорикс, азитромицин и юнидокс солютаб.
Антибактериальные препараты являются главным средством в борьбе хламидиями, но их прием должен сопровождаться другими лекарствами, которые усиливают пользу медикаментов.
Одновременно с антибиотиками рекомендуют употреблять иммуностимулирующие, противогрибковые лекарства и поливитамины. Стимулирование иммунитета происходит с помощью циклоферона или полиоксидония. Усиление защитных функций позволит быстрее подавить размножение хламидий и сделать организм устойчивым к инфекционным болезням.
Противогрибковые средства нужны для нормализации микрофлоры. При длительном приеме антибиотиков существует риск появления грибка, поэтому в профилактических целях назначают леворин, флуконазол или нистатин. Витаминные комплексы нужны для ускорения процесса выздоровления и укрепления общего состояния здоровья.
Дозировка и длительность приема медикаментов определяется врачом на основе результатов анализов. По окончанию лечения персистирующего хламидиоза необходимо повторно пройти обследование, чтобы убедиться в эффективности лекарств.
Источник
Сегодня много семейных пар не могут зачать ребёнка и учёные доказали, что причиной этому в 50% случаев является именно хламидийная инфекция. Она приводит к таким последствиям, из-за того, что может маскироваться в организме годами, не вызывая симптомов, но разрушая организм изнутри. Рассмотрим, что представляет хламидиоз, как он проявляется и лечится.
Что такое хламидиоз

Хламидиоз – инфекционное заболевание мочеполовых путей. Его вызывают микроорганизмы – хламидии, внедряющиеся в слизистую поражённой зоны и размножающиеся.
Сегодня известно несколько видов течения болезни:
- Острая. Выражается, в виде появления симптомов, побуждающих обратиться к врачу.
- Хроническая (персистирующая). Возникает, если человек занимался самолечением или вовсе отказался от терапии. Тогда симптоматика становится, практически не выраженной, микроорганизмы изменяют свои биологические и антигенные свойства и больше не поддаются лечению обычными антибиотиками. То есть, в слизистой возникают новые формы возбудителей, которые не определяются, даже культурологическими исследованиями.
Персистирующий хламидиоз опасен для каждого больного, ведь если отсутствует симптоматика болезни, человек не обращается к врачу. Это приводит к укреплению паразитов в организме, выработке их устойчивости к препаратам и распространению инфекции не только на мочеполовые пути, но и другие органы, что может привести к летальному исходу.
Особенности персистирующего хламидиоза
Когда хламидии проникли в организм, в течение 2 месяцев они адаптируются к носителю и начинают паразитировать. Если в этот момент больной проигнорировал симптомы, то микроорганизмы переходят в особую форму – L.
Особенности хламидий – L:
- Возбудитель обладает прочной стенкой, защищающей от иммунной системы носителя, антибиотиков и других факторов, приводящих паразита к гибели.
- Временно микроорганизмы превращаются в элементарные тельца. Они не проникают в слизистую и не размножаются, дожидаясь ослабления защитных функций человека.
- Только на фоне снижения иммунной активности, они способны заново спровоцировать обострение и начать размножение в слизистой.
Латентная форма хламидиоза опасна тем, что отсутствие симптомов не делает человека здоровым. В этот момент паразиты всё равно находятся в организме, ослабляют его, становятся сильнее и, когда добьются поставленной задачи, определение возбудителя и медикаментозная терапия становится затруднительной.
Любые симптомы, появляющиеся у человека, должны быть тщательно исследованы врачом. Особенно, если они относятся к мочеполовой системе. В противном случае, болезнь приведёт к тяжёлым последствиям и радикальной терапии резервными медикаментами!
Как получить инфекцию

Чаще всего подвергаются заражению люди, не имеющие постоянного полового партнёра или изменяющие своим супругам, ведь основной путь передачи хламидий – половой контакт с заражённым. Тогда слизистые оболочки плотно соприкасаются, из-за чего паразиты могут атаковать нового носителя.
Также заразиться можно такими способами:
- Вертикальным путём. Болезнь передаётся от заражённой матери новорожденному при родах.
- Бытовым. Очень редкий способ заражения, т. к. хламидии быстро гибнут на воздухе. Однако есть риск заражения при использовании чужого постельного белья, предметов личной гигиены: зубных, массажных щёток, бритв, а также посещения бассейна, бани.
- Воздушно-капельный. Этот способ заражения фиксируют крайне редко, но заразиться хламидиями можно и таким путём, если ротовая полость целующейся пары не здорова и имеются трещинки, повреждённые зубы.
Отсюда можно сказать, что хламидиоз относится к заболеваниям, требующим внимательности со стороны обоих партнёров. Рекомендуется регулярно проходить обследование у врача, совместно с половым партнёром, даже если симптомы заболевания отсутствуют.
Симптоматика хламидиоза
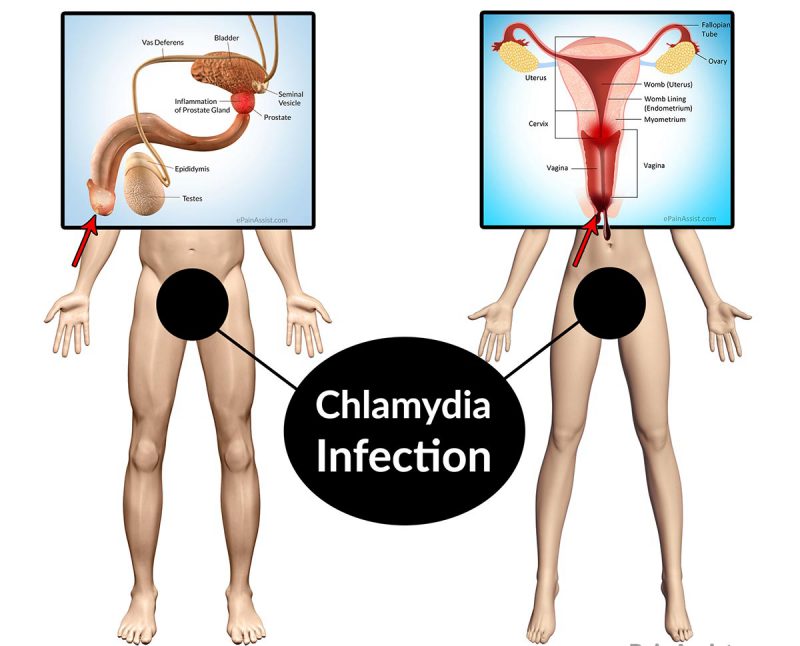
Как было сказано ранее, опасность хламидиоза заключается в том, что болезнь может продолжительный срок проходить в скрытой форме. Самочувствие может быть хорошим, половая активность сохраняться в норме. Однако это становится угрозой не только для больного, но и близких ему людей.
Во время обострения хламидиоза, человек столкнётся с такими симптомами:
- Жжением, резями при выведении мочи.
- Выделениями из половых путей различной интенсивности, возможно с кровью.
- Болями в промежности и внизу живота.
Такие симптомы свидетельствуют о том, что паразиты начали атаковать верхние отделы половой и мочевой системы.
В результате, возникают болезни, которые тоже являются симптомами хламидиоза:
- Простатит.
- Цервицит.
- Эндоцервицит.
- Цистит.
Обычно, если человек обращается к врачу с подозрением на эти болезни, лечащий врач дополнительно берёт и мазок. Это позволяет убедиться в том, что они возникли не на почве хламидиоза.
Последствия персистирующего хламидиоза

Несвоевременное лечение хламидиоза или отказ от проведения терапии приводит к таким необратимым сбоям в организме:
- Воспалительный процесс провоцирует появление рубцовой ткани на внутренних органах половой системы, что приводит к отсутствию беременности.
- Если зачатие всё же произошло, то женщина родит больного малыша или беременность закончится выкидышем, замершей беременностью.
- Воспаления половой системы у женщин приводят к многочисленным воспалительным процессам. Если меры по их устранению не были приняты, то хламидиоз может перерасти в онкологию.
- Воспалительный процесс яичек, предстательной железы, придатков приводит к потере сексуальных способностей (импотенции).
В результате халатности больного, хламидии могут поразить почки и мочевой пузырь, поэтому регулярное профилактическое обследование у специалиста позволит избежать осложнений.
Лечение
Лечение хламидиоза не всегда проходит быстро. Это обусловлено устойчивостью паразитов к отдельным препаратам.
Однако чтобы устранить недуг, следует провести комплексную терапию, заключающуюся в употреблении таких медикаментов:
Антибиотики. Учёные разработали несколько групп противохламидиозных лекарств. Изначально применяют самые слабые. Если они не подходят, их заменяют лекарствами из другой группы, имеющими более сильный эффект. Однако в случае, если ни те ни другие средства не помогают, то врачи прибегают к лечению фторхинолонами, относящимся к резервным лекарствам. Такой подход, безусловно, устранит, даже хламидий группы L, но это сделает лечение туберкулёза невозможным для человека, перенёсшего хламидиоз.
Тетрациклины | Макролиды | Фторхинолоны |
Доксициклин | Азитромицин | Норфлоксацин |
Дорикс | Спирамицин | Офлоксацин |
Юнидокс Солютаб | Эритромицин | Спарфлоксацин |
- Иммуностимулирующие. Медикаменты Полиоксидоний, Циклоферон назначают в обязательном порядке, ведь усиление защитных функций позволяет быстрей и качественней побороть заболевание.
- Противогрибковые. Из-за антибиотиков у больного нарушается микрофлора, может появиться грибок и во избежание таких последствий, врачи назначают противогрибковые препараты Флуконазол, Низорал, Леворин, Нистатин в профилактических целях.
- Витаминные комплексы. Требуются организму, чтобы укрепить общее состояние и ускорить выздоровление. Назначают глутаминовую, аскорбиновую кислоту, витамин Е.

За более подробными дозировками следует обращаться к врачу, ведь такие медикаменты имеют множество противопоказаний и побочных эффектов!
Учитывая особенности хламидиоза, даже по окончанию лечения следует повторно обращаться к врачу и контролировать болезнь. В случае обнаружения живых хламидий, следует немедленно повторить лечение.
Несмотря на особенности хламидиоза его можно вылечить, но лучше предупредить болезнь, чем бороться с нею. Во избежание заражения, рекомендуется избегать непроверенных половых контактов или использовать контрацептивы. Они позволяют избежать не только хламидиоза, но и других заболеваний, передающихся исключительно половым путём.
Источник
Урогенитальная хламидийная инфекция, по данным ВОЗ, является одной из самых распространенных инфекций, передаваемых половым путем. Особенности клинического течения (скудная симптоматика или ее полное отсутствие как у мужчин, так и у женщин) и трудности лабораторной диагностики приводят к тому, что инфицированные лица обращаются к специалистам несвоевременно. Это затрудняет лечение и увеличивает риск развития осложнений.
Профессор А. Л. Машкиллейсон еще в 80-х гг. прошлого века указывал на необходимость выбора терапевтической тактики с учетом клинической формы хламидиоза. Это положение не потеряло своей актуальности до сегодняшнего дня. Современная классификация урогенитального хламидиоза, согласно МКБ-Х, подразумевает деление на хламидийную инфекцию нижних отделов (неосложненную) и инфекцию верхних отделов мочеполового тракта (осложненную). Терапевтический подход к лечению каждой из этих форм различается.
Для разработки индивидуального плана терапии этой классификации может оказаться недостаточно. Помимо локализации инфекции важно учитывать и другие факторы: например, давность инфицирования, предшествующую терапию, наличие инфекции у полового партнера. Принимать в расчет длительность существования хламидийной инфекции в организме человека необходимо, так как при длительном присутствии инфекции могут формироваться особые связи в системе «макро/микроорганизм», позволяющие этой системе сосуществовать. При длительном инфицировании и неадекватной предшествующей терапии, вероятнее всего, можно ожидать развития у больного персистирующей инфекции, требующей особых терапевтических подходов. Очевидно, что практикующему врачу при назначении лечения желательно учитывать возможность наличия персистенции хламидийной инфекции в организме. Диагностика персистирующего хламидиоза сложна, требует правильной трактовки диагностических тестов на хламидии, а подтвердить ее наличие можно с помощью электронной микроскопии, обнаружения генетических маркеров персистенции методами молекулярной диагностики или при использовании специальной модификации метода выделения хламидий в культуре клеток. Подобные исследования даже в Москве проводятся лишь в немногих медицинских центрах, таких, как ЦНИКВИ или медико-биологический центр «Пастер». В широкой практике врач может руководствоваться комплексом клинико-эпидемиологических признаков, позволяющих заподозрить у больного наличие персистирующей формы хламидийной инфекции:
- наличие инфекции в организме (в течение многих месяцев и даже лет);
- многократное неэффективное лечение различными антибиотиками;
- иммунологические нарушения;
- высокие титры сывороточных и местно-секретируемых противохламидийных антител (в особенности IgA);
- возможное отсутствие хламидийной инфекции у половых партнеров больных хламидиозом, несмотря на половые контакты без использования презерватива.
Таким образом, терапевтические подходы к лечению урогенитального хламидиоза можно разделить на три основные группы:
1) лечение больных с хламидийной инфекцией нижних отделов урогенитального тракта;
2) лечение больных с хламидийной инфекцией верхних отделов урогенитального тракта;
3) лечение больных персистирующим и рецидивирующим урогенитальным хламидиозом.
Справочников по лекарственным препаратам и руководств по лечению болезней так много, что российским врачам любой специальности все труднее сориентироваться в обилии информации и выбрать оптимальное во всех отношениях решение при назначении терапии. Единых стандартов пока нет, хотя разработка их и ведется. При выборе оптимальной лечебной тактики врач все чаще вынужден оглядываться на мнение представителей страховых медицинских компаний, поскольку оплата за диагностику и лечение зависит от тех стандартов, которые принимаются во внимание представителями страховой медицины. В этой связи особую роль приобретают те справочные руководства, в которых изложена официальная позиция, одобренная Министерством здравоохранения либо, как минимум, наиболее авторитетными медицинскими сообществами или учреждениями. Сегодня одним самых авторитетных справочных изданий такого типа в Российской Федерации является «Федеральное руководство по использованию лекарственных средств» (ФР), последнее, 4-е издание которого датируется 2003 г. При обзоре современных методов лечения больных урогенитальным хламидиозом мы старались учитывать рекомендации ФР. Кроме того, существуют и постоянно обновляются рекомендации ВОЗ (последнее издание 2001 г.), рекомендации Центра по контролю заболеваемости США (CDC) (последнее издание 2002 г.), а также Европейское руководство по лечению инфекций, передаваемых половым путем (издание 2001 г.).
Во всех этих изданиях для антибактериальной терапии хламидийной инфекции рекомендуются антибиотики следующих фармакологических групп: тетрациклины, макролиды и фторхинолоны. Ниже мы постараемся пояснить различия в терапевтических подходах к лечению различных форм урогенитальной хламидийной инфекции.
Лечение больных хламидийной инфекцией нижних отделов урогенитального тракта
При лечении этой формы инфекции, как правило, достаточно одной лишь антибактериальной терапии и нет необходимости в дополнительных терапевтических мероприятиях.
Антибиотики тетрациклинового ряда
Препараты тетрациклинового ряда — это основные лекарственные средства, применяемые для лечения больных хламидиозом. Согласно всем упоминавшимся выше рекомендациям, для лечения больных урогенитальным хламидиозом препаратом выбора является доксициклин. Он назначается в дозе 100 мг два раза в сутки не менее семи дней. Первая доза составляет 200 мг. Преимущество использования доксициклина в его достаточно высокой эффективности (по данным литературы, 95—100%) и относительно небольшой стоимости лечения. У больных хламидиозом можно использовать другие препараты этой группы: тетрациклин (препарат рекомендуется ФР в качестве альтернативного) — по 500 мг четыре раза в сутки 7—10 дней, метациклин — по 300 мг четыре раза в сутки 7—10 дней.
У доксициклина, по сравнению с тетрациклином, выше биодоступность, он имеет более длительный период полувыведения и лучше переносится. Кроме того, при использовании доксициклина, и в этом его отличие от других тетрациклинов, нет необходимости соблюдать диету, назначаемую из-за связывания тетрациклинов с ионами Са. Следует помнить, что все препараты тетрациклинового ряда противопоказаны при почечной недостаточности, беременности и для лечения детей до восьми лет. Наиболее частыми побочными эффектами при приеме лекарственных средств тетрациклинового ряда являются тошнота, рвота, диарея, аллергические реакции. В период лечения препаратами этой группы больным необходимо избегать инсоляции из-за возможности фотосенсибилизации.
Макролиды
К числу наиболее активных противохламидийных препаратов принадлежат макролиды. К препаратам выбора при лечении хламидиоза относят азитромицин. Высокая терапевтическая концентрация азитромицина в тканях достигается после однократного приема стандартной дозы антибиотика и сохраняется в местах воспаления не менее семи суток. ФР и другие руководства рекомендуют для лечения больных хламидиозом нижних отделов мочеполового тракта однократный прием 1,0 г азитромицина за 1 ч до еды или через 2 ч после.
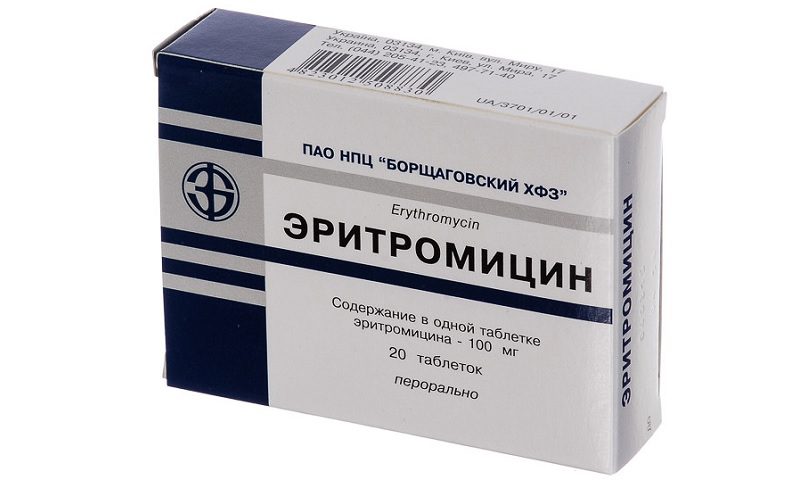
В качестве альтернативных препаратов в ФР представлены: спирамицин который назначается по 3 млн МЕ три раза в сутки в течение 10 дней; рокситромицин — по 150 мг два раза в сутки 10 дней; эритромицин — по 500 мг четыре раза в сутки 10 дней. Также при лечении больных хламидийной инфекцией используют другие препараты группы макролидов: джозамицин — по 500 мг два раза в сутки 10 дней, кларитромицин — по 250 мг два раза в сутки 10 дней, мидекамицин — по 400 мг три раза в сутки 10 дней. Преимуществами всех современных макролидных антибиотиков перед эритромицином являются улучшенная фармакокинетика, хорошая переносимость и меньшая кратность приема.
При приеме макролидов могут наблюдаться побочные эффекты со стороны желудочно-кишечного тракта (тошнота, рвота, диарея) и печени (повышение активности трансаминаз, холестаз, желтуха). Разумеется, возможны и аллергические реакции.
Фторхинолоны
Следующую группу препаратов, обладающих противохламидийной активностью, составляют фторхинолоны. Препаратам той группы свойственна различная, в том числе и достаточно высокая, чтобы излечивать эту инфекцию, активность in vitro в отношении Chlamydia trachomatis. Однако единственным препаратом данной группы, который современные руководства рекомендуют для лечения хламидиоза, да и то в качестве альтернативного, является офлоксацин. Его назначают по 400 мг два раза в день в течение 10 дней. Преимуществом офлоксацина перед другими фторхинолонами можно считать его практически 100-процентную биодоступность.
Из других препаратов этой группы применяют пефлоксацин — по 400 мг два раза в сутки 10 дней и ломефлоксацин — по 400 мг один-два раза в сутки 10 дней.
Такие ограничения в использовании фторхинолонов для лечения хламидийной инфекции связаны с тем, что в сравнении с антибиотиками других вышеперечисленных групп после подобной терапии слишком высок процент рецидивов.
Показанием к использованию фторхинолонов при хламидиозе может быть смешанная гонорейно-хламидийная инфекция или сочетание Chlamydia trachomatis с другими микроорганизмами, демонстрирующими чувствительность к этим антибиотикам (требующая терапии сопутствующая кокковая или палочковая флора).
Группа фторхинолонов является сегодня одним из наиболее активно развивающихся классов противомикробных препаратов. Появляются все новые и новые поколения фторхинолонов. Хинолоны последних поколений (III и IV) превосходят предшествующие препараты этой группы по активности в отношении хламидий и кратности применения.
Препаратом III поколения является левофлоксацин. Его назначают по 250—500 мг один раз в сутки. Последнее на сегодня, IV поколение антибактериальных агентов этой группы «открывает» моксифлоксацин. Его назначают по 400 мг один раз в сутки 10 дней.
Препараты из группы фторхинолонов противопоказаны беременным и детям до 12 лет, больным с нарушением функции печени и почек. Из побочных реакций после приема фторхинолонов могут наблюдаться диспептические расстройства, тошнота, рвота, головокружение, аллергические реакции, тендиниты. Для всех препаратов этой группы, за исключением моксифлоксацина, характерен фотосенсибилизирующий эффект, о чем необходимо напоминать больному.
Лечение хламидиоза у беременных и новорожденных
В огромном числе наблюдений, проводившихся за почти 50 лет существования эритромицина, показана его безопасность, благодаря чему этот антибиотик можно считать едва ли не единственным лекарственным средством, разрешенным к применению у беременных и новорожденных.
По всем существующим сегодня рекомендациям, включая рекомендации ФР, беременным женщинам эритромицин назначают по 500 мг четыре раза в сутки 7 дней или по 250 мг четыре раза в сутки 14 дней. Для детей до 8 лет (с массой тела до 45 кг) разовая доза составляет 50 мг на 1 кг массы тела, кратность — каждые 6 ч в течение 10—14 дней. Детям старше 8 лет назначают такой же курс эритромицина, как и взрослым.
Достаточно высокой терапевтической эффективностью и лучшей, чем у эритромицина, переносимостью обладает еще один давно известный представитель макролидов — спирамицин. Его назначают по 3 млн МЕ три раза в сутки 7—10 дней.
Амоксициллин относится к группе пенициллинов, которые в принципе не рекомендованы к применению при хламидиозе, но есть сообщения о его успешном использовании при беременности в дозе 500 мг три раза в сутки в течение 7—10 дней. Этот препарат также рекомендует ФР.
Лечение больных с хламидийной инфекцией верхних отделов урогенитального тракта
При лечении больных с данной клинической формой хламидийной инфекции используют все перечисленные выше антибиотики, но менее продолжительными курсами (до трех недель), чем при неосложненных формах заболевания. Более удобен в этих случаях азитромицин, который ФР рекомендует назначать курсами: три курса по 1 г один раз в неделю.
В многоцентровом исследовании, проведенном в различных регионах России (г. Екатеринбург, Ставрополь и Москва), была показана высокая эффективность такой схемы применения азитромицина при осложненных формах хламидиоза (применялся препарат сумамед фирмы ПЛИВА, Хорватия), что и позволило внести соответствующие дополнения в рекомендации.
Лечение больных с осложненной формой хламидийной инфекции должно быть комплексным, поскольку процесс связан не только с наличием инфекции, но и с теми неблагоприятными последствиями, которые она вызывает при длительном течении болезни. Поэтому для достижения клинического излечения назначение антибактериальных препаратов в таких случаях должно сочетаться с комплексом противовоспалительных, симптоматических и физиотерапевтических мероприятий, выбор которых зависит от характера патологии.
Лечение больных с персистирующим и рецидивирующим урогенитальным хламидиозом
Персистенция хламидий требует особого подхода к больному. Применения одних антибиотиков при этой форме инфекции, как правило, недостаточно, поскольку все эффективные в отношении хламидий антибиотики обладают бактериостатическим действием и способны оказывать эффект только в процессе осуществления жизненного цикла хламидий. Поскольку при персистенции данный жизненный цикл приостанавливается на неопределенное время, использование антибиотиков в этот период не способно привести к гибели микроорганизмов, остановившихся в своем развитии. Однако лечить данную инфекцию необходимо, так как сохранение хламидий в организме может сопровождаться иммунными нарушениями, что ведет к различным осложнениям, в частности бесплодию.
При лечении таких состояний обычно рекомендуют сочетанную терапию антибиотиками и иммунокорректорами. Были предложения назначать антибиотики в различных сочетаниях длительными курсами. Последний подход имеет существенные отрицательные стороны: длительный прием антибиотиков неблагоприятно воздействует на работу всех систем организма: желудочно-кишечный тракт (нарушая работу печени и микроэкологию кишечника), нервную, мочевыделительную, иммунную (угнетая иммунитет и аллергизируя организм больного) системы. Кроме того, при персистирующей инфекции антибиотики в качестве монотерапии вообще могут быть неэффективны, исходя из особых биологических свойств возбудителя, о чем уже говорилось выше.
Наши исследования показали, что примерно у 75% больных персистирующим хламидиозом встречаются различные нарушения иммунного статуса. Они выражаются, в первую очередь, в изменении числа CD4+ и CD8+ Т-клеток и нарушении их соотношения примерно у 50% больных. По сравнению с контрольной группой, у больных наблюдается статистически достоверное снижение относительных и абсолютных показателей естественных киллеров (CD16+) (что очень важно с точки зрения продукции интерферона), HLA DR-клеток, В-клеток (CD72+ и CD21+).
Наши наблюдения, основанные на лечении более 1000 больных персистирующим хламидиозом, показывают, что наиболее оптимальна в этих случаях комбинированная терапия, основанная на сочетании антибиотиков и иммунных препаратов. При антибиотикотерапии используют стандартные для осложненной инфекции курсы и дозировки перечисленных выше антибиотиков. Но начинать лечение желательно с курса иммунотерапии. Из иммунных препаратов наибольшей эффективности можно добиться, применяя полиоксидоний и a-интерферон. На основании собственных исследований мы предлагаем следующие варианты предшествующей назначению антибиотиков иммунотерапии:
- полиоксидоний назначается по 6 мг в/м один раз в сутки; первые две инъекции ежедневно, затем три инъекции через день, остальные два раза в неделю, всего на курс 10 инъекций. После четвертой инъекции начинают курс антибактериальной терапии;
- интерферон альфа-2b назначается в виде ректальных суппозиториев двумя 5-ти дневными циклами с интервалом в две недели между ними в суммарной дозе 10 млн МЕ на курс. После окончания иммунотерапии проводится курс антибактериальной терапии. Причем оптимальным в этой ситуации оказался курс азитромицина по схеме лечения осложненных форм (по 1,0 г на 1-й, 7-й и 14-й дни).
Указанные подходы позволяют повысить эффективность лечения персистирующей и рецидивирующей хламидийной инфекции до 90%.
В ближайшие две недели после окончания лечения следует использовать метод выделения хламидий в культуре клеток, потому что только он дает возможность определить наличие в организме пациента жизнеспособных форм хламидий. Положительный результат остальных методов, включая полимеразую цепную реакцию (ПЦР) или прямую иммунофлюоресценцию (ПИФ), не обязательно говорит о том, что лечение было неэффективным, а может рассматриваться лишь как свидетельство того, что не произошла полная элиминация хламидий или их фрагментов. Следовательно, эти методы позволяют судить об эффективности проведенного лечения не ранее чем через 30 дней после окончания антибиотикотерапии.
Таким образом, соблюдение определенных правил ведения больных с урогенитальным хламидиозом позволяет добиваться полного излечения даже в тех ситуациях, когда хламидии сохраняются у пациента в течение продолжительного времени, а сам инфекционный агент оказывается устойчив к обычной антибактериальной терапии.
М. А. Гомберг, доктор медицинских наук
А. М. Соловьев, кандидат медицинских наук
ЦНИКВИ, МГМСУ, г. Москва
Источник

