Как вылечить воспаление седалищного

Острые простреливающие, жгучие или тянущие боли в нижних конечностях, их онемение или потеря двигательных функций – эти симптомы знакомы многим из тех, кому за 40. Очень часто причина состояния заключается в воспалении седалищного нерва (ишиасе). Что же это за болезнь, и как следует проводить ее лечение?
Описание болезни
Седалищные нервы – самые толстые и длинные во всем организме. Они выходят из спинного мозга и идут вплоть до нижних частей ног. В районе колена седалищный нерв разделяется на две части, одна из которых отвечает за иннервацию голени, другая – за иннервацию стопы. Седалищные нервы также обеспечивают иннервацию органов малого таза. Они отвечают как за чувствительность, так и двигательные функции мышц ног.
Если болезнь затрагивает данные нервы, то она начинает проявляться различными симптомами – болью, отеками, потерей чувствительности ног.
Болезнь преимущественно поражает пожилых людей и людей среднего возраста. Считается, что ей страдают 10% людей старше 40 лет. Однако в последнее время болезнь изрядно помолодела. Сейчас не редкость встретить 20-30 летних людей, а то и подростков, страдающих болями, вызванными ишиасом.
Симптомы
Основным признаком заболевания является боль. В первой фазе воспаления седалищного нерва обычно ощущается боль в области поясницы. В дальнейшем болевой синдром может распространяться вниз по ноге – к задней поверхности бедра, голени, стопе и пальцам.
Боль при поражении нерва может иметь разнообразный характер – быть ноющей, жгучей, колющей, стреляющей, резкой или тупой. Иногда она разливается по всей поверхности ноги, а иногда может наблюдаться лишь в ее отдельной части. Время от времени боль может проходить, но спустя небольшой период времени снова возвращаться. Обычно боль затрагивает лишь одну ногу, однако во многих случаях может наблюдаться и в обеих ногах. Замечено, что у женщин чаще всего страдает правая нога, а у мужчин – левая.
Разница в характере боли зачастую может объясняться тем, какие слои нервов поражены воспалением – внешние или внутренние. В первом случае боль называется дизестезической, во втором – трункальной. Дизестезическая боль возникает благодаря воспалению малых нервных волокон. Она описывается больными, как стреляющая и саднящая, колющая и жгучая, напоминающая удар электрического тока.
Трункальный тип боли возникает в результате компрессии спинномозговых корешков (например, из-за остеохондроза), при некоторых нейропатиях. Такой тип боли – давящий, тянущий, ноющий и ломящий.
Кроме боли, встречаются и ряд других признаков воспаления седалищного нерва. Это онемение ног, жжение, бегание мурашек. Иногда наблюдаются набор таких признаков воспаления, как отеки ног, чрезмерная потливость стоп или, наоборот, отсутствие потоотделения, покраснение кожи. Возможен такой симптом, как повышение температуры тела в месте поражения, или же, наоборот, его цианоз и похолодание.
Осложнения ишиаса
Если лечение патологии проводилось неверно или вообще не проводилось, то это может привести к различным осложнениям. Результатом воспаления может быть скованность в движениях при ходьбе, нарушение походки, невозможность некоторых движений пальцами ног или стопой. Например, часто больные ишиасом не способны встать на носки или пятки. В тяжелых случаях воспаления больной теряет возможность вставать на ноги, ходить или сидеть. Острый болевой синдром может привести к неврозам, стрессам, обморокам, бессоннице. Также возможна атрофия некоторых мышц ноги. Если повреждены нервные отростки, обеспечивающие функциональность органов малого таза, то могут наблюдаться нарушения мочеиспускания и дефекации.
Причины заболевания
Лечение болезни осуществляется таким образом, чтобы устранить ее причины или же свести к минимуму их воздействие на нерв. Существует несколько разновидностей непосредственных предпосылок болезни:
- воспалительный процесс в нервном волокне;
- ущемление корешков седалищного нерва в позвоночном столбе;
- защемление седалищного нерва при мышечном спазме, прежде всего, спазме грушевидной или большой ягодичной мышцы.
Характер боли при этих разновидностях ишиаса обычно несколько отличается.
Какие дополнительные факторы могут быть ответственны за защемление седалищного нерва либо за воспалительную патологию седалищного нерва:
- переохлаждение или перегрев организма ;
- стрессы;
- заболевания позвоночника, приводящие к воспалению или защемлению нервов (остеохондроз, грыжи дисков, артрит, костные разрастания вокруг позвоночника, смещения позвонковых дисков);
- травмы позвоночника;
- инфекционные заболевания (грипп, ОРЗ, опоясывающий лишай, туберкулез);
- поднятия тяжестей;
- сидячая работа, малоподвижный образ жизни;
- алкоголизм;
- отравления тяжелыми металлами;
- подагра;
- сахарный диабет;
- беременность.
Во многих случаях за воспалением стоит сочетание нескольких факторов.
Повышен риск заболевания седалищного нерва у представителей некоторых профессий, например, фермеров, водителей, операторов станков, у тех, кто не имеет удобного рабочего места, у курящих людей.
Болезнь может развиваться либо мгновенно (в случае травм), либо постепенно прогрессировать (при постоянной тяжелой работе, усугублении сопутствующих заболеваний, например, остеохондроза, артрита, развитии инфекционного процесса).
Защемление седалищного нерва
Защемление седалищного нерва – это одна из разновидностей ишиаса, которое иногда отделяют от собственно воспаления нервного волокна. Это явление может происходить в случае спазмов мышц, между которыми проходит нерв, что приводит к его защемлению. Либо же предпосылкой явления может быть защемление корешков нервов в позвоночном столбе. Ишиас в большинстве случаев вызывается именно защемлением нервного волокна.
Диагностика ишиаса
Пациент может долгое время жить с умеренными симптомами ишиаса, небольшой болью в ногах или пояснице, и не обращаться к врачу. Такую позицию можно понять, ведь, с одной стороны, болезнь вроде бы не угрожает жизни, хотя и доставляет немало неприятностей. Однако лечение болезни необходимо, ведь при прогрессировании она может приводить к инвалидности. Кроме того, внезапные приступы боли могут свидетельствовать о более серьезных проблемах, а не только о защемлении нервов. Схожие признаки могут наблюдаться, например, при травмах позвоночника, наличии новообразований.
При постановке диагноза (ишиас), от данной болезни следует отделять болевой синдром, вызванный опухолями позвоночника, миеломной болезнью, болезнью Бехтерева, спондилитом.
При наличии симптомов, напоминающих ишиас, следует обратиться к невропатологу.
Обследование больного начинается со сбора информации о симптомах, характере боли, анамнезе. Для ишиаса характерно наличие нескольких определяющих диагностических синдромов:
- синдром Легаса,
- синдром Сикара,
- синдром посадки.
Синдром Сикара заключается в том, что больному трудно согнуть стопу в тыльном направлении из-за усиления боли в ноге. При синдроме Легаса пациенту трудно поднять ногу в положении лежа на спине. Синдром посадки заключается в том, что пациенту трудно сесть с разогнутой ногой.
Самые часто используемые диагностические процедуры при ишиасе – УЗИ, МРТ, КТ, рентген. С их помощью определяется степень защемления корешков или распространения воспалительного процесса. Самой безопасной процедурой является УЗИ, поскольку во время ее не происходит облучения организма. Однако для большей информативности может понадобиться проведение компьютерной томографии. Какую процедуру выбрать – этот вопрос находится в компетенции лечащего врача.
Как лечить воспаление седалищного нерва
Лечение может включать как медикаментозные, так и немедикаментозные методы. Методика лечения зависит от того, насколько далеко зашло заболевание, в чем заключается его исходная причина – обусловлено ли оно защемлением нервного волокна либо его воспалением. Не исключены и хирургические методы лечения патологии нерва. Они проводятся в том случае, если консервативные методы лечения не привели к успеху.
В число немедикаментозных методов терапии входят:
- физиотерапия,
- массаж,
- лечебная физкультура,
- занятия на тренажерах,
- водолечение.
Нетрадиционные, но хорошо себя зарекомендовавшие себя при ишиасе методы лечения:
- мануальная терапия,
- баночный массаж,
- точечный массаж,
- иглоукалывание (рефлексотерапия),
- озонотерапия,
- гирудотерапия (лечение пиявками),
- грязелечение.
Чем лечить воспаление седалищного нерва: медикаментозное лечение
Тем не менее, лечение ишиаса медикаментозными методами остается основным.
Основные группы препаратов, применяемые при медикаментозном лечении ишиаса.
| Тип | Принцип воздействия | Примеры препаратов |
| витамины и витаминные комплексы | улучшение функционирования нервной системы | комбилипен, мильгамма, витамины группы В |
| миорелаксанты и спазмолитики | снятие спазмов мышц | корисопродол, мидокалм, дротаверин, папаверин |
| глюкокортикостероиды | противодействие воспалительным процессам, снятие боли | дексаметазон, преднизолон |
| нестероидные противовоспалительные средства (НПВП) | противодействие воспалительным процессам, снятие боли | ибупрофен, индометацин, диклофенак, фенилбутазон, лорноксикам, ортофен, напроксен |
| анальгетики | снятие боли | кеторолак, парацетамол, морфин, трамадол |
Следует отметит, что, хотя глюкокортикостероиды используются для той же цели, что и НПВП, методика их применения значительно отличается от методики применения последних. Симптоматическое лечение стероидными препаратами можно осуществлять лишь под контролем врача. То же самое можно сказать и про наркотические средства для облегчения болей (морфин, трамадол).
Больному в отдельных случаях могут быть назначены препараты из разных категорий.
Чаще всего используются местные формы препаратов – в виде кремов и мазей. При острой форме болезни, при сильных болях, некоторые обезболивающие и противовоспалительные препараты, а также витаминные комплексы могут вводиться парентерально.
Если возникает необходимость в использовании таблетированных форм препаратов, то перед их применением лучше всего проконсультироваться с врачом. Ведь многие НПВП известны своими побочными явлениями. В частности, они могут негативно воздействовать на ЖКТ, вызывать язвы и кровотечения, особенно при длительном применении. Поэтому НПВП обычно принимают лишь в период острой фазы болезни, когда необходимо эффективно бороться с болью. Максимальный срок их приема варьируется от 5 до 14 дней, в зависимости от препарата.
Нередко при ишиасе применяются и народные средства – настойки из трав (чистотел, горький перец, алоэ), мед, пчелиный воск, мази из конского каштана. Они прекрасно снимают боли и воспалительные процессы. Однако лечиться подобным образом можно лишь в том случае, если диагноз точно установлен врачом. Оказывают пользу при заболевании и ванны с лечебными экстрактами, например, хвойным.
Диета при заболевании седалищного нерва
Режим питания при ишиасе должен быть организован таким образом, чтобы не происходила бы перегрузка желудочно-кишечного тракта. Лучше всего принимать пищу 5-6 раз в день, но понемногу. Рацион в обязательном порядке должен включать клетчатку, магний, кальций, железо, витамины А, С, Е.
Кальций в большом количестве содержится в рыбе и морепродуктах, в молочных продуктах, печени орехах. Магний можно найти в бобовых, фисташках, авокадо. Из рациона следует убрать соленые, острые и жирные продукты, легкие углеводы, способствующие быстрому набору лишнего веса.
Физиотерапия
Высокую эффективность при ишиасе продемонстрировал метод физиотерапии. Он заключается в воздействии на пораженный нерв или ткани мышц при помощи различных физических факторов – электрического тока различной частоты, ультразвука, магнитного поля, лазерного и ультрафиолетового излучения. Физиотерапия улучшает кровообращение в пораженном месте, снимает отеки и боли. При помощи одной из разновидностей физиотерапии – электрофореза, в организм могут вводиться различные препараты – спазмолитики, миорелаксанты, противовоспалительные средства. Физиотерапия может проводиться как в период обострения, так и в период ремиссии заболевания. Необходимую процедуру назначает врач.
Лечебная физкультура
В период обострения заболевания физические упражнения противопоказаны – они могут лишь усугубить состояние больного, усилить боли. Однако в период ремиссий, то есть, когда болевой синдром стихает, многие упражнения будут полезны. Особенно в том случае, если ишиас вызван проблемами с мышцами или позвоночником. Например, это вращательные движения тазом, езда лежа на велосипеде, растяжки, ходьба на ягодицах по полу. Хотя конкретный комплекс упражнений должен подсказать лечащий врач.
Особенности лечения при обострении заболевания седалищного нерва и в периоды ремиссии
В острый период заболевания, когда усиливаются болевые ощущения, пациенту показан постельный режим, а физические нагрузки противопоказаны. Лежать следует на твердом основании. В период ремиссии, наоборот, рекомендуется выполнять физические упражнения. Особенно это касается тех случаев, когда первопричиной ишиаса является остеохондроз.
Можно ли снимать боли при помощи тепла? Это во многом зависит от первопричины болезни. Некоторым больным помогает ношение теплых вещей и носков, укутывание ног, прикладывание грелки к больному месту. Другим, наоборот, помогает лишь холод.
Больным в период ремиссий показано санаторно-курортное лечение, прежде всего, на курортах с лечебными грязями. Также эффективны радоновые, сероводородные ванны.
Еще один эффективный способ борьбы с болезнью седалищного нерва в период ремиссии – водолечение, плавание в бассейне. Этот метод можно считать разновидностью лечебной гимнастики, поскольку вода облегчает движения больного, снимает спазмы, способствует разгрузке позвоночника.
Профилактика заболеваний седалищного нерва
После того, как ишиас в первый раз заявит о себе, он с трудом поддается лечению. Да и полное излечение от данного синдрома вряд ли возможно. Однако вполне реально не допустить возникновения данной болезни, а если она все же дала, о себе знать, то сделать так, чтобы она не проявлялась в виде острых болей. Для этой цели необходимо соблюдать несколько правил:
- не переохлаждаться;
- следить за своим здоровьем, вовремя лечить инфекционные заболевания;
- не перенапрягаться;
- избегать механических травм спины и позвоночника;
- избегать стрессов, ведь ишиас нередко может быть следствием неврозов.
Ишиас нередко связан с болезнями позвоночника, поэтому необходимо заботиться о том, чтобы спине всегда было комфортно, чтобы при сидении не возникали бы болевые ощущения. Необходимо оборудовать место сна так, чтобы позвоночник находился бы на жестком основании. Также, если у больного сидячая работа, то следует заботиться о том, чтобы при сидении на стуле не происходил бы чрезмерный изгиб позвоночника, следить за своей осанкой. После 60-90 минут работы за столом необходимо делать перерыв и выполнять простейшие упражнения, позволяющие размять мышцы ног и спины.
Источник
В этой статье мы подробно ответим, что такое воспаление седалищного нерва, раскроем причины, симптомы и лечение в домашних условиях.
Ишиас – воспаление седалищного нерва, возникает в следствии ущемления самого нерва или его окончаний.
Седалищный нерв – наиболее протяженный в организме человека. Начинается в поясничном отделе, проходит через тазовую область к бедру и заканчивается на большом пальце ноги.
Причины возникновения ишиаса
Заболевание не возникает само по себе, а как правило является следствием воздействия других патологий на организм человека в особенности на позвоночник. Среди причин возникновения ишиаса можно отметить следующие:
- Инфекционные невриты. Некоторые болезни способны вызвать инфекционное поражение нерва, которое возникает по причине воздействия на него токсических веществ, образующихся в процессе течения этих болезней. К таким болезням относятся: сифилис, тиф, туберкулез, малярия и другие заболевания, способствующие обширному распространению внутренних гнойных инфекций.
- Интоксикация. В следствии воздействия некоторых ядов или алкоголя. Также бывают случаи воспаления нерва веществами, которые вырабатывает сам организм, в результате поражения такими болезнями как сахарный диабет или подагра.
- Существуют причины воспаления нерва, не связанные с позвоночником. Одна из них – спазмы мышц тазово-крестцовой области, в частности, грушевидной мышцы.
- Межпозвоночные грыжи поясничного отдела. Образование грыжи, сопровождается смещением позвоночных дисков, что в результате может вызвать ущемление нервных окончаний спинного мозга, в следствии чего седалищный нерв может воспалиться.
- Заболевания позвоночника. В следствии некоторых патологий (остеохондроз, остеоартроз межпозвонковых суставов), на межпозвоночных дисках образуются костные образования, которые могут оказывать компрессионное воздействие на спинномозговые нервные окончания.
- Послеродовые осложнения, а также осложнения при беременности. В ходе беременности костная структура тазово-крестцовой области подвержена несбалансированной нагрузке, что может спровоцировать патологические процессы, в организме, который физически не подготовлен к возросшим нагрузкам на позвоночник.
Симптомы воспаления седалищного нерва
Признаки проявления болезни, так или иначе, связаны с болевыми ощущениями в поясничной области, нижних конечностях, определенным общим недомоганием. На различных стадиях развития ишиаса симптомы могут носить свойственный им характер, но чаще всего наблюдается следующее:
- острый болевой синдром, при малейшем беспокойстве поясничной области в следствии наклонов или ходьбы;
- слабость, возникающая в нижних конечностях, которая часто сопровождается периодическим онемением;
- при попытке поменять положение тела (встать, сесть), может возникать резкая стреляющая боль в пояснице, либо по всей длине нерва;
- находясь в сидячем положении, пациент может чувствовать нарастающую боль в ягодицах;
- боль в нижних конечностях иногда сопровождается жжением, покалыванием, зудом, онемением;
- в ходе заболевания, боль в пояснице может беспокоить реже, чем болевые ощущения, которые локализуются на задней части ноги, начинаясь с ягодицы, и заканчиваясь ступней.
Случаи двустороннего ишиаса наблюдаются крайне редко. Воспаление чаще всего носит односторонний характер и в большинстве случаев болевой синдром распространяется на правую ногу.
На начальной стадии симптомы ишиаса могут проявлять себя, в виде вялого болевого синдрома поясничной области и ломоты в ногах, которые часто принимают за последствия переутомления. Такое течение заболевания может наблюдаться довольно долго, иногда годы.
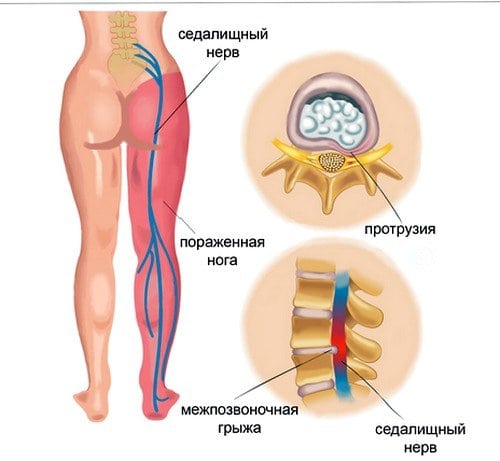
Обострение, как правило, происходит внезапно и толчком к нему служит какая-нибудь мелочь, вроде неправильного приземления после небольшого прыжка, неудачный наклон, переохлаждение, поднятие тяжести. С этими событиями в большинстве случаев и связывают появление ишиаса.
Диагностика и обследование
Опытный врач уже на стадии осмотра может однозначно выявить воспаление седалищного нерва. Но, учитывая, что этот недуг является следствием других патологий, для дальнейшего продуктивного лечения требуется выяснить их природу, степень запущенности.
Методы диагностирования причин воспаления седалищного нерва:
- Рентгенография. При помощи этого метода можно выявить, например, остеохондроз, но некоторые другие патологии, такие, как грыжа позвоночника, рентгенография не может помочь обнаружить.
- МРТ (магнитно-резонансная томография), компьютерная томография. В отличии от рентгенографии, данный вид обследования позволяет получить информацию о состоянии мягких тканей, таких как мышцы, кровеносные сосуды, нервные окончания. К тому же, благодаря трехмерному моделированию, можно увидеть полную картину состояния позвоночных дисков.
- В обязательном порядке проводится неврологическое обследование, для оценки уровня поражения нервной системы пациента.
- Электронейромиография. Этот вид обследования, нужен для получения детальной информации о состоянии мышц и нервных окончаний пациента.
Лечение заболевание седалищного нерва
В первую очередь важно обеспечить покой, свести к минимуму любые движения, которые способны привести к мышечным спазмам в поясничной и тазовой области.
Желательно соблюдать постельный режим. Основание, на котором будет лежать пациент, должно быть ровным и полужестким.

Для лечения ишиаса свойственны методы, описанные ниже:
- Лечение медицинскими препаратами.
- Иглоукалывание.
- Остеопатия.
- Народные методы лечения.
- Массажные процедуры
- Другие, нетрадиционные методы (грязевая терапия, лечение пиявками и т.д.).
Оперативное вмешательство при лечении ишиаса, применяется довольно редко и заключается в устранении патологий, приведших к ишиасу (вправление грыжи позвоночного столба, удаление костных образований и проч.).
Лечение ишиас в домашних условиях
Как только были замечены первые признаки ишиаса (это обычно ломящая боль в области поясницы и ногах, воспринимаемая, как следствие переутомления), следует задуматься о причинах, вызвавших эти симптомы.
Часто это малоподвижный (сидячий) образ жизни и как следствие слаборазвитые позвоночные мышцы. Физические перегрузки, сопровождаемые переохлаждением.
Если свести к минимуму воздействие этих факторов есть возможность избежать последующего обострения.
Во время лечения на дому нужно следовать некоторым рекомендациям:
- Позвоночник не должен подолгу находиться в вертикальном положении, нужно периодически лежать, чтобы поясница и ноги могли отдохнуть.
- В время ходьбы нужно следить за положением ступней, желательно, чтобы они находились параллельно друг другу. Носить обувь на каблуках также не рекомендуется.
- Положение спины тоже играет не последнюю роль, как причина возникновения ишиаса и последующих обострений. Спину нужно держать ровной, не допуская переутомления.
- В горизонтальном положении лучше лежать с подогнутыми коленями.
- Здоровый сон и правильное питание помогут создать благоприятные условия для последующего выздоровления.
- Для людей, имеющих избыточный вес, желательно его сбросить.
В случае внезапного приступа острой боли, вызванной ущемлением седалищного нерва, первое средство, способное смягчить болевой синдром – это принять позу эмбриона (лечь на не пораженную сторону и поджать к туловищу больную ногу, в случае двустороннего ишиаса, нужно лечь на спину и поджать обе ноги).
Медикаментозное лечение
- Анальгин и препараты на его основе. Это средство наиболее распространено и доступно, поэтому, часто к нему прибегают в первую очередь. Применяется для обезболивания, снимает воспаление, может оказывать жаропонижающее действие.
- Диклофенак. Сильный обезболивающий и противовоспалительный препарат. Снимает отек и уменьшает интенсивность мышечных спазмов, которые являются причиной боли. Популярное, эффективное средство для устранения симптомов ишиаса.
- Нестероидные противовоспалительные препараты (Мелоксикам, Мовалис). Данные препараты обладают мощным седативным, болеутоляющим воздействием на пораженные области. Применяются во время острого болевого синдрома, когда диклофенак не справляется.
- Новокаиновые блокады. Новокаин способен блокировать нервные импульсы, вызывающие болевой синдром. Применяется в случаях особо интенсивной боли, в качестве местной анестезии.
- Мази, растирки (Вольтарен, Кеторол, Ксефокам). Некоторые вещества, при наружном применении, с способны вызывать в кожных покровах процессы, помогающие устранить симптомы ишиаса. Оказывая на рецепторы кожи раздражающий эффект, стимулируется выделение веществ, способствующих устранению боли, нормализации кровообращения, снятию отечности.
Массаж
Массажные процедуры возможны на любой стадии развития ишиаса. Разница заключается в интенсивности терапии, и в препаратах, применяемых в процессе.

Применение массажа может оказать следующие положительные эффекты:
- Улучшение кровоснабжения тканей пораженной области и нервных окончаний спинного мозга.
- Устранение чрезмерного тонуса в мышцах поясницы и по всей длине седалищного нерва.
- Уменьшение отечности в следствии нормализации оттока лимфы из пораженных патологией областей.
- Стимулирование выделения кожными покровами биологически активных веществ, оказывающих противовоспалительное и болеутоляющее действие.
- Оказывает отвлекающее действие, особенно в комплексе со специальными маслами и мазями.
Рекомендации для массажа:
- В случае обострения ишиаса, массаж не должен быть интенсивным, а скорей похож на поглаживания и легкие растирания. Более жесткие техники могут спровоцировать возникновение болей.
- В стадии ремиссии, когда боли и другие симптомы не так интенсивны, возможно применение более интенсивных комплексных массажных методик, включая рефлекторно-сегментный, точечный и вакуумный массажи.
- Если причиной воспаления нерва является радикулит пояснично-крестцового отдела, применяют массаж поясницы, задней части ягодицы и ноги в целом.
- Сделать положительное влияние массажа еще более эффективным помогут правильно подобранные масла, в грамотном сочетании с прогревающими растирками и мазями.
- Каждый сеанс массажа не должен длиться более получаса. Также после десятидневного курса необходимо сделать небольшой перерыв (2-3 дня).
Народные способы лечения
- Мелко натереть хрен или редьку, полученную субстанцию завернуть в тонкую ткань или марлю и прилаживать в качестве компресса к пораженным частям тела (обычно к пояснице).
- Свежий пчелиный воск из улья нужно разогреть на водяной бане до мягкого пластичного состояния (но не до жидкого). После этого воск нужно положить на поясницу, накрыть целлофаном и обмотать чем-нибудь теплым. Делать это желательно пред сном на ночь.
- Трава чабреца, цветки калины, календулы берутся в равных пропорциях (5 г), к ним добавляют 10 г травы полевого хвоща, и все это заливают 0,5 л кипятка. Потом 10 минут настаивают на водяной бане. Принимать внутрь по 100 г перед едой 3 раза вдень.
Лечение только народными способами не приведет к окончательному выздоровлению. Потребуется комплексно применять все существующие методы, назначением которых должен заниматься компетентный врач невролог.
Источник